9 Módulo 5: Obstetricia y Maternidad
Definiciones
Para el propósito de esta guía, las pacientes de obstetricia se definen como mujeres embarazadas o en posparto (dentro de las 6 semanas del final del embarazo), mientras que el término mujeres embarazadas se refiere al período prenatal. La población fetal y neonatal será considerada en el Módulo 6.
Se puede argumentar que debido a que la mayoría de las mujeres embarazadas no están enfermas, no son pacientes. Sin embargo, para facilitar la lectura y la claridad, el GD acordó utilizar el término “mujeres” cuando sea posible y el término “pacientes obstétricas” en lugar de las “mujeres que usan los servicios de obstetricia” o “mujeres embarazadas y postparto”. (Ver también: Efecto de la Transfusión de Glóbulos Rojos sobre los Desenlaces – Cuidados Críticos)
Esto también previene el limitar la guía en la atención obstétrica. Una excepción es “mujeres con hemorragia obstétrica mayor” ya que este es un subgrupo específico de pacientes que necesitaba ser definido. Los términos en las declaraciones de evidencia reflejan las poblaciones identificadas en la evidencia.
La “hemorragia crítica” puede definirse como una hemorragia grave que puede poner en peligro la vida y que puede dar lugar a la necesidad de una transfusión masiva. En las pacientes obstétricas, la “transfusión masiva” puede definirse como una transfusión de cinco o más unidades dentro de las 4 horas (117).
Cuestiones específicas del manejo
En general, las mujeres jóvenes sanas toleran la pérdida de sangre asociada con el parto y no requieren transfusión. Sin embargo, la anemia prenatal es un factor de riesgo para la transfusión. Por lo tanto, para minimizar la transfusión de glóbulos rojos y mejorar los resultados del paciente, la anemia debe ser identificada, y la Hb y las reservas de hierro optimizadas.
La hemoglobina óptima para mejores resultados maternos y fetales está pobremente definida; por lo que se sugieren más investigaciones al respecto. El diagnóstico y manejo de la anemia se discutirá más adelante.
El manejo de la hemorragia obstétrica y la hemorragia post-parto (HPP) es un desafío debido a que la pérdida de sangre y la transición de aparentemente bien a hemorragia descompensada que amenaza la vida, es a menudo rápida.
Algunos aspectos de las recomendaciones y los puntos de práctica descritos en Manejo de la Sangre del Paciente: Módulo 1 – Hemorragia Crítica / Transfusión Masiva son generalizables para las pacientes obstétricas; sin embargo, en la hemorragia obstétrica, la coagulación intravascular diseminada (CID) es con frecuencia una manifestación temprana.
Las pacientes de obstetricia, en general, están en forma y saludables y, si ocurre una hemorragia, los signos clínicos de deterioro a menudo se desarrollan tarde en el curso de la hemorragia. Las modificaciones sugeridas para el manejo de la hemorragia crítica en las pacientes obstétricas se describen más adelante.
El tromboembolismo es una de las principales causas de muerte materna, y parece ocurrir más frecuentemente en las pacientes que reciben transfusiones. Aunque algunos estudios informaron tromboembolismo, raramente fue una medida de resultado establecida.
Indígenas
El protocolo de investigación requería que los revisores sistemáticos separaran los documentos incluidos que abordaran los subgrupos indígenas. No se han publicado artículos que aborden las preguntas de investigación en esta población. La experiencia de los médicos que trabajan en esta área sugiere que la tasa de anemia es alta. La investigación es necesaria de forma urgente para informar la atención específica.
Escenarios
La guía dada aquí se aplica a todos los escenarios donde se planea que ocurra el nacimiento; es decir, en el hogar o en el hospital; y áreas urbanas, rurales o dispersas. En todos los contextos, la composición de un equipo multidisciplinario debe reflejar la necesidad clínica de la mujer. Cuando el acceso a un hematólogo o especialista en medicina transfusional es limitado, la consulta temprana o la remisión están justificadas.
Tenga en cuenta que para Colombia existe la «Guía de práctica clínica para la prevención, detección temprana y tratamiento de las complicaciones del embarazo, parto o puerperio» que contiene recomendaciones dirigidas a la activación del protocolo de código rojo obstétrico.
(Lea También: Aumentar la Concentración de Hemoglobina – Obstetricia y Maternidad)
9.1 Efecto de la transfusión de glóbulos rojos sobre los desenlaces (Pregunta 1)
En las pacientes obstétricas, ¿cuál es el efecto de la transfusión de glóbulos rojos (GR) sobre los desenlaces de los pacientes?
Evidencia
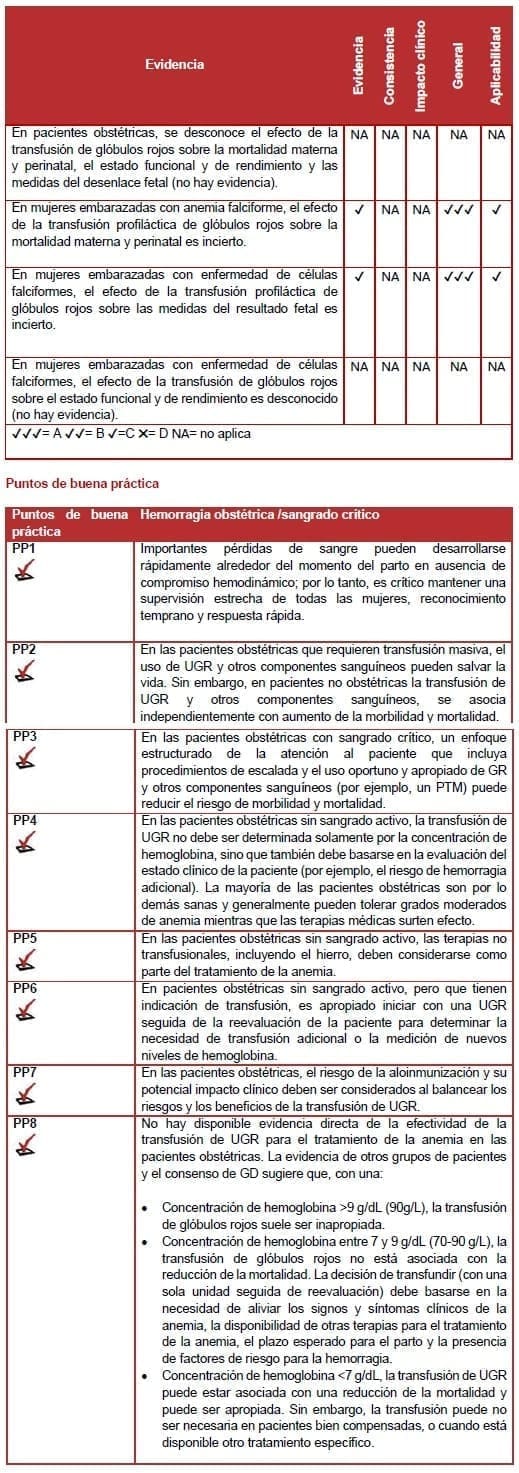
Las pacientes obstétricas son transfundidas para reducir la morbilidad y la mortalidad y mejorar su calidad de vida. La búsqueda en la literatura de esta pregunta solicitó estudios que compararan la transfusión de glóbulos rojos (GR) con la no transfusión, o con una dosis diferente de GR; y estudios que compararon las estrategias de transfusión liberales y restrictivas.
A pesar de una revisión sistemática exhaustiva y un proceso de búsqueda manual, sólo se identificó un ensayo controlado aleatorizado (ECA) (1). Este ECA examinó el efecto de la transfusión profiláctica de glóbulos rojos en mujeres embarazadas y se restringió a mujeres con anemia falciforme. En consecuencia, la orientación clínica para esta sección, que se aplica a las pacientes obstétricas en general, se basa en el consenso de expertos del GD y otros módulos de esta serie (2-5)
9.1.1 Maternidad en general
La revisión sistemática y el proceso de búsqueda manual no identificaron ningún estudio que informara el efecto de la transfusión de GR sobre la mortalidad materna o perinatal, el estado funcional o de desempeño (ej. la depresión postnatal y las tasas de lactancia materna) o las medidas del desenlace fetal dentro de una población obstétrica general.
9.1.2 Enfermedad drepanocítica
La revisión sistemática y el proceso de búsqueda manual identificaron un estudio sobre mujeres con enfermedad de células falciformes que comparaban la transfusión profiláctica con la transfusión sólo por complicaciones obstétricas o médicas (grupo restrictivo) (6).
Dicho estudio informó menos muertes perinatales en el grupo de transfusión restrictiva. Sin embargo, la diferencia no fue estadísticamente significativa, y la tendencia se eliminó después del ajuste para nacimientos múltiples.
No hubo muertes maternas, pero el estudio fue insuficiente para medir el efecto del tratamiento sobre la mortalidad. Aunque el estudio informó una diferencia estadísticamente significativa en los desenlaces fetales (gestación) que favoreció al brazo de transfusión restrictiva, este efecto fue eliminado después del ajuste por mortalidad perinatal previa y nacimientos múltiples.
9.1.3 Estado funcional y de rendimiento
La revisión sistemática y el proceso de búsqueda manual no identificaron ningún estudio que informara el efecto de la transfusión de glóbulos rojos sobre las medidas de estado funcional y de rendimiento (ej. la depresión postnatal y las tasas de lactancia materna).
Comentario clínico
En el contexto de la hemorragia crítica, no hay duda de que la transfusión de sangre puede salvar vidas. Sin embargo, es menos evidente si la transfusión de sangre es beneficiosa para las pacientes obstétricas que no están sangrando activamente.
La interpretación y aplicación de los resultados generales de la investigación sobre la transfusión de sangre a las pacientes obstétricas es un desafío, dada la fisiología adaptada del embarazo y la presencia del feto, y la influencia del manejo de la sangre en los desenlaces de mortalidad y en la retención del útero (y por lo tanto en preservar la fertilidad hacia el futuro).
La fisiología normal en el embarazo incluye un aumento en la masa de glóbulos rojos de 20-40%, mientras que el volumen de plasma aumenta 40-50%. El resultado final es un aumento del 40-50% en el volumen de sangre (7). La hemodilución fisiológica resultante produce una anemia relativa que se cree es beneficiosa para la perfusión uteroplacentaria.
La Organización Mundial de la Salud (OMS) define la anemia como un nivel de hemoglobina (Hb) menor a 11 g/dL (110 g/L) durante el embarazo. Sin embargo, no tenemos un conocimiento claro acerca del grado de anemia clínicamente relevante para fines de tratamiento. Se desconoce el grado de anemia asociado con resultados perinatales adversos (ej. parto prematuro, bajo peso al nacer, mortalidad perinatal y morbilidad materna).
La falta de investigación en el manejo de la transfusión de sangre en pacientes obstétricas significa que la práctica se basa en la extrapolación de evidencia de otras poblaciones de pacientes. Se identificaron evidencias limitadas o inexistentes con respecto a los desenlaces de daño secundario.
En Colombia, la Guía de Práctica Clínica para la prevención, detección temprana y tratamiento de las complicaciones del embarazo, parto o puerperio desarrolló recomendaciones basadas en la evidencia con el fin de optimizar la calidad de la atención obstétrica, mejorar la salud materno-fetal y reducir la morbimortalidad materno-perinatal; disponiendo de recomendaciones para evitar las complicaciones hemorrágicas asociadas con el embarazo (hemorragia posparto y complicaciones del choque hemorrágico por placenta previa, abruptio placentae y hemorragia posparto).