Dr. Jaime Rodríguez M, OD*
Dr. Luis Alfonso Pallares, MD**
Dra. Tatiana E. Esquivia Fernández, OD***
*Profesor Departamento cirugía oral y maxilofacial.
Hospital Occidente de Kennedy ( Bogotá Colombia).
**Profesor, Departamento cirugía pediatrica.
Hospital Occidente de Kennedy ( Bogotá Colombia).
***Residente IV año, Cirugía oral y maxilofacial.
Pontificia Universidad Javeriana. (Bogotá Colombia).
RESUMEN
La inflamación aguda del hueso y la médula ósea del maxilar inferior se produce con gran frecuencia por extensión de un absceso periapical. La segunda causa más común de osteomielitis aguda es la lesión física como en caso de fractura o intervención quirúrgica. La osteomielitis también puede ser provocada por bacteremia.
En la mayor parte de los casos, la osteomielitis aguda es infecciosa, casi cualquier microorganismo puede ser un factor etiológico, aunque estafilococos y estreptococos son identificados más a menudo.
En la osteomietitis aguda el espacio de la medula ósea está ocupado por un exudado purulento. Las trabéculas óseas muestran actividad osteoblástica reducida e incremento de la resorción osteoclástica.
En áreas de necrosis ósea (secuestro), los osteocitos se pierden y la médula ósea sufre licuefacción. 1.
Desde 1943 se reportan casos de reconstrucción mandibular mediante el uso de injertos óseos autólogos como alternativa quirúrgica correctiva en casos de neoplasias, desórdenes clínicos congénitos y adquiridos, síndromes como microsomía hemifacial, hipoplasia idiopática, artritis reumatoidea juvenil, infecciones y trauma. 6-7
En este artículo se reporta el caso de un niño de 8 años a quien se le realizó injerto óseo autólogo costocondral como corrección a la secuela de OSTEOMIELITIS en maxilar inferior por el servicio de cirugia oral y maxilofacial del Hospital Occidente de Kennedy (Bogotá – Colombia).
ABSTRACT
The acute osseous and bone marrow inflammation in the mandible frequently produced secundarity extention of a periapical abscess. The second most common cause of acute osteomyelitis is a physical Iesion as in the case of a fracture or a surgical intervention.
ln most cases, acute osteomyelitis is infectious and almost any micraorganism can be an etiologic factor, though staphylococcus and streptococcus can be identified more of then.
ln acute osteomyelitis, the bone marrow space is occupied by purulem exudate. The osseous trabecules show reduced osteoblastic activity and augmented osteoclastíc resortíon.
In areas of osseous necrosis (sequester), the osteocytes disappear and the bone marrow liquifies.
Since 1943, mandibular reconstruction cases have been reported using autologous osseous graft as a surgical alternative in neoplastic cases, clinical congenital and acquired disorders, syndromes like hemifacial microsomy, idiopathic hypoplasia, juvenule neumatoid arthritis, infections and trauma.
This article reports the case an 8 year old boy who was subjected to a costo-chondral autologous osseous graft for the correction of mandibular osteomyelitis sequelae, in the Department of Oral and Maxillofacial Surgery at Hospital Occidente de Kennedy (Bogotá, Colombia).
El crecimiento deficiente del cóndilo mandibular es observado en muchos desordenes clínicos congénitos o adquiridos incluyendo neoplasias, radioterapia, microsomía hemifacial, hipoplasia idiopática, fractura condilar, infección, artritis reumatoidea.
La reconstrucción mandibular basada en el uso de injertos óseos autólogos de tipo costocondral reúne los tres requerimientos básicos de la cirugía reconstructiva descrita por Kazanjian en Enero de 1943 en el Journal de Cirugía Oral 1) Preservación tisular. 2) Restablecimiento de la función mandibular. 3) Restauración de los tejidos en zona del mentón y labios.
El injerto costocondral tiene su principal aplicación en defectos de tipo hemimandibular, donde se evidencia ausencia del segmento proximal que corresponde a la porción articular, es decir, el cóndilo mandibular. Por tanto si se compara la naturaleza histológica de los injertos cartilaginosos y el cóndilo mandibular encontramos un tipo de cartílago primario en crecimiento controlado por factores intrínsecos y factores genéticos.
Sin embargo, a nivel de la cabeza condilar se diferencia un tipo de cartílago secundario que provee fuerzas biomecánicas durante el crecimiento. Durante las pasadas dos o tres décadas la función costocondral era más comúnmente usada como reemplazo condilar en niños con centro de crecimiento donde el reemplazo articular era eminentemente necesario, de ahí la importancia de conocer los mecanismos del crecimiento facial, en particular la del maxilar inferior. 6-7
REPORTE DE CASO
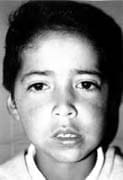 Fig. 1
Fig. 1
Paciente masculino de 8 años de edad, natural y procedente de Bogotá, D.C.; remitido del hospital de La Victoria para valoración y manejo de secuela por osteomielitis mandibular. Al servicio de cirugía oral y maxilofacial del hospital occidente de Kennedy.
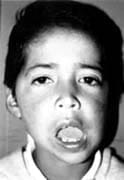 Fig. 2
Fig. 2
Como antecedentes personales de importancia clínica: Osteomielitis mandibular a la edad de 7 años, con manejo quirúrgico consistente en secuestrectomía hemimandibular izquierda y germinectomia de dientes permanentes realizado en el Hospital de la Misericordia.
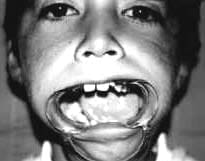 Fig. 3
Fig. 3
Al examen físico de ingreso, paciente con levognatismo mandibular, deformidad de contorno, defecto óseo mandibular ipsilateral, hipometría bucal ( 20 mm ), limitación a las excursiones laterales y protrusivas, deflexión mandibular derecha a la valoración ATM, no evidencia clínica de proceso osteomielítico activo. (Fig. 8)
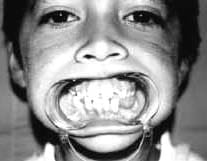
Fig. 4
La técnica quirúrgica se asó en el protocolo de reconstrucción mandibular descrita por el Dr. Robert E. Marx J. Oral Maxillof Surg. 1993.
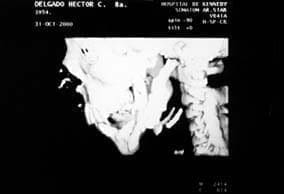 Fig. 5
Fig. 5
• Pruebas de laboratorios y niveles de proteínas plasmáticas, prequirúrgicos.
• Antibioticoterapia prequírúrgica PNC amp 360.000 UI IV CI 8h
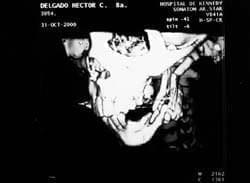 Fig. 6
Fig. 6
• Fijación intermaxilar con el objetivo de lograr una relación oclusal estable, evitando la rotación de los fragmentos oséos mandibulares remanentes.
• Incisión submaxilar, 1cm inferior al borde inferior de la mandíbula.
• Disección por planos (piel-tejido celular subcutáneo-fascia-plano muscular constituido por masetero y plastisma- periostio).
• Debridación zona fibrótica
 Fig. 8
Fig. 8
• Ligadura de arteria y vena facial
• Se realiza tunelización digital del defecto hasta palpar la cavidad glenoidea o fosa articular del hueso temporal. (Fig. 9)
 Fig. 9
Fig. 9
• Se toma y se prepara para el ingerto la sexta costilla (Cirujano General Pediátrico).
• Se realizan ranuras en el borde superior de la costilla de aproximadamente 6mm de profundidad por 3mm de separación entre ranura y ranura, el objetivo de éstas es permitir contornearla para lograr la mejor configuración anatómica y adaptarla al lecho receptor. De igual manera se logra una mejor condensación del «bone chip» obteniendo una optima incorporación y consolidación oséa. (Fig. 10)
 Fig. 10
Fig. 10
• Reposición del injerto en el lecho receptor colocando el cartílago de superficie en la fosa articular, debido a la naturaleza hialina, logrando así una adaptación viable, reduciendo los riesgos degenerativos.
• Fijación del injerto al remanente oséo proximal y distal empleando tornillos de titanio del sistema 2.0 x 11 mm Nº 4 para evitar presión, minimizando los niveles de hipoxia al tejido oséo.
• Sutura planos profundos empleando vicryl 4-0.
• Sutura continua intradérmica con prolene 5-0
 Fig. 11
Fig. 11
• Fijación intermaxilar durante 4 semanas. (Fig. 11-12)
 Fig. 12
Fig. 12
Cabe anotar la importancia clínica del oxigeno hiperbórico, favoreciendo la angiogénesis y la fibroplasia reportada en la literatura de cirugía reconstructiva, en este caso se imposibilitó su aplicación por el status socio-económico del paciente. 3-5.
Al realizar un reemplazo definitivo del cóndilo mandibular en niños este tratamiento debe enfocarse en tres objetivos básicos:
1. Replicar estructuralmente la anatomía ósea normal.
2. Proveer función articular.
3. Establecer un área adaptativa para el crecimiento facial.
Existen varias posibilidades para el reemplazo definitivo del cóndilo mandibular, reemplazo con prótesis artificiales, transplante de cartílago autótogo, y homoinjertos. En la literatura se hace un reporte basado en evidencias histológicas de injertos costocondrales y esternoclaviculares para el reemplazo del cóndilo mandibular.
Los injertos cartilaginosos pueden ser obtenidos de costilla, clavícula, fíbula o metatarso; estos tipos de cartílago primarios poseen un crecimiento controlado por factores intrínsecos y genéticos, el condilo de la ATM esta constituido por cartílago secundario el cual provee fuerzas biomecánicas durante el crecimiento, por tanto la importancia del uso de injertos cartilaginosos con características de crecimientos similar al cartílago condilar. 5-6-7.
Los Injertos costocondrales al estudio histológico postquirúrgico demuestra a la quinta semana, unión entre el injerto y el segmento dístal del maxilar, existe un cartílago tipo hialino normal y condensaciones de celulas columnares del periostio con abundante matriz intercelular demostrando la formación de un nuevo proceso condilar, con zonas cartilaginosas articulares, precondroblástica, condroblástica y condensación ósea claramente identificable.
Los injertos esternoclaviculares poseen muchos similitudes con la A.T.M. en muchas vías a saber: La cabeza de la clavícula está constituida de cartílago secundario similar ontogenética, filogenética, histológica y embriológicamente al cartílago del cóndilo mandibular. La evidencia histomorfológica demuestra que a la quinta semana postquirúrgica se observa el cartílago secundario con zonas articulares, precondroblástica, condroblástica e hipertrófica similar a las zonas del cartílago del cóndilo mandibular.
En el éxito postquirúrgico no solamente influye el tipo de injerto, sino también la técnica quirúrgica (manejo de tejidos) debido a que se ha demostrado que los injertos claviculares responden por cambios de remodelación similar a los injertos mandibulares. Los injertos costocondrales responden regenerando un nuevo proceso condilar asociado al alto potencial condrogénico-osteogénico del periostio remanente.
Por esta razón cuando se reemplaza el cóndilo mandibular en un individuo en etapa de crecimiento es más ventajoso el uso de injertos con habilidad de responder a los tejidos y estructuras circundantes. 5.8-9-19.
RESULTADO POSTQUIRURGICO
Al llevar a cabo las evoluciones postquirúrgicas (3-6-12 meses) se encontraro- Correción del contorno facial
• Mejoría en la relación de los tejidos blandos.
• Reducción de la deflexión mandibular durante las excursiones condilares
• Indice de Helkimo: Apertura bucal; 40 mm, lateralidad derecha: 3mm, lateralidad izquierda: 8mm, protrusión: 5mm.
• Al control radiográfico se evidencia oseointegración entre el injerto costocondral con el segmento distal del maxilar, así mismo se evidencia a nivel del proceso condral de la costilla zona radiolúcida compatible con zonas de remodelado óseo.
• Se observa limitación de las excursiones laterales, no se ha considerado un agravante ante la evolución, debido a que hace relación a la fisiología y remodelación comportamental de los injertos costocondrales. (Fig. 5-6)
CONCLUSIONES
El reemplazo definitivo del cóndilo mandibular de pacientes en crecimiento debe basarse en tres requerimientos básicos:
1. Replicar estructuralmente la anatomía ósea normal, proveer función articular, crear un área adaptativa para el crecimiento facial.
2. Los injertos cartilaginosos para el reemplazo del cóndilo mandibular pueden ser obtenidos de costilla, clavícula, fíbula o metatarso.
3. El injerto costocondral tiene su principal aplicación en defectos de tipo hemimandibular, donde se evidencia ausencia del segmento proximal y un potencial de crecimiento controlado por factores intrínsecos y genéticos.
4. Los injertos costocondrales poseen cartílago de naturaleza hialina, con condensaciones de celulas columnares del periostio, demostrando la formación de un nuevo proceso condilar. . Los injertos esternoclaviculares poseen cartílago secundario similar ontogenética, filogenética, histológica y embriológicamente al cóndilo mandibular.
5. El injerto óseo costocondral como manejo quirúrgico correctivo de secuelas de osteomielitis mandibular, puede seguir el protocolo sugerido por el Dr. Robert Marx, así mismo se debe considerar el estado sistémico del paciente, en particular el aspecto nutricional, las condiciones anatómicas del defecto óseo a restaurar.
DISCUSIÓN
La teoría más clásica del crecimiento facial corresponde a la proliferación condroblástica y a la formación cartilaginosa con el subsecuente reemplazo óseo; esto permite un crecimiento lineal primario por resultado de la proliferación del cartílago condilar.
La incorporación progresiva de los injertos óseos tienen un período oscilante entre 5 y 17 semanas, evidenciándose un tipo de trabeculado alrededor del cartílago condilar con zonas de tejido articular, precondroblásticas, condroblásticas y aproximadamente a las 17 semanas aparece un tipo de cartílago con una naturaleza similar a un cóndilo mandibular reconstruido. 2
Posteriormente ocurre la etapa de modelado óseo, asociándose a fenómenos de reabsorción en la superficie externa; el modelado esta programado genéticamente pero es probable que existan factores mecánicos de carácter local que pueden influir sobre el mismo (Insulina-factores derivados de plaquetas IL-1 – IL-6 – IL 11, factor de necrosis tumoral y factores estimuladores de colonias). Los factores locales intervienen en el control de la actividad funcional y son clave para el acoplamiento entre osteoclastos y osteoblastos.
Existe una tercera etapa de remodelación ósea que consta de tres fases: reabsorción, reposo y formación, en la que un grupo de osteoclastos se diferencian a partir de sus precursores y erosionan una superficie ósea dando lugar a imágenes en socabado «lagunas de Howship», posteriormente un grupo de osteoblastos se diferencia a partir de sus precursores y rellena con nuevo hueso la zona excavada por los osteoclastos contribuyendo a los ciclos de remodelado.
Teniendo en cuenta todo el proceso de cambios histomorfológicos el resultado clínico de pacientes sometidos a cirugía reconstructiva en etapa de crecimiento se podría evidenciar estéticamente con asimetrías faciales, alteración del contorno facial, siendo pacientes candidatos a tratamientos definitivos como distracción osteogénica o cirugía ortognatica. 2-6-7.
BIBLIOGRAFÍA
1. Regezi Joseph A. D.D.S.- Sciubba James J. D.M.D. Patología Bucal, correlaciones clinicopatológicas, McGraw-Hill interamericana. Marzo 2000. Pags. 389-393.
2. Serrano Sergio, Estructura y función del hueso normal- II congreso virtual Hispanoamericano de Anatomía patológica-Noviembre 1.998.
3. Robert E. Marx D.D.S., Mandibular Reconstruction, J-OraI Maxillofac Surg, 1.993 Vol 51. pags 488-479.
4. August Meredith DMD. Tompach Paul DDS, Chang Yuchiao PhlJ, Kaban Leonard DMD, Factors influencing the long-term outcome of mandibular reconstruction, j. Oral. Maxillofac Surg, 2000. vol 58 pags. 731-737.
5. Keith David A. DDS, Atlas of oral and maxillofacial surgery,W.B. Saunders company año 1.992 pags. 71-200.
6. Edward Ellis III, DDS, David S. Carlson PhD, Histologic comparison of the costochondral, sternoclavicular, and temporomandibular joints during grouth in Macaca mulata, J. Oral Maxillofac Surg. año 1988, Vol 44 , pags 312-321.
7. Samuel Daniels, DDS, Edward Ellis III,DDS, David Carlston PhD, Histologic analysis of costochondral and sternoclavicular grafts in the TMJ of the juvenile monkey, J. Oral Maxittofac Surg, año 1987, vol 45, pags 675-882.
8. MA Pogrel, DDS, Scott Podlesh, DDS, James P. Anthony, MD, John Alexander, MD, A comparison of vascularized and nonvascularized bone grafts for reconstruction of mandibular continuity defects, J. Oral maxillofac surg, año 1.997, vol 55, pags 1200- 1206.
9. Hosseln Behnia DMD, Mohammad Hosein Katantar Motamedi, DDS, Azita Tehranchi, DMD, Use of activator appliances in pediatric patients treated with costochondral grafts for temporomandibular joint ankylosis: Analysis of 13 cases, J. Oral Maxillofac Surg, año 1.997 vol 55, pags 1408-1414.
10. Wolfgang Báhr, MD, DDS, Peter Stotl. MD, DDS, Rüdiger Wachter, MD, DDS, use of the “Double Barrel” free vascularized fibula in mandibular reconstruction, J. Oral Maxillofac Surg, año 1998, vol 56, pags 38-44.
11. Eric R. Carson, DMD, Robert E. Marx, DDS, Mandibular reconstruction using cancellous cellular bone grafs, J. Oral maxillofac surg, año 1996, vo154, paga 889-897.
12. Pogrel MA, Podleshs, Anthony JP, et al: A comparisont of vascutarized and non vascularized bone grafts for reconstruction of mandibular confluity defects. J. oral Maxillofac Surg 55:1.997.
13. Wolfgang Báhr, MD, Petar Stotl, MD, y Rüdiger Wachter,MD, use of the M Double Barrel frs. vascularized fibula in mandibular reconstruction, J. oral maxillofac surg, vol 58, paga 38-44, año 4998.
14. David D, Tan E. Katsaros J, et al: Mandibular reconstruction with vascularized iliac crest; A 10 year experience. Plast Reconstruct Surg 82: 1.988.
15. Reychler H. Iriarte JI: Mandibular Reconstruction with the free fibula osteocutaneous flap. J. oral Maxillofac Surg 23: 1994.
16. 16. Hidalgo DA: Fibula free flap: A new method of mandible reconstruction, Plast Reconstruc surg vol 84: 1989.
17. Cuono CB, Ariyan S: Inmediate reconstruction of a composite mandibular defect with a regional osteomusculocutaneous flap. Plast reconstruct surg vol 65:1980.
18. Bonnie L. Padwa, Jhon B. MuIliken, Leonard Kaban, Midfacial growth after costocondral graft construction of the mandibular ramus in Hemifacial Microsomia, J. oral Maxillofac Surg vol 56, paga 122-127, año 1998.
19. Theodore Brian Hennig, Edward Ellis III, David S. Carlson, Growth of the mandible following replacement of the mandibular condyle with the sternal end of the clavicle, J. oral maxillofac surg voI.10, paga 1.196-1206. año 1.992.
20. Donoff RB, May JW. Microvascular mandibular reconstructíon. J. oral maxillofac surg vol 40 año 1.982.
DISCUSIÓN
Injerto Oseo Osteocondral como Corrección Quirúrgica de Secuela Osteomielitis Mandibular
Dr. Enrique Amador A.
Cirujano Oral y Maxilofacial
Hospital Militar Central, Bogotá, Colombia
Los autores presentan un caso de un niño de 8 años quien tiene una secuela de osteomielitis mandibular la cual fue tratada un año atrás cuando presentó pérdida del cóndilo y borde posterior de la rama ascendente izquierda. Los autores reconstruyen el área faltante con un injerto costocondral mediante abordaje submaxilar.
Describen la técnica quirúrgica y un control postoperatorio un año después de la intervención, en la que se observa moderada desviación de la línea media mandibular hacia el lado injertado, la cual ya era evidente desde antes del procedimiento de reconstrucción articular, la línea media dental se encuentra conservada y el rango de apertura bucal y excursiones mandibulares están dentro de parámetros normales.
En la fotografía relacionada con boca abierta en el postoperatorio luego de un año, se observa desviación mandibular hacia el lado afectado probablemente ocasionado por falta de función del músculo pterigoideo externo, función que no ha sido suplida por los demás grupos musculares.
La reconstrucción de la ATM fue descrita inicialmente por Gillies en 1920 (1) de ese tiempo acá esta técnica ha sido empleada por diferentes autores para reconstrucción de la ATM ocasionada por diferentes causas, entre ellas afecciones congénitas como la microsomía hemifacial, trauma e infecciones. Uno de los factores críticos es la de mantener la suficiente cantidad de cartílago en el injerto costocondral para permitir el crecimiento mandibular, así como la preparación de la fosa glenoidea que permita la correcta colocación del injerto(2). Se ha observado el sobrecrecimiento en sentido lateral en el área injertada, esto ha sido demostrado tanto en humanos como en modelos animales. (3), (4), (5), (6), (7), (8), (9).
Así mismo se ha encontrado, en algunos casos, desviación de la línea media del mentón hacia el lado no afectado. Varios estudios muestran que sí los injertos no se adaptan, retienen o no expresan sus características de crecimiento haciendo imposible hacer una predicción del crecimiento del injerto; el crecimiento del injerto costocondral está influenciado por el grado de función mandibular, la capacidad intrínseca de crecimiento y posiblemente la mediación de factores hormonales (2).
Peltomaki y Hakkinen (10), muestran que el potencial del crecimiento del injerto está relacionado con la altura de la porción cartilaginosa (11), (12), (13), (14). Kaban y Perrot, describen que 3 – 4 mm de cartílago es suficiente para mantener un centro de crecimiento. En una serie de pacientes descrita por Ellen Wen-Ching Ko (2), de 10 pacientes con reconstrucción de ATM con injerto costocondral en que dejaron una porción cartilaginosa de 1.5 cm., todos los pacientes mostraron sobrecrecimiento del injerto, requiriendo algunos de ellos cirugía ortognática posterior. En el reporte de caso analizado en este momento, los autores no hacen ninguna referencia a la cantidad de cartílago obtenido en el injerto costocondral utilizado. Estudios de laboratorio han mostrado que el injerto costocondral continúa mostrando cambios a mas de un año postoperatorio (21).
La distracción osteogénica y el transporte óseo es otra alternativa para la reconstrucción de la ATM, aunque autores como Ross (15), no aconsejan este medio terapéutico en estos casos. Sin embargo desde que MacCarthy (16) quien describió la técnica por primera vez en 1992 para reconstrucción de rama ascendente y cóndilo mandibular, se han sucedido una serie amplia de descripciones clínicas y de laboratorio en este sentido (17), (18), (19), eliminando la morbilidad del sitio donador y disminuyendo la complejidad del procedimiento.
Adicionalmente a la neoformación de tejido óseo existe la posibilidad de mejorar el contorno de los tejidos blandos, lo cual es de gran importancia en el tratamiento de las microsomías hemifaciales.
A pesar de todo esto, el conocimiento en esta área es aún limitado y se requiere más experimentación clínica. Hikiji, (20), hace un excelente reporte de transporte óseo para reconstrucción condilar en conejos, encontrando como el segmento transportado sufre remodelado formando un neocóndilo e inclusive parece formarse una delgada capa de tejido colágeno que podría reemplazar la función discal. Este reporte abre una magnífica posibilidad de confirmar estos hallazgos en humanos y seguramente es allí donde apuntará la investigación en el futuro próximo.
REFERENCÍAS
1. Macintosh RB, Henry FA: A Spectrum of application autogenous costochondral grafts. J Maxillofac. Surg. 5:257, 1977
2. Ellen Wen-Ching Ko, et al Temporomandibular Joint Reconstruction in Children Using Costochondral Grafts. J. Oral Maxillofac. Surg. 57:789, 1999
3.Perrot, DH, Clinical and Computed Temographic Findings in Costochondral Grafts Replacing the Mandibular Condyle. J. Oral Maxillofac. Surg. 54:1400-1401, 1996
4. Perrot, DH, Umeda H, Kaban LB. Costochondral graft construction / reconstruction of the ramus / condyle unit: Long-term follow-up. Int. Oral Maxillofac. Surg. 23:321, 1994
5. Perrot, DH, Vangervik K, Kaban LB: . Costochondral construction of mandibular condyles in nongrowing primates. J. Craniofac Surg 6:227, 1995
6. Link JO, Hoffman DC, Laskin DM. Hyperplasia of a costochondral graf in an adult. J. Oral Maxillofac. Surg. 51:1392-1401, 1993
7. Guyuron B, Lasa CI. Unpredictable growth pattern of costochondral graft. Plast Reconstr Surg 90:880, 1992
8. Link JO, Hoffman DC, Laskin DM. Hyperplasia of a costochondral graf in an adult. J. Oral Maxillofac. Surg. 51:1392-1401, 1993
9. Daniels S, Ellis E, Carlson DS. Histologic analysis of costochondral and sternoclavicular grafts in TMJ of the juvenile monkey. J Oral Maxillofac. Surg. 45:675, 1987
10. Peltomaki T, Hakkinen L. Growth of the ribs at the costochondral juntion in the rat. J Anat 181:259, 1992
11. Ware WH, Taylor RC. Cartilaginous growth centers transplanted to replace mandibular condyles in monkeys. J Oral Surg 24:33, 1996
12. Ellis E, Carlson DS. Histologic comparison of the costochondral sternoclavicular and temporomandibular joints during growth in Macaca Mulatta. J Oral Maxillofac. Surg. 44:312, 1986
13. Figueroa AA, Gans BJ, Pruzansky S. Long-term followup of mandibular costochondral graft. Oral Surg 50:194, 1992
14. Fukuta K, Jackson IT, Topf JS. Facial lawn mower injury treated by a vascularized costochondral graft. J Oral Maxillofac Surg 50:194,
15. Ross BR, Costochondral Grafts Replacing the Mandibular Condyle. Cleft palate- Craneofac J. , vol 36 No. 4, 334 – 339, 1996
16. McCarthy JG, Schreiber J, Karp, N, et al: Lengthening of the human mandible by gradual distraction. Plast Reconstr Surg 89:1, 1992
17. Rubio – Bueno P., Padron A., Villa E. Distraction osteogenesis of the ascending ramus for mandibular hypoplasia using extraoral or intraoral devices: A report of 8 cases J Oral Maxillofac Surg Volume 58 • Number 6 June 2000
18. McCarthy JG: The role of distraction osteogenesis in the reconstruction of the mandible in unilateral craniofacial microsomia. Clin Plast Surg 21:625, 1994
19. Klein C, Howaldt HP: Mandibular distraction osteogenesis as first step in the early treatment of severe dysgnathia in childhood. J Orofac Orthop 57:46, 1996
20. Hikiji, H., Takato, T., Matsumoto, S. Experimental study of reconstruction of the temporomandibular joint using a bone transport technique. J Oral Maxillofac Surg. Volume 58 • Number 11, November 2000
21. Perrott DH, Vargervik K, Kaban LB. Costochondral Reconstruction of mandibular condyles in nongrowing primates. J. Craniof surg g6:227, 1995