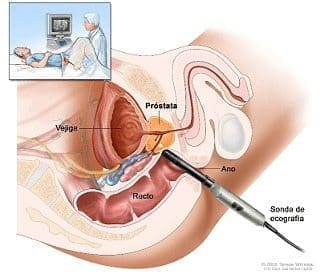
Se realizó un estudio prospectivo, observacional, de serie de casos, descriptivo de una técnica quirúrgica, regido estrictamente por las consideraciones éticas establecidas en la declaración de Helsinski en 1964 y sus modificaciones de Japón de 1975 y de Venecia en 1988.
Población de Estudio
Todas las pacientes con diagnóstico comprobado de incontinencia urinaria de esfuerzo pura, que consultaron a la clínica de Incontinencia Urinaria del Instituto Materno Infantil de la ciudad de Santafé de Bogotá, centro universitario de referencia, entre el 1 de Noviembre de 1996 hasta Octubre 31 de 1997.
Se tomó un muestra secuencial de 17 pacientes, quienes luego de la firma del consentimiento informado, fueron asignadas al grupo de tratamiento por laparoscopia a criterio del docente investigador, según sus características de peso, Indice de Masa Corporal (IMC) y la ausencia del antecedente de cirugía abdominal previa.
Criterios de inclusión
Se incluyeron las pacientes mayores de edad que consultaron directamente o fueron remitidas a la clínica de incontinencia urinaria del Instituto Materno Infantil, y que luego de su evaluación clínica, manifestaron libre y voluntariamente su deseo de ser tratadas para la corrección de su problema de incontinencia, en el período señalado.
Criterios de exclusión
Se excluyeron las pacientes con una o más de las siguientes condiciones:
– Incontinencia urinaria mixta.
– Cirugías para patología pélvica asociada. (Por ejemplo: histerectomía por miomatosis uterina, prolapso genital, cirugía para corrección de celes, etc,.)
– Otros procedimientos previos para la corrección quirúrgica de la IUE.
– Contraindicación anestésica ASA IV.
Las pacientes fueron valoradas en la consulta de incontinencia urinaria, en donde se les realizó la historia clínica y examen físico detallado en dicha clínica, incluyendo examen neurológico y pélvico bimanual. Además, se les realizó urocultivo, cistoscopia y urodinamia a todas las pacientes candidatas.
Técnica Quirúrgica
Las pacientes fueron preparadas de la manera usual para cirugía de incontinencia abierta. Se les aplicó una dosis de antibiótico profiláctico al entrar en la sala de cirugía y se les tomó una muestra de sangre para determinar su Hemoglobina y Hematocrito. Todas las pacientes recibieron anestesia general. El procedimiento quirúrgico fue realizado por cirujanos certificados en el nivel de expertos en cirugía laparoscópica.
Previa asepsia y antisepsia, con la paciente en posición de litotomía, se realizó cateterización vesical con sonda de Foley y se insufló el balón de la misma con 30 cc de Solución Salina Normal al 0.9%.
Se realizó una incisión infraumbilical transversa de un centímetro hasta la fascia de los rectos, disecando luego el espacio preperitoneal y desarrollando el espacio de Retzius mediante un balón inflable.
Luego de la introducción del laparoscopio por dicha incisión y dos puertos laterales para la instrumentación, se realizó disección roma del espacio vesical hasta la visualización de la fascia para-cervical y la pared vaginal anterior, colocando un punto a cada lado del cuello vesical sobre la fascia, llevándolo luego hasta el ligamento de Cooper y anudándolo mediante baja-nudos, elevando el cuello vesical con ayuda de los dedos desde la vagina.
Posteriormente, luego de revisar la hemostasia y la vejiga en busca de lesiones, se dejaron 10 cc de Xilocaína al 1% en el espacio extra-peritoneal, se retiraron los intrumentos y se cerró la piel de la manera acostumbrada.
A todas las pacientes se les realizó colporrafia posterior como complemento de su cirugía para el tratamiento de la incontinencia.
Terminado el procedimiento quirúrgico, las pacientes recibieron una dosis IM de 75 mgs de Diclofenac y luego de 50 mgs vía oral, según los requerimientos subjetivos de cada paciente, dieta en las siguientes seis horas, momento en el cual se les tomó una nueva muestra de sangre para hemoglobina y hematocrito. Se retiró la sonda vesical a las 24 horas del procedimiento de no existir contraindicaciones para ello y una muestra para urocultivo, siempre y cuando el residuo post miccional fuera menor de 100 cc.
Las pacientes fueron dadas de alta según su evolución clínica previa evaluación anestésica y ginecológica y fueron evaluadas a los ocho días, al mes, a los tres, seis y doce meses luego del procedimiento, para el seguimiento de su evolución clínica luego de la cirugía.
Desenlaces
Los desenlaces tenidos en cuenta en el presente estudio fueron 1) persistencia de la IUE (reaparición de la sintomatología de esfuerzo antes del primer año post-operatorio), 2) complicaciones intra-operatorias (lesión vesical, lesión vascular, lesión de víscera hueca, sangrado excesivo, necesidad de laparotomía para la técnica laparoscópica) y post-operatorias (infección de vías urinarias, hematuria, retención urinaria (residuo mayor de 100 cc), incontinencia urinaria de urgencia, hematoma o infección de herida o sitio quirúrgico), 3) tiempo quirúrgico (contabilizado desde la incisión hasta el cierre completo de la piel, excluyendo la colporrafia posterior), 4) Sangrado intra-operatorio (determinado por la diferencia de concentración de hemoglobina pre y post-operatoria) 5) requerimiento de analgésicos post-operatorios (dosis, cantidad de mgs de Diclofenac por vía oral durante la hospitalización) y 6) estancia hospitalaria.
Recolección, procesamiento y análisis de la información.
La información fue recolectada en forma manual en el formulario de recolección de datos diseñado para tal fin. El procesamiento de la información se realizó en forma manual y mediante el programa EPI Info 6.0 de la Oficina de epidemiología de la CDC de Atlanta, EUA. Las variables se analizaron en tablas y gráficas, las cuales se incluyen en los resultados.
Resultados
Se incluyeron 17 pacientes entre 32 y 57 años. La edad promedio del grupo fue de 43 +/-6.6 años. El peso promedio para el grupo fue de 57.6 +/- 8.6 Kgs con un rango entre 43 y 79 kgs. El indice de masa corporal fue de 23.7+/-3.3 kgs/m2 entre 17 y 30 Kgs/m2. (Tabla #1)
TABLA No. 1
Uretrocistopexia suprrapúbica tipo Burch
por laparoscopia
(Estudio piloto)
Características biométricas de las pacientes
| Cirugía Laparoscópica | |
| Número Pacientes | 17 |
| Edad (años) | 43.0 +/ -6.6 |
| Peso (Kgs) Rango (Kgs) | 57.6 + / – 8.6 43 – 79 |
| IMC (Kgs / m2) | 23.7 + / – 3.3 |
| IMC= Indice de Masa Corporal | |
La duración promedio de la cirugía por abordaje laparoscópico fue de 120.3 +/- 48 minutos, con un rango entre 60-210 minutos, incluyendo aquellas que por complicaciones terminaron en laparotomía.
La hemoglogina pre-operatoria fue de 14.8+/-1.15grs/dL y la hemoglobina post-operatoria fue de 12.7+/-1.6 grs/dL. El sangrado intra-operatorio, calculado a partir de la diferencia pre y post-operatoria de la concentración de la hemoglobina fue de 2.0 +/- 1.0 grs/dl, que corresponde a una variación del 13.9%. (Tabla #2)
TABLA No. 2
Uretrocistopexia suprrapúbica tipo Burch
por laparoscopia
(Estudio piloto)
Sangrado intraoperatorio
| Cirugía Laparoscópica | |
| Hb pre-operatora | 14.8+/-1.15 Grs / deL |
| Hb Post-operatoria | 12.7+ / – 1.6 Grs / sL |
| Diferencia | 2.0 + / – 1.0 Grs / dL |
| Variación | 13.9% |
De las 17 cirugías abordadas por laparoscopia, se presentaron complicaciones en cuatro (4) de ellas (23.4%) por lo que terminaron en laparotomía; tres (3) por lesiones vesicales y una por sangrado excesivo. (Tabla #3)
TABLA No. 3
Uretrocistopexia suprrapúbica tipo Burch
por laparoscopia
(Estudio piloto)
| Cirugía Laparoscópica | |
| Duración promedio (min) | 120.3 + / – 48 |
| Residuopost-operatorio(cc) | 58.9 |
| Analgésico (mgs) | 282.3 |
| Estancia (dias) | 3.5 |
En el post-operatorio, cinco (5) de las 17 presentaron complicaciones (29.4%). Dos pacientes presentaron infección de vías urinarias confirmadas por urocultivo, dos presentaron retención urinaria (11.7%) y una paciente fue llevada a laparotomía cuatro días después de la cirugía, por una lesión vesical inadvertida durante la laparoscopia, realizándole cistorrafia y evolucionando sin complicaciones posteriores. (Tabla #4)
TABLA No. 4
Uretrocistopexia suprrapúbica tipo Burch
por laparoscopia
(Estudio piloto)
Complicaciones inmediatas
| Complicaciones | Cirugía Laparoscópica |
| Intra-operatorias (4/17) |
4 / 17 pacientes Lesiones vesicales: 3 Laparatomía por Sangrado: 1 |
| Post-operatorias (5/17) |
5/17 pacientes IVU:2 Retención: 2 Lesión Vesical: 1 |
| Total Complicaciones | 9 / 17 |
| IVU= Infección Vías Urinarias |
| GRAFICO No. 1 Uretrocistopexia suprrapúbica tipo Burch por laparoscopia (Estudio piloto) |
GRAFICO No. 2 Uretrocistopexia suprrapúbica tipo Burch por laparoscopia (Estudio piloto) |


Las pacientes requirieron un promedio de 282.3 +/- 123 mgs de Diclofenac intra-hospitalario y permanecieron hospitalizadas un promedio de 3.5 dias, a excepción de la paciente con lesión vesical inadvertida quién permaneció hospitalizada 25 días.
El seguimiento promedio hasta el momento es de 3.0 meses. Durante el primer control post-operatorio, las 17 pacientes refirieron una adecuada continencia urinaria y una de ellas presentó infección de vías urinarias. Trece de las 17 pacientes han sido valoradas al tercer mes, sin encontrar complicaciones ni incontinencia. Seis pacientes han completado el sexto mes post-operatorio. Una de ellas presentó un episodio de infección de vías urinarias y otra refirió sintomatología de urgencia. Las restantes están asintomáticas. Dos pacientes han completado un año luego de su cirugía, se conservan continentes y no han presentado complicaciones. En total, el 94.2 % de las pacientes no presenta incontinencia de esfuerzo o urgencia. (Tabla #5)
TABLA No. 5
Uretrocistopexia suprrapúbica tipo Burch
por laparoscopia
(Estudio piloto)
Seguimiento
| Seguimiento | Cirugía Laparoscópica Complicaciones |
| Primera Semana | 1 / 17 Pacientes IVU:1 |
| Un Mes | 0 / 17 pacientes |
| Tercer Mes | 0 / 13pacientes |
| Sexto Mes | 2 /6 pacientes I VU: 1 Urgencia:1 |
| Un Año | 0 / 2 pacientes |
| Eficacia | 94.2% |
| IUV: Infección Vías Urinarias Urgencia: Sintomatología de Urgencia. |
|