Reporte de una Serie de Casos en un Hospital Universitario de Medellín – Colombia
Juan Guillermo Velásquez
Residente III de Urología – Universidad CES
Alejandro Vélez
Patólogo Hospital Pablo Tobón Uribe – Dinámica IPS, Profesor Titular de la UPB – CES
Juan Fernando Uribe
Urólogo Hospital Pablo Tobón Uribe, Docente de Urología CES
Medellín – Colombia
Resumen
La Malacoplaquia (MLP) es una enfermedad granulomatosa crónica, causada al parecer por un defecto en el sistema fagocitario bacteriano. Es una rara entidad que se caracteriza por la presencia de una o varias tumoraciones. Virtualmente en cualquier parte del organismo, de ahí la confusión de su diagnóstico con malignidad.
El tracto genitourinario es comúnmente afectado hasta en un 75% de los casos. Los tejidos comprometidos típicamente son consistentes con una infiltración masiva por células inflamatorias (macrófagos e histiocitos) con inclusiones intracitoplasmáticas características (cuerpos de Michaelis-Gutmann).
Usualmente autolimitada y asociada a infecciones urinarias repetidas, con excelente respuesta a períodos prolongados de tratamiento con quinolonas. En este artículo se reportan seis casos presentados en una misma institución de tercer nivel de complejidad en un período de ocho años y se realiza una revisión completa de la literatura.
Palabras Claves: malacoplaquia, malacoplakia, tumor vejiga, cuerpos de Michaelis-Gutman.
Reporte de Caso # 1
CASO 1:
Lactante masculino de 4 meses de edad, nacido y residente en Medellín, que consultó por cuadro de 3 días de evolución de orquialgia izquierda asociada a eritema y edema progresivos del saco escrotal ipsilateral. La revisión por sistemas fue negativa y no había antecedentes peri o postnatales de importancia. El examen físico reveló unos signos vitales normales para la edad y como positivo eritema y edema de hemiescroto con sensibilidad marcada a la manipulación del testículo izquierdo.
Los paraclínicos ordenados al ingreso mostraron un hemoleucograma y citoquímico de orina normales y una eco doppler testicular que reporta marcado engrosamiento epididimal izquierdo asociado a pequeña colección, el paciente sale con diagnóstico de epididimitis aguda y se ordena tratamiento con cefalexina y acetaminofén más medidas locales.
Tres días después en la cita control la madre refiere leve mejoría y fiebre subjetiva ocasional, sin cambios al examen físico. 11 días después consulta de nuevo y persiste con testículo izquierdo aumentado de tamaño e indurado por lo que se solicita eco de control que reporta región heterogénea testicular izquierda, se sugiere descartar neoplasia tipo teratoma.
Por lo que se realiza orquidectomía radical izquierda, previo reporte de marcadores tumorales (Beta HCG, Alfa fetoproteina) negativos, con abordaje inguinal y ligadura temprana del cordón, proximal al anillo inguinal profundo. Se obtuvo una masa dura intratesticular sugestiva de tumor que midió 3x2x1 cm. Con presencia al corte de áreas irregulares y fibrosas de color amarillo.
Los cortes de patología mostraron un proceso inflamatorio benigno constituido por abundantes células inflamatorias:
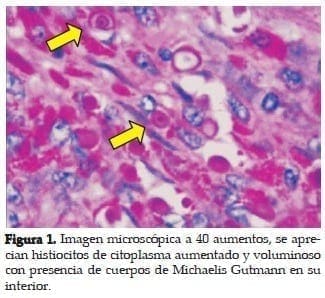
Linfocitos, plasmocitos, células gigantes y focalmente presencia de histiocitos; en medio de estas se reconocen células con halo claro consistentes con cuerpos de Michaelis-Gutmann. Sugiere el diagnóstico de MLP. El urocultivo ordenado al ingreso demostró colonización por E. coli con más de 105 Unidades Formadoras de Colonias (UFC).
El paciente evolucionó satisfactoriamente en su postoperatorio.
CASO 2:
Paciente de 52 años, sexo femenino, remitida de un hospital rural por cuadro de dos meses de evolución de dolor en hipocondrio y flanco derecho, asociado a fiebre subjetiva, escalofrío, diaforesis, pérdida subjetiva de peso y sensación de masa abdominal dolorosa. A la revisión por sistemas edema de miembros inferiores ocasional.
Con antecedente de Diabetes mellitus tipo 2 en tratamiento con glibenclamida. Examen físico, frecuencia cardíaca (FC) 76 por minuto, presión arterial (PA) 140/80, como hecho positivo se encontró gran masa palpable de aproximadamente 15 cm. en flanco y hasta fosa iliaca derecha, indurada y dolorosa.
Los paraclínicos Hemograma con 16.200 leucocitos a expensas de polimorfonucleares (PMN), hemoglobina de 13 gr/dl y VSG de 10 mm/hr; citoquímico de orina que reportó orina turbia con glucosuria y un sedimento con piuria y presencia de >50 eritrocitos por campo de alto poder; creatinina de 0.81 y glicemia en 467. Llega urocultivo positivo para 105 UFC de E. coli. Se solicita ecografía abdominal con lectura así: presencia de gran masa retroperitoneal que ocupa la topografía del músculo psoas derecho, con efecto de masa sobre el riñón. En relación con gran absceso que compromete la grasa pararrenal posterior.
Signos de nefropatía inespecífica derecha, con imagen ecogénica que pudiera corresponder
a angiomiolipoma o nefronía derecha. Se inicia tratamiento empírico y se programa cirugía abierta tipo laparotomía, con realización de nefrectomía radical derecha y resección de masa retroperitoneal que invade parcialmente al músculo psoas, pared abdominal posterolateral y parte de la tercera porción del duodeno.
En el postoperatorio la paciente evoluciona regularmente con hipotensión sostenida, cetosis y oliguria, de las cuales se recupera exitosamente y es dada de alta 10 días después, con un tratamiento a base de ciprofloxacina durante un mes.
El resultado de patología refiere riñón derecho de 400 gramos:
Con tejidos blandos perirrenales adheridos a su superficie, que al corte se continúan hacia el parénquima renal en forma de tejido blando formando nódulos lobulados, irregulares, de color amarillo que llegan hasta las cavidades renales. Además presencia de cavidades con contenido purulento, microscópicamente, presencia de áreas de necrosis, acúmulos de histiocitos, en ocasiones espumosos con PMN y se aprecian numerosos cuerpos de Michaelis-Gutmann (ver figuras 1, 2 y 3).
Diagnóstico definitivoMLP. Es de anotar que este caso se confirmó por el Instituto de Patología de las Fuerzas Armadas de Washington por los doctores Mostoffi, Brinsko y Sesterhenn del departamento de uropatologia21.
Lea También: Discusión y Revisión del Tema en Malacoplaquia
CASO 3:
Hombre de 60 años, con cuadro clínico de 4 meses de evolución de sintomatología irritativa y obstructiva urinaria, consistente en disuria, polaquiuria, goteo postmiccional, disminución del calibre del chorro y retención urinaria en una ocasión.
 |
 |
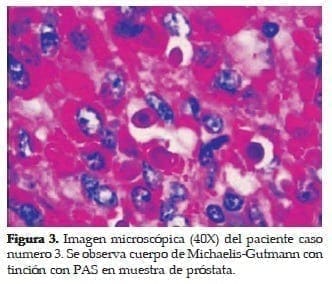 Al examen físico se encontró un hombre en buenas condiciones generales y como hallazgo positivo, un tacto rectal con una próstata aumentada de tamaño grado II adenomatosa y de aspecto benigno.
Al examen físico se encontró un hombre en buenas condiciones generales y como hallazgo positivo, un tacto rectal con una próstata aumentada de tamaño grado II adenomatosa y de aspecto benigno.
PSA de 6,30 ng/ml, ecografía transrectal reportó próstata que mide 41x27x42 mm, con imagen hiperecoica en topografía de la zona central y transicional compatible con nódulo adenomatoso, se diagnostica hiperplasia prostática (HPB) y se realiza Resección Trans Uretral (RTU) de próstata.
Los cortes histológicos, reportanfocos de hiperplasia estromal con glándulas proliferadas en número y tamaño, sin displasia, además presencia de zonas periféricas de atrofia y focos de inflamación con acúmulos de histiocitos que en el citoplasma muestran característicamente cuerpos de Michaelis Gutmann
CASO 4:
Hombre de 67 años de edad, con cuadro clínico de 6 meses de evolución consistente en nocturia, disminución del calibre del chorro miccional, hematuria, polaquiuria, gotereo postmiccional y retención urinaria.
Al examen físico se encuentra en buenas condiciones generales, al tacto rectal se halla próstata aumentada de tamaño, nodular, grado III, firme en el lóbulo derecho y no dolorosa.
Se solicita antígeno especifico de próstata, su resultado fue de 263ng/dl. Se programa biopsia transrectal ecodirigida y su resultado (Hospital Pablo Tobón Uribe) reporta HPB.
Una nueva ecografía dos meses después documenta una glándula de 83cc de volumen con múltiples nódulos hipoecoicos en área central. Con diagnóstico de HPB grado III se programa para adenomectomia de próstata retropúbica.
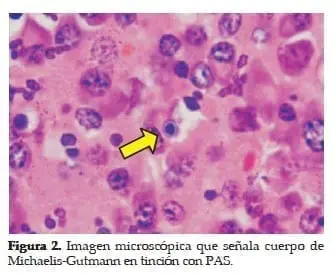
El informe de patología, reportó macroscópicamente nódulos amarillos blandos y áreas de aspecto necrótico, los cortes histológicos, reportaron a la evaluación de las zonas amarillas, colecciones de histiocitos y linfocitos. Dentro de los histiocitos se encontró gran cantidad de inclusiones intracitoplasmáticas concéntricas y redondas que corresponden a cuerpos de Michaelis-Gutmann los cuales fueron confirmados con la coloración de PAS (periodic acid-Schiff).
CASO 5:
Paciente sexo masculino, de 70 años, con cuadro clínico de infecciones urinarias a repetición asociado a sintomatología obstructiva urinaria consistente en nocturia, disminución del calibre del chorro miccional, gotereo postmiccional y episodio de retención urinaria en dos ocasiones.
Al examen físico solo al tacto rectal una próstata aumentada de tamaño, grado IV. El antígeno prostático fue de 10ng/dl. Se le ordenó una ecografía renal y vías urinarias que reportó como positivo una próstata aumentada de tamaño. Se llevó a RTU de próstata y se enviaron muestras a patología.
La descripción de patología de los fragmentos obtenidos de la próstata fue presencia de glándulas de luz recta revestidas con epitelio cilíndrico de forma y tamaño uniforme, sin displasia ni atipia. En el lado izquierdo foco de inflamación aguda y crónica con abundantes histiocitos y presencia de cuerpos de Michaelis-Gutmann intra y extracelulares, se confirmancon tinciones de PAS y Van Kossa.
CASO 6:
Paciente sexo masculino, 70 años quien consultó por un antígeno de próstata con un valor de 37 ng/dl. En el examen físico al tacto rectal se palpa nódulo indurado en el lado derecho. Se ordena toma de biopsias transrectales ecodirigidas y el reporte es presencia de adenocarcinoma de próstata con gleason 3+3=6 en el lado derecho y en el lado izquierdo foco patognomónico de malacoplaquia.
El paciente no continuó el seguimiento en la institución por lo que se desconoce su evolución final.
Enviado para publicación: Septiembre de 2005
Aceptado para publicación: Enero de 2006