No se requiere biopsia renal para hacer el diagnóstico de nefropatía lúpica, este método sirve para establecer el pronóstico o para seguir los efectos del tratamiento1. En general existe controversia con relación a las indicaciones de biopsia renal en pacientes con LES. Entre las indicaciones más aceptadas se cuentan:
1. Nefritis que cursa con síndrome nefrótico, para diferenciar entre glomerulonefritis difusa y membranosa.
2. Para definir la agresividad con la que se iniciará el manejo.
3. Deterioro de la función renal a pesar de altas dosis de corticoides
4. Prerequisito para estudios clínicos.
Ausencia de uremia, trombocitopenia e HTA severa o tiempos de coagulación prolongados son prerequisito para realizar biopsia renal sin complicaciones.
Patología
En el LES existe una vasculitis diseminada. Las lesiones observadas en el riñón de pacientes con nefropatía lúpica son mediadas por inmunocomplejos y consisten en necrosis fibrinoide, infiltrados inflamatorios, esclerosis y cambios principalmente a nivel de arteriolas renales (necrosis fibrinoide de la media, proliferación y edema de la íntima e inflamación periarteriolar). No hay compromiso de grandes vasos, las vénulas y los capilares pueden estar comprometidos2.
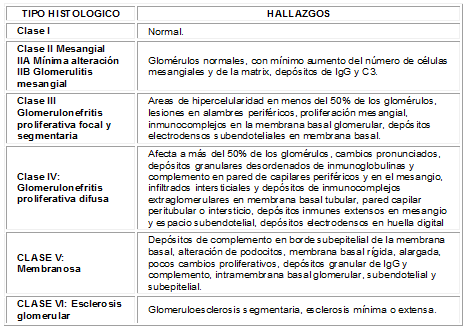
Clasificación de Lesiones en la Nefropatía Lúpica
Existen varias clasificaciones de las lesiones histológicas de la nefritis lúpica, la más utilizada es la clasificación de la OMS (ver tabla Nº2), basada en los hallazgos de inmunofluorescencia y microscopia ultraestructural2, 3. Esta clasificación identifica la severidad de las lesiones glomerulares , pero no refleja la evolución de la lesión y no considera las lesiones mixtas ni dá índices de actividad de la enfermedad1. Sin embargo, se ha observado que al realizar biopsias secuenciales los diferentes patrones histológicos pueden progresar en meses o años a un tipo histológico de una clasificación de mayor grado (20%)2,4.
Tabla No. 2 Clasificación histológica de nefritis lúpica (OMS). Datos tomados de referencia No. 2
Algunos pacientes pueden presentar nefritis lúpica silente: con urianálisis normal, ausencia de proteinuria y creatinina dentro de límites normales pero con biopsia renal que evidencia alteraciones desde nefritis mesangial hasta proliferativa4.
La nefropatía lúpica también pude producir otros patrones histológicos:
• Nefritis intersticial: Se presenta en el 50% de los niños con significativo compromiso glomerular, es de pobre pronóstico y se caracteriza por infiltrados focales o difusos de células inflamatorias tubulonecróticas , fibrosis intersticial, depósitos de inmunoglobulinas y complemento en los capilares peritubulares o membrana basal tubular con patrón granular en el instersticio2. Generalmente se asocian a lesión glomerular. Se hace diagnóstico diferencial con nefropatía por analgésicos2.
• Angitis necrotizante: Se caracteriza por arteriolitis producida por complejos inmunes, con hallazgos similares a los observados en la arteritis necrotizante, con necrosis fibrinoide, trombosis, inflamación arteriolar2.
Se utilizan adicionalmente índices de actividad y de cronicidad de la enfermedad lúpica renal, que básicamente sirven para diferenciar entre los pacientes que presentan lesiones con mayor compromiso inflamatorio, pero potencialmente reversibles con tratamiento (lesiones activas) y los que presentan lesiones crónicas y que probablemente poco cambiarán con los diferentes esquemas de tratamiento médico (ver tabla Nº 3)1, 7, 19, 20.
Tabla No. 3 Indicadores de actividad/cronicidad en nefritis lúpica. Cada variable se califica de 0-3, la suma de los puntos dá la calificación patológica total. Tomado de referencia No. 1

En los 40 pacientes revisados por el autor más del 50% de los 24 pacientes a quienes se les realizó biopsia renal presentaron hallazgos patológicos de clasificación tipo IV de la OMS, lo cual habla de lesiones avanzadas en la mayoría de los pacientes. De estos, uno tuvo también nefropatía túbulo intersticial crónica y uno con 67% de medias lunas. Cinco pacientes (20.8%) presentó lesiones tipo II, cuatro (16.6%) lesiones tipo III y dos pacientes presentaron respectivamente lesiones tipo I y V . Uno de los pacientes con lesión tipo III presentaba riñón multiquístico unilateral. (ver gráfico Nº 6)
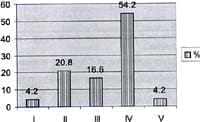
Gráfico No. 6 Pacientes con nefritis lúpica Santafé de Bogotá 1983-1999
CLASIFICACION HISTOLOGICA N=24
Correlación Clínico Patológica
Como se observa en la tabla Nº4 la clasificación histológica se relaciona con el estado clínico de los pacientes3, 8.
Tabla No. 4 Correlación entre tipo histológico y manifestaciones clínicas en la nefritis lúpica. Tomado de referencia No. 2
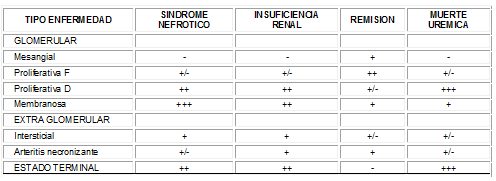
Al correlacionar las manifestaciones clínicas renales con el tipo histológico en los pacientes atendidos en Santafé de Bogotá se observa adecuada relación entre el grado histológico y la magnitud de las manifestaciones similar a lo referido en la literatura: Los 12 pacientes con tipo histológico IV presentaron manifestaciones de hematuria (66%), proteinuria masiva (50%), síndrome nefrítico agudo (33.3%), síndrome nefrótico (33.3%), hipertensión arterial (16.6%) y el 25% presentó insuficiencia renal aguda (gráfico No 7).

Gráfico No. 7 Pacientes con nefritis lúpica. Correlación tipo histológico y manifestaciones renales. Santafé de Bogotá 1983-1999
SNA (síndrome nefrítico agudo), RMQ (Riñón Multiquístico)
De los cuatro pacientes con grado III 50% se manifestaron con proteinuria moderada, 25% hematuria y 50% síndrome nefrótico. Fue llamativo que uno de estos pacientes evolucionó a insuficiencia renal crónica. Sin embargo, la mayoría de los pacientes con este tipo histológico no presentaron proteinuria masiva ni síndrome nefrítico agudo, IRA o HTA. El paciente con clasificación tipo I solo se manifestó con proteinuria leve. Estos hallazgos tienen valor ya que cuando está contraindicada la biopsia renal por motivos técnicos o el estado del paciente no lo permite, las manifestaciones clínicas renales pueden sugerir el grado histológico del paciente y orientar la toma de decisiones con relación al inicio del esquema de tratamiento que requiere el paciente1.
Tratamiento
El LES es un enfermedad crónica de curso impredecible, con amplios rangos de severidad, recurrentes remisiones espontáneas y recaídas, por esto es difícil definir un esquema único de tratamiento. Además, el tratamiento también se asocia con morbilidad. Es importante sensibilizar adecuadamente a la familia para tener éxito y hacer tratamiento individualizado1,2. En general el tratamiento se basa en:
Medidas Generales:
Son cuidados de soporte general para el paciente en forma multidisciplinaria que intentan incorporar al paciente a la vida normal, integrarlo a la familia, manejar los problemas de auto imagen del paciente7 y evitar las complicaciones de la enfermedad y secundarias a los medicamentos utilizados. Entre estas medidas se cuentan: evitar la exposición al sol y uso de protectores solares, ejercicios, inmuni-zaciones (difteria, pertusis, tétanos, neumococo, hepatitis e influenza, nunca con vacunas vivas), evitar infecciones. Está contraindicado el uso de antibióticos profilácticos en pacientes con LES pues no se ha comprobado su eficacia y si pueden crear resistencia bacteriana7.
También se utilizan diuréticos tipo furosemida para eliminar el exceso de líquidos, anti- hipertensivos (inhibidores de convertasa de angio-tensina o calcio antagonistas) para controlar el aumento de la tensión arterial1, cambios en la dieta para controlar la ingesta de sal, proteínas y calorías.
Aines:
Se utilizan antiinflamatorios no esteroideos principalmente en el manejo de las manifestaciones extra renales del LES de tipo articular, pleuritis, mialgias, fiebre y compromiso de piel2, asociados generalmente a hidroxicloroquina. En niños se usa naproxen (10-20mg/k/día), tolmetín sódico (20-30mg/k/día); ibuprofeno se evita por estar asociado con meningitis aséptica7. Los AINES no deben formularse a niños con alteraciones en las enzimas hepáticas2 o insuficiencia renal16.
Corticoides:
Definitivamente desde la segunda mitad de este siglo cuando se comenzó a utilizar corticoides en el manejo de los pacientes afectados por LES el pronóstico de la enfermedad ha cambiado notablemente, pasando de ser una enfermedad con una muy alta morbimortalidad a una enfermedad controlable1,17. Se desconoce el mecanismo de acción de estos medicamentos en la enfermedad y se interroga si son efectivos por sus propiedades antiinflamatorias o por la inmunosupresión que producen. Se usan tanto en el episodio inicial como en las recurrencias1, produciendo control de las principales manifestaciones de actividad de la enfermedad2.
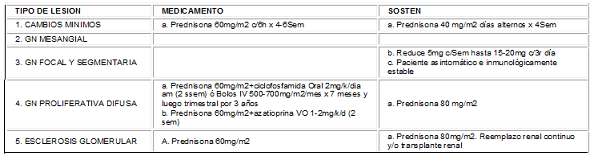
La prednisolona vía oral en dosis de 60mg/m2/día (máximo 80mg/día) durante cuatro a seis semanas es capaz de suprimir la actividad de la enfermedad con control de las manifestaciones de afección glomerular, anemia, trombocitopenia, alteraciones neurológicas, cardiacas y pulmonares1,17; adicio-nalmente, hay evidencia de mejoría de la actividad de la enfermedad por la normalización del complemento sérico y disminución de los títulos de anticuerpos anti DNA luego de cuatro a seis semanas17. En ese momento se puede iniciar un esquema de días alternos con prednisolona a 40mg/m2SC por cuatro semanas y si el paciente permanece bajo control se iniciará la reducción gradual del corticoide hasta la dosis mínima que permita mantener al paciente sin actividad 5-10 mg/Día (0.1-0.2 mg/K/día)1,17. Sí el paciente recae se reinicia con dosis altas diarias de prednisona17. (ver tabla No 5). En pacientes con HTA, uremia y psicosis preexistente, están contraindicados los corticoides a altas dosis2.
Tabla No. 5 Esquema de tratamiento en nefritis lúpica
Metilprednisolona en bolos intravenosos a altas dosis (1g/día o 15mg/k/dia) por tres días (en ocasiones mensualmente por tres a doce meses) se utiliza en pacientes con nefritis muy graves con insuficiencia renal rápidamente progresiva, con resultados satisfactorios1, 2, 3,16,17, 21, 22.
El mayor problema con el uso de corticoides es su toxicidad con su uso crónico (cataratas, glaucoma, diabetes, HTA, estrías, fragilidad capilar, síndrome Cushing, insomnio, ansiedad, riesgo de infecciones y de muerte súbita)1,2,7 (ver tabla No 6).
Tabla No. 6 Complicaiones del uso crónico de corticoides

Tomado de referencia No. 7
La suspensión súbita de los corticoides a altas dosis puede provocar insuficiencia suprarenal y comprometer la vida del paciente7. En los pacientes con LES la suspensión completa de esteroides a menudo es imposible16.
Drogas inmunosupresoras:
La ciclosfosfamida es la droga inmunosupresora más efectiva en el manejo de la nefritis lúpica. Se puede utilizar por vía oral (2mg/k/día) durante dos semanas asociado a prednisolona con adecuadas remisiones de la enfermedad pero muchos efectos secundarios importantes (alopecia, amenorrea, infertilidad, cistitis hemorrágica, infecciones)1, 17. Su uso en bolos intravenosos (500 – 1000mg/m2) mensuales por siete meses y luego cada tres meses por tres años ha demostrado controlar la enfermedad por glomerulonefritis difusa proliferativa, casos que no responden a corticoides o cuando la toxicidad por los corticoides es inaceptable7 y disminuye notablemente sus efectos secundarios2,7, 22- 28.
Siempre se debe tomar control de leucocitos a los 10 a 14 días post bolo de ciclofosfamida para valorar el grado de leucopenia que pude producir3; en este caso se debe disminuir la dosis o no hacer incrementos5. Se aconseja utilizar MESNA (uromixetan) concomitante con la aplicación de ciclofosfamida en dosis del 20 – 50 % de la dosis de ciclofosfamida utilizada, IV o VO a las 0, 2, 4 y 6 horas de aplicada la ciclofosfamida3, 5, 28, 29, esta droga es capaz de inactivar los metabolitos de la ciclofosfamida que se acumulan habitualmente en la vejiga y producen cistitis hemorrágica4. Para obtener mejor efecto protector, además se debe inducir diuresis con líquidos IV glucosados o solución salina (2000cc/m2). Sí el paciente tiene alto riesgo por hipervolemia o edema se pueden hacer irrigaciones vesicales para disminuir el riesgo de cistitis4. Sí se presentan vómitos se usan antieméticos.
Ciclosporina A por vía oral ha demostrado ser efectiva cuando se utiliza en pacientes con nefropatía lúpica quienes cursan con proteinuria pesada, corticoresistentes o corticodependientes4, 5, 30- 32 y en pacientes con nefropatía membranosa en bajas dosis (menos de 5mg/k/día) por 12 meses, con mejoría de la actividad de la enfermedad en forma importante y disminución de la cantidad de esteroides requeridos7, 31. Puede producir importantes efectos secundarios como HTA, nefrotoxicidad, infertilidad, hiperuricemia, hipetricosis y riesgo de malignidad4,32, 33.
Azatioprina ha sido utilizada con adecuados resultados en el anejo de pacientes adultos con lupus16. En niños no se han observado buenos resultados, produce depresión intensa de la médula ósea y se ha descrito fenómeno de rebote cuando se suspende su uso. Se usa como droga espaciante del esteroide7.
Metrotexate: no existe experiencia con el uso de metrotrexate en niños con nefropatía lúpica. En adultos se ha utilizado como antiinflamatorio alternativo para manifestaciones extrarrenales. Su uso en nefropatia lúpica es anecdótico5.
Antimaláricos:
La hidroxicloroquina a dosis de 5mg/k/día (máximo 300mg) ha sido utilizado con éxito en niños con LES cutáneo y con compromiso articular2,7. Esta droga puede revertir los cambios en los lípidos plasmáticos producidos por el uso de corticoides y potencia la acción de estos, permitiendo disminuir su dosis2. Debe vigilarse su potencial toxicicidad retiniana16.
Levamizol:
Antihelmíntico que por sus propiedades inmunomoduladoras (regula la actividad de linfocitos T y células retículoendoteliales) se ha utilizado con informes preliminares que evidencian mejoría6.
Antitrómbicos:
Se utilizan con efectividad poco precisa en niños que cursan con lupus asociado a síndrome antifosfolípidos. El más utilizado es el ácido acetil salicílico (3-5mg/k/día). También se utilizan heparina y heparinoides5 y en ocasiones fibrinolíticos.
Dialisis renal:
La mayoría de los pacientes con LES no desarrollan insuficiencia renal si son tratados a tiempo y se mantienen en remisión2. En niños con enfermedad renal terminal, la dialisis es una intervención potencial, pero los resultados a corto plazo no son muy satisfactorios, por lo que se prefiere manejar agresivamente a los pacientes para prevenir estados de enfermedad renal terminal2. La hemodiálisis es psicológicamente difícil para los niños y solo se realiza en ciertos centros2.
Transplante renal:
Se ha observado algún éxito en pacientes con enfermedad renal terminal, pero se ha observado recurrencias de la enfermedad en el injerto, aunque muchos presentan inactividad de la enfermedad y remisión permanente2, 17.
Esplenectomía: se ha usado en niños con anemia hemolítica aguda que no responde a altas dosis de corticoides2. Se deben evitar las transfusiones en niños con LES por el riesgo de estimular la producción de anticuerpos antieritrocitos y antileucocitos2.
Terapia adyuntiva: para las complicaciones secundarias de la enfermedad incluyen inhibidores de convertasa, anti hipertensivos, hipolipemiantes, suplementos con grasas de pescado5.
Plasmaféresis: se utiliza en casos de extrema urgencia como en enfermedad renal fulminante o complicación microangiopática de lupus, púrpura trombocitopénica trombótica o vascu-lopatía4; no se ha probado su beneficio1, 7. Se ha descrito que la plasmaféresis puede inducir un aumento compensatorio de anticuerpos (rebote) y hacer más susceptible a los LB a la acción de los citotóxicos6, 34.
Terapia experimental: incluye inmunoglobulinas intravenosas5,35, clorambucil, mostazas nitrogena-das4,5, tacrolimus (FK 506), análogos de adenosina, rapamycina, inhibidor de ornitina decarboxilasa, 5-azacitidina5. El mycofenolato mofenil es una promisoria terapia para el manejo de nefritis lúpica5, 35, su uso en nefropatía lúpica es anecdotico, puede ser una alternativa para pacientes que no tomaren l a azatioprina5.


