El LES como entidad de compromiso sistémico tiene manifestaciones en casi todos los órganos corporales (ver tabla Nº 1), con predilección por riñón, articulaciones, piel, serosas, pulmón, corazón, cerebro y tracto gastrointestinal2,7.
En los pacientes valorados por el autor entre las manifestaciones clínicas extra renales más frecuentes se observó: Púrpura vascular (12.8%), artritis (12.8%), cerebritis (7.6%), síndrome antifosfolípidos (10.2%). De los 4 pacientes con síndrome antifosfolípidos, uno presentó tromboembolismo en hígado y bazo, uno tromboembolismo pulmonar y otro trombosis venosa de miembros inferiores que requirió amputación de una pierna. Otras manifestaciones fueron: anemia hemolítica, alopecia, rash malar, vasculitis y edema pulmonar. Tres pacientes tuvieron LES Latente con positividad para el complejo C1q, un paciente hizo manifestaciones de LES florido, a los baños de evolución.
Se considera LES florido a la exacerbación o desarrollo de nuevos signos y síntomas de lupus, los cuales requieren un cambio en la terapia previamente instaurada1, 2. lupus congénito o neonatal ocurre por adquisición a través de la placenta de autoanticuerpos específicamente Anti Ro (SS-A) que producen un cuadro temporal de rash , bloqueo cardíaco, trombocitopenia y disfunción hepatobiliar en el recién nacido1, 2, 7.
Lupus ANA negativo o lupus Ro es una enfermedad parecida al lupus, que cursa con fotosensibillidad parcial (LES subagudo) en el cual los ANAS son negativos y los anticuerpos anti-Ro son positivos4. Nefritis lúpica silente se ha descrito en pacientes con biopsia anormal sin evidencia clínica y de laboratorio de compromiso renal3,14.
Criterios Diagnósticos
1. Rash malar
2. Lupus discoide
3. Fotosensibilidad
4. Ulceras orales o nasales
5. Artritis no erosiva no migratoria en dos o más articulaciones
6. Alteración renal (proteinuria >0.5g/día – cilindruria)
7. Serositis (pleuritis, pericarditis)
8. Alteraciones neurológicas (psicosis – convulsiones)
9. Alteraciones hematológicas (anemia hemolítica con reticulocitosis, leucopenia 10. Alteración inmune (células LE, anti DNAn, Anti Sm, seroluética falsos+)
11. Anticuerpos antinucleares
La Asociación Americana de Reumatología (ARA) considera que cuatro o más criterios diagnósticos positivos tienen un 96% de sensibilidad y 96% de especificidad para diagnosticar LES con una predictividad del 15%1,2. Seis o más criterios tienen una predictividad del 90%; más de siete criterios establecen el diagnóstico de certeza6.
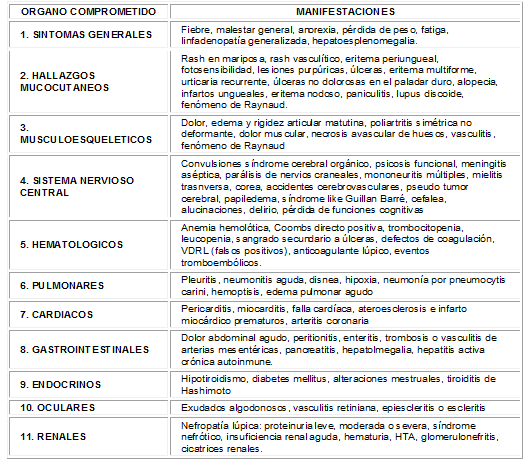
Tabla No. 1 Manifestaciones de LES. Datos tomados de referencia No. 7
Nefropatía Lúpica
Se observa compromiso renal en más del 75% de los niños con LES3. En algunas series es mayor del 90%6. En los niños el compromiso renal es más severo y es el mayor determinante pronóstico de la enfermedad1, 4-6. También en los niños usualmente el compromiso renal comienza en los primeros años de la enfermedad e inicialmente puede ser asintomático porque los cambios histológicos preceden a las manifestaciones urinarias o los cambios en el sedimento urinario1. Casi todos tienen lesiones histopatológicas, inmunológicas o ambas, que se correlacionan con las manifestaciones clínicas renales1, 2, 5.
El curso clínico de la nefropatía lúpica es variable y a menudo los hallazgos son evidentes únicamente en el parcial de orina1. La pérdida de proteínas puede conducir a edema y aumento de peso por retención hídrica, que puede ser primer síntoma notado por el paciente. Las manifestaciones renales más importantes son hematuria, proteinuria e hipertensión arterial (HTA)1, 3, 15. Además, los pacientes pueden presentar manifestaciones secundarias al uso de medicamentos para tratar la enfermedad (AINES o salicilatos) los cuales pueden confundir el diagnóstico porque como efecto secundario producen disminución de la función renal1, 2, 16.
Cuando la enfermedad se asocia con HTA secundaria a lesión vascular renal en los estadíos iniciales, se correlaciona bien con alteraciones en la función renal y requiere tratamiento agresivo para disminuir el futuro deterioro de la función renal por la enfermedad3, 15.
Se puede presentar compromiso renal en niños con enfermedad mixta del tejido conectivo y cursar con aumento de ANAs y otros hallazgos diferentes de los del LES como dermatomiositis, esclerodermia y artritis reumatoidea; que se puede confundir con nefropatía lúpica, pero tienen ANAs dirigidos contra ribonucleoproteínas y no contra DNA17.
Diagnóstico
El laboratorio ayuda en el diagnóstico de la enfermedad y se caracteriza por:
a. Evidencia no específica de inflamación:
Los reactantes de fase aguda o de inflamación no son específicos, pero generalmente se encuentran aumentados en esta enfermedad: velocidad de sedimentación, proteína C reactiva, a2globulinas2,6. También se observa hiper-gammaglobulinemia policlonal1, 2, 7.
b. Alteraciones hematológicas:
Se observa anemia en el 50% de los pacientes y puede ser normocítica normocrómica, hemolítica IgG fijos (Coombs D+), por aglutininas frías, por microangiopatía o hiperesplenismo1, 3.
Se produce trombocitopenia por hiperesplenismo, sensibilidad a drogas y microangiopatía; aunque la mayoría de las plaquetas son normales. Se detectan anticuerpos antiplaquetarios en el 78% de los pacientes, cursando con púrpura trombocito-pénica inmunológica y anemia hemolítica (síndrome de Evans)2. Frecuentemente hay depleción de LT CD8 y supresión del inductor CD4 + 2H46. También se observa leucopenia con linfocitopenia y neutropenia. Linfocitos menores de 1550/ml son marcadores de LES agudo2,6.
c. Alteraciones del complemento:
Hay consumo del complemento con disminución de los componentes C3 y C4, lo cual es indicador de nefritis lúpica activa3. CH50 está disminuido en el 90% de los pacientes con nefritis lúpica; cuando este marcador se encuentra disminuido en forma persistente en presencia de C3 y C4 normales debe estudiarse la presencia de un déficit hereditario del complemento2,3.
El complemento también puede estar disminuido como consecuencia del efecto catabólico de los corticoides utilizados en el manejo del paciente, por la enfermedad general o por la uremia. La activación del complemento también se puede inferir por la determinación de los productos de activación factor Bb y C4d2.
d. Anticuerpos antinucleares (ANAs):
En casi el 90% de los pacientes con LES activo se encuentran anticuerpos antinucleares circulantes2, que son generalmente IgG aunque se han descrito del tipo IgM e IgA. Pueden ser negativo en pacientes con glomeruolopatía membranosa (20-50%) con complemento normal2, 17 y en síndrome nefrótico con plasenuria masiva y pérdida de IgG . Este test sólo no establece el diagnóstico7; otras enfermedades que cursan con ANAs positivos son artritis reumatoidea juvenil, enfermedad mixta del tejido conectivo, dermatomiositis, síndrome de Sjögrem y esclerodermia7, también puede haber ANAs positivos en infección viral, leucemias, linfomas y en el 2% de la población normal7.
• Anti DNA: Es patognomónico de la enfermedad18. El anti DNA de cadena simple tiene poca significancia y es positivo solo en el 50 % de los casos. El Anti DNA nativo es clave para el desarrollo y diagnóstico de la enfermedad renal activa7 y es positivo en 50 a 70% de los niños con LES correlacionado con la actividad de la enfermedad y la respuesta al tratamiento
• Anti histonas: Es positivo en LES inducido por drogas como hidralazina y procainamida2,3. Este tipo de lupus puede ser confundido con LES idiopático. Esta enfermedad inducida por drogas no conduce a nefritis evidente clínicamente y usualmente no se asocia con disminución del complemento o aumento de anti DNA17.
• Anti Smith (Sm): Es positivo solo en 30% de los casos de LES. Cuando es positivo es diagnóstico específico de LES2, 7, 18. También es marcador de compromiso del sistema nervioso.
• Anticuerpos antinucleares no histonas.
• AntiRo (SS-A) : Es positivo en el lupus neonatal, lupus cutáneo subagudo y en la nefritis lúpica2. Una nefropatía lúpica activa puede presentarse con anticuerpos anti Ro (+) y ANAs negativos7.
• AntiLa: (SSB): Es positivo en el lupus neonatal pero pude estar presente en el 5% de la población general y en LES con ANAS(-)2.
• Anti-RNP: Es positivo en LES y en enfermedades del tejido conectivo2.
• Anticuerpo anti-ribosomal P y anticuerpos para C1q pueden mediar la enfermedad renal4.
• Anticuerpos antirribosómicos dirigidos contra las proteínas P de los ribosomas (P0, P1 y P2) se ha asociado con LES más afectación neurológica6.
Los anticuerpos antinucleares en la inmunofluores-cencia muestran patrones deferentes6:
• Patrón homogéneo o difuso: manifestación de la presencia de anti deoxirribonucleoproteínas. Se asocia con formas activas de la enfermedad.
• Periférico o rudo: expresión de anticuerpos anti DNA nativo. Asociado con formas activas de la enfermedad.
• Patrón moteado: expresa varios antígenos nucleares, principalmente Sm (moléculas resistentes a ribonucleasas). Rara vez aparece en LES, es más frecuente en esclerodermia y en enfermedad mixta del tejido conectivo.
Los pacientes con nefritis lúpica pueden tener ANA (-) si cursan con síndrome nefrótico por la pérdida de proteínas por orina que incluye inmu-noglobulinas, principalmente IgG7. Además, cuando la enfermedad está muy activa tiene gran cantidad de anticuerpos formando complejo, que no se pueden detectar con las pruebas convencionales, requiriendo previa disociación in vitro de los complejos18.
e. Otros autoanticuerpos:
• Anticoagulante lúpico: se producen anticuerpos antifosfolípidos (anticoagulante lúpico) en los pacientes con LES, los cuales son IgG y responsables de desórdenes trombóticos y hemorrágicos, HTA, insuficiencia renal aguda (IRA) moderada e insuficiencia renal crónica (IRC). Estos autoanticuerpos histológicamente producen microangiopatía, trombosis retiniana e intra-glomerular, menorrea en adolescentes y pérdidas fetales recurrentes1,7.
La mayoría de los pacientes con anticoagulante lúpico tienen reacción cruzada con anticuerpos anticardiolipinas2. Las pruebas biológicas falsas positivas de Wasserman y posteriormente de VDRL para sífilis se explican por este fenómeno en el 40% de los pacientes con LES1.
• Factor reumatoideo: se observa en el 10 a 30% de los niños con LES2.
f. Inmunocomplejos:
El complejo C1q se ha asociado con LES activo y LES latente en pacientes con artritis y nefritis2. Es capaz de predecir variaciones en la actividad de la enfermedad en el 82% de los casos y en muchas ocasiones es considerado marcador de LES latente2. En los pacientes valorados por el autor tres presentaron positividad para el complejo C1q.
También se describe la presencia de crioglo-bulinas circulantes que contienen ANA y DNA y son responsables de síndrome de hipervisco-sidad (fenómeno de Raynaud´s, acrocianosis, púrpura y crisis abdominal)2.
g. El fenómeno de células LE (ingestión de células del paciente por leucocitos autólogos) ocurre en el 60 a 70% de los casos1,6. Otras enfermedades por inmunocomplejos pueden cursar con estas pruebas positivas en el 15% de los casos6.
h. Líquido sinovial:
Se estudia el contenido de leucocitos (menor de 2000 en LES) y otros parámetros para establecer diferencias entre exudado y trasudado articular2.
i. Biopsia de Piel:
Tiene una alta sensibilidad diagnóstica cuando se realiza antes de iniciar tratamiento con corticoides en pacientes con ANA negativos7. La banda de test de lupus detecta depósitos de inmunoglobulinas y de complemento en la unión dermoepidérmica, las cuales, aunque no son específicas, sugieren LES1.
j. En la valoración general del paciente con LES se incluye Rx de tórax, EKG, ecocardiograma, EEG, TAC, RMC, SPECT, etc7.
Evaluación de Nefritis Lúpica
Los paciente con LES con compromiso renal se deben valorar con parcial de orina (química y microscópico), cultivo de orina (sí existe leucocituria), pruebas de función renal (creatinina, BUN, aclaramiento de creatinina, proteinuria de 24 horas, tasa de filtración glomerular), evaluación de la actividad de la enfermedad (anticuerpos anti DNAn, C3, C4 y CH50), albúmina y colesterol séricos pueden ayudar a caracterizar la naturaleza de la enfermedad (13 a 26% de los pacientes con nefritis lúpica activa cursan con síndrome nefrótico)1, 17.
En el parcial de orina: El parcial de orina es el método más costefectivo para detectar compromiso renal4. Se observan alteraciones en el sedimento urinario de orina telescopada típicos de glomérulo-túbulo-nefritis: La proteinuria es el hallazgo más frecuente e indica alteración glomerular y tubular2,18; pero no es un indicador de respuesta al tratamiento a corto plazo2. La hematuria con cilindros hemáticos y leucocituria se consideran los mayores marcadores de actividad del compromiso renal1,2.
Se puede observar células y cilindros grasos, cuerpos retráctiles dobles y excreción de inmunoglobulinas (IgM, a2macroglobulina, alteración relación IgG/transferrina)2. La excreción de cadenas livianas es indicadora de nefritis2. La densidad urinaria fija de 1010 más proteinuria masiva son indicadores de nefropatía lúpica crónica2. Daño túbulo intersticial puede ocurrir paralelo a la lesión glomerular y estar asociado con hiperuricemia y acidosis tubular renal4.
La relación proteinuria/creatinuria y el aclaramiento de creatinina son sensibles para determinar el compromiso de la función renal en pacientes con lupus. La pielografía intravenosa y la ecografía renal son importantes para determinar el tamaño y la forma renal antes de la biopsia renal.
Con poca frecuencia los pacientes con LES desarrollan hematuria macroscópica que puede ser secundaria a diátesis hemorrágica, cistitis o trombosis de vena o arteria renal7


