Dr. Jaime Forero Gómez
Jefe Unidad de Cuidado Intensivo Pediátrico
Fundación Ardila Lulle
Bucaramanga
Óxido Nítrico
El óxido nítrico es un radical libre que se encuentra en grandes cantidades en la naturaleza. Hace un tiempo se consideraba un contaminante hasta que se descubrió que los mamíferos generamos óxido nítrico (ON). Esto ha permitido la redefinición de muchos procesos biológicos34.
El óxido nítrico es producido en casi todas las células del organismo. Dependiendo del sitio de producción tiene diversas funciones. Al ser sintetizado por el endotelio es responsable del tono vascular esencial para la regulación de la presión arterial; en el sistema nervioso central es un neurotransmisor que interviene en diversos procesos como la memoria; en el sistema nervioso periférico, actúa en procesos de transmisión sensorial y es modulador en nervios no adrenérgicos no colinérgicos y regula acciones gastrointestinales, musculares y urinarias. Regula la contractibilidad miocárdica y la agregación plaquetaria. Sus metabolitos son causales de la lesión miocárdica post isquemia o hipoxia. Es agente citostático y citotóxico y actúa en procesos inmunitarios no específicos1, 34.
A nivel del pulmón es producido en las células endoteliales macrófagos, fibroblastos y células epiteliales. Revisaremos la actividad del ON a nivel del endotelio.
El ON tiene un PM de 30, al ser un radical libre, puede ser oxidado, reducido o formar complejos con otras moléculas. Tiene una vida media de 1 a 20 segundos
El óxido nítrico es sintetizado a partir de un aminoácido la L-arginina por acción de una familia de enzimas denominadas sintasas con producción de una molécula de L-citrulina ( figura No 1)34.
Las sintasas son unas enzimas clasificadas en base al tejido donde fueron primero detectadas, la regulación de su actividad y el substrato donde actúan.
Existen 3 formas de sintasa: La sintasa constitutiva localizada en endotelio y neuronas y la sintasa inducible que no se produce en condiciones normales y es al parecer la responsable de la vasodilatación característica del shock séptico1,2.
En condiciones normales, el ON actúa de dos maneras:
a) estimula la guanilato ciclasa de la célula muscular lisa y convierte la guanosina trifosfato a guanosin monofosfato cíclico. Este GMP C’ disminuye el calcio citosólico con producción de relajación muscular y vasodilatación figura No 134.
b) Es efector con acción directa al formar derivados como los peroxinitritos actuando en diferentes células blanco1.
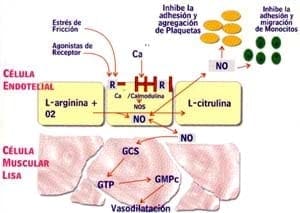
Figura No. 1
El ON tiene alta afinidad por el hierro y los compuestos que lo contienen. Si entra al torrente circulatorio reacciona con el hierro de la hemoglobina formando nitrosil hemoglobina que se oxida a metahemoglobina la que por efecto de una reductasa se transforma rápidamente en hemoglobina, nitrito y nitrato3.
En presencia de aire es convertido en forma rápida en dióxido de nitrógeno que es tóxico a la vía aérea y afecta el surfactante pulmonar. Con el anión superóxido (O2-) forma peroxinitritos (ONOO) y radicales hidroxilos que son oxidantes potentes.
A pH neutro, los peroxinitritos forman ácido peroxinitroso el cual puede oxidar moléculas como lípidos, proteínas y al DNA. Inhiben la síntesis de fosfatidil colina por células alveolares tipo II4 y anulan la función de la SP-A lo que bloquea la función sinergica y agregante de las moléculas del surfactante impidiéndole reducir la tensión superficial alveolar5.
Sus metabolitos, nitrosaminas y los S nitrosothioles bloquean la producción de ON y oxidan la metionina y los residuos de tirosina llevando a inactivación de las proteínas5-6.
Indicaciones
Existen múltiples aplicaciones27 para el óxido nítrico: Pulmón de shock, hipertensión pulmonar, cirugía cardiovascular, en shock a nivel intestinal disminuyendo la lesión posterior a la reperfusión, trastornos trombóticos, las crisis trombóticas en la anemia de céulas falciformes Hoy en día el área pediátrica es la mas beneficiada con el uso del óxido nítrico.
El ON en pediatría tiene dos áreas de aplicabilidad clínica: La cardiológica y la neumológica en especial en el recién nacido ( tabla No 1).
Tabla No. 1 Indicaciones del óxido nítrico

El Hospital infantil de Wisconsin ha utilizado el ON en 141 niños los cuales el 56(79% ) tenían cardiopatía congénita, 42 (30%) tienen hipertensión pulmonar del recién nacido y 20(14%) presentaban pulmón de shock2.
Indicaciones en Cardiología
En cardiología es utilizado con fines diagnósticos y terapéuticos.
Como diagnóstico es utilizado para asesorar el grado de reactividad vascular en la evaluación de la circulación pulmonar durante el cateterismo cardíaco. Es esencial en dos tipos de niños: Los portadores de ventrículo único quienes son candidatos para realización de anastomosis cavopulmonar; si la resistencia vascular pulmonar se mantiene elevada a pesar del ON no debe realizárseles este procedimiento y en los niños portadores de síndrome de Eisenmenger. En ellos la corrección anatómica del cortocircuito lleva a síndrome de bajo gasto y muerte súbita por insuficiencia ventricular derecha2.
Como tratamiento es usado en cirugía cardiovascular en:
1. Los postoperatorios inmediatos de patologías como el retorno venoso anómalo total y los defectos de almohadilla endocárdica. En estos niños las crisis hipertensivas son frecuentes y el ON es el medicamento ideal para compensarlas.
2. En anastomosis cavopulmonar asociadas a edema pulmonar y disfunción ventricular.
3. En los casos de disfunción ventricular derecha después de trasplante cardiaco en niños con vasculatura pulmonar normal.
4. Todo niño en circulación extracorpórea presenta algún grado de disfunción endotelial que los lleva a cuadros de hipertensión pulmonar. Si la hipertensión persiste es indicativo de usar el ON.
Indicaciones en Neumología y Cuidado Intensivo Pediátrico y Neonatal
En pediatría se usa el ON en casos de pulmón de shock y en recién nacidos se usa en todas las enfermedades que cursan con hipertensión pulmonar sea primaria o secundaria. En niños mayores en el síndrome torácico agudo asociado a anemia de células falciformes y en el post-operatorio de trasplante pulmonar. Artículos recientes han mostrado los beneficios en casos de displasia broncopulmonar4 con o sin hipertensión pulmonar. Describiremos su uso en el área neonatal de acuerdo a cada enfermedad.
Hipertensión Pulmonar (HTP)
Se define a la hipertensión pulmonar como una alteración cardiovascular caracterizada por hipoxemia arterial sistémica secundaria a una elevación de la resistencia vascular pulmonar por vasoconstricción del árbol arterial pulmonar con corto circuito del flujo sanguíneo pulmonar a la circulación sistémica, y elevación de la presión arterial pulmonar por encima de la presión arterial sistémica7.
La hipertensión pulmonar se clasifica en primaria y secundaria y dentro de la primaria incluímos a la circulación fetal persistente, alteración en la cual el ON tiene una gran utilidad.
En la secundaria la HTP es una anormalidad frecuente en casos de: pulmón de shock, síndrome de aspiración masiva de meconio, hipoxia y en casos de cardiopatía congénita( ya descrito)
En estas enfermedades una alteración específica no ha sido detectada. En la HTP primaria y posterior al nacimiento el incremento de la resistencia pulmonar es mayor a la sistémica lo que lleva a un flujo sanguíneo continuo a través del foramen ovale y el conducto arterioso, con caída de la presión arterial de oxígeno e hipoxemia severa; además existe una sobrecarga notoria al ventrículo derecho con dilatación del ventrículo, insuficiencia tricuspídea e insuficiencia cardiaca derecha. Si el niño no es tratada sobreviene la muerte en forma rápida8-10.
El tratamiento ideal no existe y los conocidos varían de institución a institución. Sin embargo, se busca mejorar la oxigenación alveolar, minimizar la vasoconstricción pulmonar y mantener la presión arterial sistémica con adecuada perfusión orgánica.
Con este objetivo se han ensayado vasodilatadores, cambios del pH sanguíneo con alcalinización del medio, ventilación sistémica con osciladores de alta frecuencia hasta la oxigenación extramembranosa como último recurso y no disponible en Colombia10,11. Sus resultados han sido inciertos y la mortalidad y secuelas en estos niños es grande. Incluso hay artículos retrospectivos que muestran que la alcalinización es un factor en la necesidad de usar oxigenación extramembranosa y dependencia al oxígeno a los 28 días de vida12.
Con el descubrimiento del ON un panorama diferente ha nacido y los resultados son excelentes.
El ON actúa al dilatar los lechos vasculares pulmonares venosos y arteriales13 mejorando la constricción encontrada en casos de HTP con disminución de la resistencia vascular pulmonar. En casos de HTP post hipóxica y en presencia de acidosis respiratoria, disminuye la cantidad de cortocircuitos intrapulmonares . Es además broncodilatador13.
El grupo NINOs estudiando RN preterminos de 34 semanas de gestación con HTP secundaria a hipoxia mostró una significativa reducción en la morbilidad con menor estancia, menor necesidad de recurrir a ECMO. El índice de oxigenación y la oxigenación mejoraron en forma notoria. Otros estudios han mostrado similares hallazgos. En casos de HTP hipóxica o persistente la aplicación del ON mejora la oxigenación y normaliza los íindices de oxigenación en forma dramática 14-20.
Existen algunos niños en los que no se observa respuesta al óxido nítrico. Esto depende de una inadecuada distensibilidad alveolar y de una técnica ventilatoria adecuada25.
En casos de HTP secundaria a hernia diafragmática no ha habido mejoría en oxigenación y la necesidad de ECMO no ha disminuido21.
Enfermedad Pulmonar Crónica del RN (displasia broncopulmonar)
Uno de los hallazgos recientes mas interesantes es la utilidad del ON en casos de displasia broncopulmonar. El estudio de Banks y col4 tomó RN con cuadros de displasia con los siguientes criterios de inclusión: Prematuros mayores de 4 semanas de edad, dependientes del ventilador con una FIO2 mayor a 0.45% y presión media de la vía aérea mayor de 10. Al finalizar el estudio encuentran dos clases de niños. Los que responden al tratamiento permitiendo el retiro del ventilador y los que no responden. El tipo de respuesta no depende de la presencia de hipertensión pulmonar.
El niño que va a responder presenta un incremento en la oxigenación que permite la disminución de la FIO2 hasta un 35% al 3 día de tratamiento. El que no responde debe aumentar la FIO2 en mas de un 10% a las 72 horas con incremento en la PaCO2. La respuesta la miden evaluando la oxigenación, el índice de oxigenación y lo que denominan el índice de eficiencia ventilatoria4,30.
Los mecanismos potenciales por los que el ON mejora la oxigenación y disminuye las alteraciones en la relación ventilación perfusión en los casos de displasia son por efecto vasodilatador directo, menor expresión de los factores de crecimiento vascular lo que disminuye la remodelación vascular, broncodilatación y disminución en el proceso inflamatorio y fuga capilar4, 23.
Insuficiencia respiratoria del adulto en pediatría (pulmón de shock)
El pulmón de shock es una enfermedad caracterizada por hipoxemia, cortocircuitos aumentados, resistencia vascular pulmonar incrementada, compliance pulmonar disminuido y aumento del agua intrapulmonar.
La hipertensión pulmonar en el pulmón de shock empeora el cuadro clínico al aumentar el grado de edema pulmonar, disminuir el gasto cardiaco y la entrega de oxígeno sistémico.
El permitir en el tratamiento del pulmón de shock, cierto grado de hipercapnia ha disminuido en forma importante las cifras de mortalidad27; sin embargo esto se asocia a hipertensión pulmonar la cual revierte con la administración de óxido nítrico, de ahí una de sus indicaciones. Además, el uso de ON mejora la oxigenación en estos niños al disminuir la presión pulmonar, mejorar el flujo sanguíneo pulmonar con reducción del cortocircuito intrapulmonar y disminuir la producción de oxidantes. También se menciona que inhibe en animales la agregación leucocitaria. Figura No 225,28,29.Existe un grupo de niños con pulmón de shock quienes no responden en forma satisfactoria. Son los niños con mayor compromiso pulmonar manifestado por índice de oxigenación mayor a 25 y los inmunocomprometidos20.
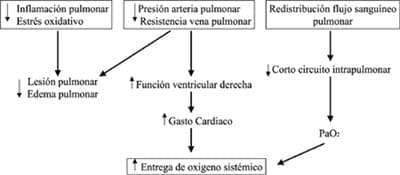
Figura No. 2 Efectos pulmonares del óxido nítrico