La luxación de cadera presenta una alta tasa de incidencia en nuestro país, y aún más en la región donde ejerzo como ortopedista. Existiendo personal calificado en nuestra región sólo desde hace aproximadamente 15 años, la cantidad de caderas congénitas que permanecieron sin reducir es notoria.
Al iniciar mi ejercicio en el departamento de Nariño, empecé a ver con sorpresa la cantidad de patología displásica de cadera que se encontraba a diario en la consulta hospitalaria y aún privada, pacientes jóvenes buscando solución a su dolor y cojera , tal vez soportada durante los mejores y más productivos años de su vida.
Enfrentado al reto, inicié mi recopilación bibliográfica, que como analizo en el marco teórico, inicia de ser desconsoladora, casi prohibida y muy difícil técnicamente, a procurar intentarla, siempre bien indicada, quitándole campo a la artrodesis y a otros procedimientos que aunque mejoran el dolor, no retornan al paciente a un nivel funcional, laboral y social al paciente adecuado.
Asimismo, revisando el índice de autores y temas de la revista de la SCCOT, a pesar de ser un país con alta incidencia, no existen publicaciones en este campo. De igual manera, los grandes libros de consulta en Ortopedia y especialmente en artroplastia, dedican pocas páginas y con frecuencia escasos párrafos a este problema, antes tabú pero que ahora, con las mejores técnicas de revisión, facilidad en la obtención de aloinjertos y demás tecnología, permiten brindarle a nuestros pacientes soluciones concretas. Por esto parte de nuestro se justifica con una recopilación bibliográfica, lo más extensa posible sobre la displasia y luxación congénita del adulto, sus repercusiones anatómicas y biomecánicas y el enfoque terapéutico en el tiempo.
Dr. Nicolás Restrepo Giraldo
Introducción
El estudio prospectivo, de igual forma, nos permite analizar mediante una técnica quirúrgica, estandarizada gracias a un grupo piloto previo, los beneficios en este grupo de pacientes, así como los resultados iniciales, que posteriormente serán a largo plazo, dando campo a futuros estudios tanto clínicos como experimentales, con el fin de lograr avances científicos y tecnológicos, tanto en los diseños potésicos, como en la técnica quirúrgica, manejo y rehabilitación posterior de los pacientes aquejados de luxación o subluxación residual.
Objetivos del estudio
1. Realizar una revisión bibliográfica concienzuda sobre las artroplastias totales de cadera en pacientes con subluxación o luxación residual inveterada de cadera.
2. Iniciar un protocolo de evaluación prequirúrgica de los pacientes afectados con luxación o subluxación residual de caderas, que ameriten un procedimiento de artroplastia total.
3. Hacer un análisis radiológico que permita predecir las dificultades técnicas al realizar la artroplastia.
4. Estandarizar una técnica quirúrgica que permita hacer un seguimiento real de casos similares a largo plazo.
5. Establecer un grupo piloto inicial, comparando diferentes modelos de prótesis y técnicas quirúrgicas, con el fin de hallar un patrón estándar que permita realizar un estudio prospectivo.
6. Evaluar los resultados en artroplastias totales de cadera de tipo híbrido, de pacientes con subluxación o luxación congénita de cadera inveterada, incluidos en un protocolo de estudio y con más de un año de seguimiento. (Ver también: Menisco discoide interno)
Pregunta de investigación
La artroplastia total de cadera de tipo híbrido, realizada en pacientes con subluxación o luxación congénita de cadera, es un método quirúrgico que brinda beneficios al paciente.
Materiales y métodos
Se realizó un estudio prospectivo tipo serie de casos, basado en un estudio piloto previo, con casos no incluidos en el estudio final, de pacientes quirúrgicos con un mínimo de 12 meses de seguimiento.
Población y muestra
Se incluyeron, aquellos pacientes con subluxación o luxación congénita de cadera inveterada, con clasificación radiológica Eftekhar C o Duque después de un estudio piloto previo, fueron incluidos en un grupo homogéneo de estudio y a quienes se realizó artroplastia total de cadera de tipo híbrido, con un solo tipo de prótesis, y que al momento del corte tenían un seguimiento mayor a doce meses.
Por una serie de casos no se necesita un cálculo del tamaño de la muestra; todos aquellos pacientes que cumplían los criterios de inclusión fueron aceptados en el grupo inicialmente y sólo si en el acto quirúrgico se indicaba cambio en la técnica, se excluían de la muestra.
Intervención
Se utilizó la prótesis total de cadera híbrida Aesculap, tallo cementado tipo Centrament y componente acetabular Plasmacup de 28 mm, como único implante en el estudio. Este sistema se eligió, según criterio del autor, considerando que respondía a las mejores expectativas técnicas para este difícil procedimiento. Lo anterior luego de realizar el análisis en cinco caderas, con diferentes tipos de prótesis y métodos de implantación.
Variables dependientes
Se tiene en cuenta de manera objetiva un análisis radiológico previo a la cirugía y en el postoperatorio inmediato, que analiza la conformación radiológica del acetábulo verdadero, donde va a ser colocado el implante, y la conformación anatómica del canal femoral, evaluando la orientación de los componentes, así como su integración o posible aflojamiento con estudios secuenciales a seis meses y un año.
De igual manera, y a pesar de no ser la más relevante, utilizamos la escala de Harris para evaluar de manera estandarizada los cambios en cuanto al dolor, función, movilidad y ausencia de deformidad en controles iniciales postoperatorios, al primer mes, tercer, sexto, y duodécimo, posteriormente se hará una evaluación anual.
Variables de control
Son aquellos rasgos que entran a formar parte del protocolo, para comparar de manera homogénea aquellos pacientes incluidos en la muestra, con el fin de evitar el sesgo en el análisis estadístico, como:
1. Pacientes como subluxación o luxación de caderas no tratada, Eftekhar C o D, uní o bilateral y con sintomatología clínica de dolor y/o limitación funcional, susceptibles de mejorar con tratamiento quirúrgico.
2. Previo conocimiento de la patología y sus expectativas de tratamiento, que luego de recibir manejo no quirúrgico, éste no haya sido eficaz.
3. Comprensión pro parte del paciente y de su familia de las dificultades técnicas y posibles complicaciones y en plena libertad de ese conocimiento hayan firmado autorización escrita para dicho procedimiento.
4. Técnica quirúrgica todas las intervenciones fueron realizadas por el autor, mediante la misma posición, abordaje, técnica quirúrgica y cierre.
5. Profilaxis antibiótica: que hace parte del protocolo, mediante dosis previa de cefalosporina de primera generación antes de la cirugía y por cada 8 horas postoperatorio por seis dosis.
6. Profilaxis antiembólica: mediante el uso de enoxaparina a dosis variable según recomendación del internista.
7. Manejo analgésico: de común acuerdo con el anestesiólogo, quien colocaba previamente catéter peridural por dos días. Más Diclofenac IM cada 8 horas por dos días y luego V.O. 50 mg/, c/8 horas.
8. Control postoperatorio: seguido de manera estrecha por el cirujano, iniciando deambulación precoz entre el primero o segundo día postoperatoria. Y de ser requerido, con la ayuda del mismo grupo de fisioterapeutas.
Criterios de exclusión
En aquellos pacientes que a pesar de cumplir los requisitos previos, hubo necesidad de cambiar la técnica quirúrgica, modificando la intervención. Es decir, se tuvo que cementar, cambiar el diámetro interno del componente acetabular o fue imposible colocar la prótesis. Estos pacientes se excluyeron del grupo para estudio final. Pero se tienen en cuenta como complicaciones o dificultades técnicas para analizar en la discusión del resultado final. De igual forma, aquellos con seguimientos menores a un año, no se incluyeron en este estudio. Pero se tienen estadísticas y seguimiento para una presentación posterior a cinco años de seguimiento.
Plan de seguimiento
Se mantiene el protocolo de manejo antibiótico, analgésico y antiembólico en el postoperatorio. Se inicia deambulación con caminador entre el primer y tercer día, cuando se da de alta al paciente. Además, se controla en la segunda semana postoperatoria cuando se retiran puntos y se continúan controles secuenciales. Al primer mes, tercer, sexto y duodécimo mes de manera clínica y a partir del segundo año con controles semestrales. De igual manera, se controla radiológicamente en el postoperatorio inmediato a los tres, seis y doce meses.
Los criterios de inclusión, así como la autorización para la cirugía, se registraron en varias tablas, que posteriormente facilitaron el análisis estadísticos de las diferentes variables.
Técnica quirúrgica: artroplastia total híbrida de cadera en luxación congénita inveterada
1. Protocolo de asepsia previa de artroplastia de cadera, con lavados de la zona quirúrgica, limpieza y corte de uñas, dos enemas previos y cubriendo la zona con campos estériles desde el día anterior.
2. Posición decúbito supino, al borde de la mesa, brazo ipsilateral colocado sobre el pecho a manera de cabestrillo.
3. Abordaje lateral tipo Hardinge.
4. Exposición de tendón conjunto y sección sin desinsertar el vasto externo.
5. Artrotomía en “T” y luxación de la cabeza femoral.
6. Disección meticulosa de la cápsula, continuando hasta el verdadero acetábulo; identificación a este nivel de transverso y colocación de separador adecuado a dicho nivel.
7. Capsulectomía para exponer y desperiostizar la porción periacetabular del ilíaco, previendo la fijación de un injerto en el techo.
8. Se identifica el borde cráneo externo del acetábulo original y a partir de allí, con fresa de 36 o 40 mm se prepara el acetábulo, dirigiendo la fresa hacia posterior y abajo inicialmente, profundizando el verdadero acetábulo y protegiendo la escasa pared anterior.
9. Ampliación hasta el ajuste de copa 44 milímetros. En este momento se evalúa la cobertura y de ser necesario, se colocan autoinjertos de cabeza resecada, con técnica convencional modificada de Harris, fijándola con dos tornillos mediante técnica de compresión interfragmentaria A.O.
10 Se coloca copa Plasmacup, tratando de dejar levemente en vara a 40°. Sólo en caso de valgo excesivo se utiliza inserto de +10°, mejorando la cobertura en la zona desprotegida.
11. Exposición del canal femoral y preparación del mismo. Se han tenido casos en los que inicialmente no pasa sino un Steinmann de 3.0 mm, por lo que se optó por utilizar en caso necesario guías con oliva para fresado intramedular y sólo después de 6.0 mm, utilizar las raspas de la casa, lo que evita falsas rutas y estallidos diafisiarios.
12. Evolución de la anteversión, tensión de partes blandas y estabilidad de los componentes en todos los arcos de movimiento. Aunque no se realiza de rutina, se evalúa el papel del iliopsoas y si es necesario se tenotomiza. Si se requiere mayor relajación, se desinserta el glúteo máximo de la línea áspera. Sólo ocasionalmente se seccionaron los aductores (tres casos) y nunca se requirió desinsertar el recto anterior.
13. Cementado definitivo con las correcciones necesarias y nueva prueba para elegir la longitud del cuello femoral.
14. Colocación de la cabeza con su respectiva longitud de cuello, reducción, lavado y cierre por planos, dejando un Exovac en plano profundo.
Ejemplos de casos clínicos
Caso 1
Paciente L.M.Q de B., 36 años procedente de área rural, con coxalgia derecha de tres años de evolución, usando ocasionalmente bastón, dolor aún en reposo, deformidad en aducción y rotación externa, Escala de Harris de 27
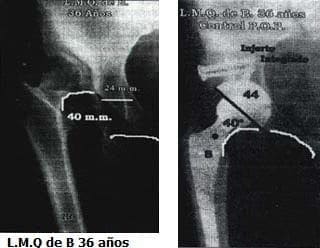
Paciente con severa coxalgia, incluso en reposo, anisomelia 40 milímetros, Harris previo de 27.
Es llevada a cirugía y se coloca injerto de cabeza femoral sobre el neoacetábulo, fijo con dos tornillos, uno de 6, 5 mm y otro de 4,5 mm, técnica de compresión interfragmentaria.
Se coloca copa de 44 mm, tallo 8, cuello M, dejando una inclinación de 40°.
Evolución postoperatoria satisfactoria, luego de 18 meses tiene un Harris de 98, no usa ayudas externas, sin deformidad.
Caso 2
Paciente G.D. 37 años, abogada, luxación inveterada Eftekhar D, con severa coxalgia de 12 años de evolución su desempeño profesional. Acortamiento 60 mm, Harris de 32.
En esta paciente, se encontró una deformidad adquirida con torsión tibial externa, lo que hacía parecer la prótesis inestable rotacionalmente. Se colocó un brace para evitar la rotación interna, por seis semanas, 17 meses después nunca presentó luxación y aunque marcha con leve rotación externa, su Escala de Harris llega a 93 puntos.
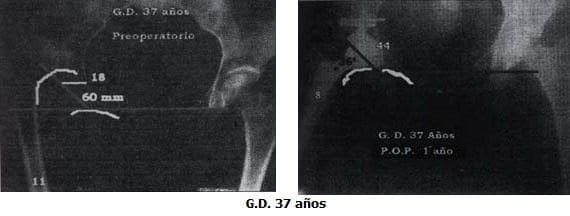
Paciente no usa ayudas externas, pero severa cojera y coxalgia. Se duda si colocar copa 40 mm ó 44 mm.
Caso 3

Eftekhar C, con neoacetábulo muy cerca, lo que con frecuencia obliga a moldear injerto para evitar que se termine fresando en esa zona y dejando un centro de rotación alto.
Paciente M.P. 47 años, procedente de área rural, coxalgia de 8 años de evolución, Harris de 26, acortamiento de 32 mm. Profundidad acetabular de 17 mm. Cadera Eftekhar C con neoacetábulo vertical.
Presentación de resultados
De las 34 caderas que cumplían los requisitos, 4 fueron excluidas intraoperatoriamente, en tres se tuvo que realizar diafisectomía para lograr la reducción y en una se colocó una cabeza de 22 milímetros, quedando 30 caderas excluidas se analizan como complicaciones en la discusión de resultados.
La población fue de mujeres jóvenes, entre los 24 y 47 años, para un promedio de 34,6 años.
A pesar de tener una sintomatología compleja, la causa básica por la cual la paciente decide someterse a este tipo de intervención, es el dolor en el 93% y la incapacidad funcional en un 7%.
Se encontró un predominio de las caderas derechas sobre las izquierdas (18 vs. 12), realizando cirugía bilateral en siete pacientes.
En este tipo de caderas, luxadas crónicamente, es evidente que muchas presenten sintomatología de varios años de evolución. Sin embargo, este dolor es frecuentemente tolerado, hasta que se hace permanente, siendo generalmente lo que obliga a consultar. Existe asimismo, una variación de acuerdo con el estadío de la luxación.
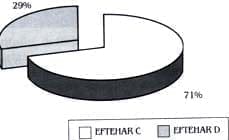
Escala de Eftekhar
En nuestro estudio sólo incluimos caderas con luxación completa en un neo-acetábulo formado (Eftekhar C) o luxaciones altas con la cabeza femoral en tejidos blandos.
ESTADIO DE EFTEKHAR
Indice mofológico cortical
Este índice es tenido en cuenta en ciertos estudios, evalúa la morfología femoral y el espesor de sus corticales, siendo óptimo para colocar tallos no cementados en valores superiores a los 2,7 valores intermedios hasta 2,3 y menores a 2,3 indican un fémur proximal de mala calidad, que generará problemas al recibir vástagos no cementados. E l 76,5% de estos pacientes, tienen una conformación femoral poco apta para aceptar vástagos no cementados.
Acortamiento
Encontramos casos con acortamientos variables que oscilaban entre 30 y 76 milímetros. Curiosamente, de las tres caderas en las que se hizo diafisectomía, no fueron las más altas, una de 47 mm, una de 60 mm y otra de 73 mm.
De acuerdo con el estadio de Eftekhar, las caderas catalogadas en el estadío C, tenían acortamientos variables entre 30 y 47 milímetros, con un promedio de 40 mm, mientras que las Eftekhar D oscilaban entre 60 mm y 76 mm, para un promedio de 66,8 milímetros.
Como se puede ver, en la presentación de resultados, hemos incluido en el análisis estadístico, las caderas que fueron excluidas del protocolo por condiciones técnicas inherentes al acto operatorio, pues se consideró de utilidad el tener una mayor muestra para los criterios radiológicos encontrados.
En cuanto a la presentación de resultados postoperatorios, sólo han sido tenidas en cuenta las treinta caderas que cumplieron con todos los criterios, para ser seguidas y evaluadas en el mismo trabajo, no quiere esto decir que no se les continúa el seguimiento pues será motivo de otro trabajo.
Resultados postoperatorios: artroplastia total híbrida de cadera en luxación congénita inveterada
Todos los casos motivo de estudio fueron controlados y analizados pro el autor, según protocolo previo expuesto con anterioridad. El seguimiento a la fecha del análisis estadístico de datos era siempre mayor de un año, oscilando entre 12 y 35 meses, para un promedio de seguimiento de 19, 2 meses.
Orientación de la copa acetabular
Se prefirió en general colocar la copa en varo, aproximadamente 40°, con inserto neutro, pero aquellos casos en que se apreciaba clínicamente valga o anteversa, se utilizaba el inserto +10° asimétrico para mejorar la orientación. La inclinación encontrada, sin medir el inserto, varió entre 30° y 54°, con promedio de 41.3°.
Utilización de injerto
Se evaluó la necesidad de injerto, basado en el descubrimiento generalmente superior que se presentaba una vez fresado el verdadero acetábulo. Es importante recalcar para el análisis estadístico, que de las cuatro caderas excluidas en el postoperatorio, tres utilizaron injerto y de ellas, dos requirieron aloinjerto, no utilizado en ninguna de las otras treinta caderas y la otra requirió injertos mixtos, dando un promedio global de utilización de 41% de diferentes tipos de injertos. El autoinjerto se utilizó en el 36.7% de las treinta caderas.
Cobertura del injerto
El porcentaje de cobertura del injerto está medido con relación al diámetro de la copa y la cantidad de ésta que el injerto cubre. Si bien en el acto operatorio existe la idea de una gran pérdida de cobertura, los estudios radiológicos muestran que dichos injertos cubrieron entre un 18.2% y un 27, 2% del total de la copa.
En cuanto a su integración radiológica, el control de los tres meses mostraba el injerto integrado, sin signos de reabsorción, aún no evidentes incluso en el más largo seguimiento de 35 meses.
Acortamiento
Se tiene en cuenta la medida radiológica previa a la cirugía, y esta misma en el control radiográfico postoperatorio. En general, hubo pequeñas discrepancias, nunca quedando más larga la extremidad operada. El acortamiento presentado estuvo entre 0 y 12 milímetros, para un promedio de 4,5 milímetros.
Escala de Harris
Aunque se han analizado las ventajas y desventajas de esta clasificación, fue la que se utilizó para la evaluación y seguimiento de nuestros pacientes. En el preoperatorio encontramos una gran discapacidad, reflejada en los bajos valores de esta escala, cuyos puntajes fluctuaban entre 8 y 43, para un promedio de 25,3. En el postoperatorio a los seis meses los valores ascendieron notoriamente, fluctuando entre 83 y 98, con un promedio de 92,5 puntos. Dados principalmente porque existía algún tipo de cojera leve o aún ayuda de soportes externos.
|
Harris inicial |
Ptes. |
% |
Harris 6° mes |
Ptes. |
% |
|
Menor 10 |
2 |
6.7 |
80 a 85 86 a 90 91 a 95 Más 95 |
3 1 17 9 |
10.0 3.3 56.7 30.0 |
|
Total |
30 |
100.0 |
Total | 30 | 100.0 |
Complicaciones
Como se ha explicado en capítulos anteriores, se realizó el análisis estadístico sobre 30 caderas, excluyendo del protocolo a cuatro caderas, ya que durante el acto operatorio se tuvo que variar el planeamiento preoperatorio y realizar diafisectomía o colocar una copa más pequeña con cabeza 22, que impide continuar el estudio en la misma serie; sin embargo, es de utilidad el analizar estos casos de manera didáctica, pues han servido para planear futuras técnicas y mejorar la casuística.
Tres caderas requirieron diafisectomía, a pesar de seccionar progresivamente la musculatura retraída: Psoas, glúteo máximo y aductores. En estos tres casos, 2 Eftekhar D y uno Eftekhar C, existía una discrepancia considerable, más de 47 milímetros y una vez se aumentó el nivel de la disección hasta muy cerca del trocánter menor y ver que no descendía con las tenotomías respectivas, se decidió realizar la diafisectomía. Se medía la anteversión y se realizaba una marca con cincel, a partir de la que se realizaba osteotomía de resección subtrocantérica hasta que la cadera redujese sin tensión, es decir entre 2 y centímetros.
El problema de esta diafisectomía es orientar el componente y mantener reducidos y en contacto los fragmentos femorales al realizar la cementación del canal; para esto nos ayudábamos de pinzas reductoras, que el ayudante mantenía fijando la osteotomía, mientras que se cementaba y orientaba el componente en dicha posición. En la actualidad, si luego de tenotomizar el Psoas y el recto anterior la cadera no reduce fácilmente, se está realizando la diafisectomía de rutina, aunque no es lo común, pues se han reducido caderas hasta con 76 milímetros de acortamiento sin compromiso neurológico.
Caso de adelgazamiento de la cortical lateral
Anteriormente, en la presentación de un caso se expuso el adelgazamiento de la cortical lateral, sin llegar a hacer falsa ruta ni fracturas, así como la solución a esta complicación; desde ese entonces y en canales pequeños siempre se pasa la guía con oliva y desde allí se empieza a fresar el canal lentamente.
En cuanto a la paciente a quien se colocó un componente acetabular de 40 milímetros y cabeza de 22 mm, era un paciente que a pesar de medir 1,68 y ser bastante robusta, tenía un acetábulo muy poco profundo, con malas paredes anterior y posterior y mala calidad ósea que hacía difícil ajustar el injerto superior; por esto, se decidió colocar dicho componente pequeño y excluirla del seguimiento; sin embargo, no ha presentado complicaciones.
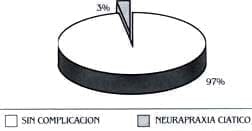
En nuestro seguimiento, sólo tuvimos una paciente de 32 años, trabajadora de servicios generales, con acortamiento de 47 milímetros, que presentó neurapraxia del ciático, diagnosticada en el postoperatorio inmediato y manejada con férula en polipropileno que sólo recuperó de manera completa luego de 14 meses; aunque la causa puede ser vista de manera simplista por la sobredistensión nerviosa, creo que este caso puede catalogarse de complicación intraoperatoria, ya que durante las maniobras de estabilidad con los componentes de prueba, se realizó una flexión forzada (110°) con aducción y rotación interna, lo que produjo una luxación posterior de la prótesis de difícil reducción. Se cree que durante este evento pudo haber sufrido el nervio.
Aparte de esta complicación, no se tuvieron otras; no hubo infección de la herida quirúrgica, falsas rutas ni fracturas del canal. Tampoco se han presentado luxaciones postoperatorias ni resorción de los injertos y hasta el momento, no existe aflojamiento ni dolor postoperatorio.
COMPLICACIONES
Discusión
La luxación congénita no tratada, genera en el adulto un sinnúmero de problemas, tanto anatómicos, como funcionales, sociales y psicológicos.
Durante muchos años estos pacientes, debieron resignarse a permanecer discapacitados el resto de su vida por falta de una adecuada prevención en su infancia, y lo que es peor, a soportar con resignación la discapacidad y el dolor. Con el advenimiento de la artroplastia y posteriormente su aplicación en este grupo de pacientes, nació una oportunidad que aunque difícil técnicamente y condenada en el tiempo, permitía que los mejores años de vida productiva, fueran vividos en mejores condiciones.
En nuestro medio, y especialmente en los altiplanos de clima frío, esta patología tiene una prevalencia bastante elevada, de ahí que existan multitud de pacientes sin tratamiento previo, que animados por los medios de comunicación masiva, conocen de esta alternativa como solución a sus problemas.
Inicialmente, afronté este problema con recelo, pues aunque consideraba tener una buena formación en este tipo de cirugías en mi entrenamiento como especialista, era poca la experiencia con estas caderas tan complejas. Realizando los planteamientos veía con desagrado e incluso con temor cómo no ajustaba ninguno de los vástagos y como aún la copa más pequeña se veía descubierta.
De igual forma, si las cosas no eran halagadoras en el papel, mucho menos enfrentado en el quirófano con el paciente que esperaba una solución, con menos de las posibilidades que pudiera contar en las grandes capitales y acompañado de dos internos a lo sumo un médico hospitalario. De allí la necesidad de afrontar este problema.
Marco teórico extenso, que sirviera de base a un estudio prospectivo
Empezando por las bases, traté de recopilar el máximo de publicaciones sobre el tema. Desde sus inicios con Charnley y Hess, y luego de digerirlos, se trató de plasmar en un marco teórico extenso, que sirviera de base a un estudio prospectivo en pacientes, tratando de extractar las ventajas y beneficios que han reportado cada autor.
Con el paso de las cirugías, confirmado por el estudio bibliográfico, se vio la necesidad de evaluar tanto clínica como radiológicamente este tipo de caderas, recopilando en un protocolo prequirúrgico las variables más importantes, que pudiesen ser de utilidad tanto para planear una cirugía, como para evaluar en el tiempo los resultados postoperatorios.
En este protocolo, las mediciones radiológicas juegan un papel primordial, ya que permitieron preveer dificultades técnicas y planear estrategias para solucionarlas, incluso indicando otros exámenes como la tomografía para darnos una idea clara del problema, antes de entrar a improvisar en el quirófano.
Así mismo, se diseñó un formato explicativo que sirviera de marco legal al estudio. Se probaron varios diseños protésicos en un estudio con los primeros cinco pacientes no incluidos en este estudio y se mejoró en la curva de aprendizaje.
Posteriormente y a medida que se conocía más el problema, fue siendo más familiar esta cirugía y se empezó a estandarizar una misma técnica quirúrgica, que sin ser “receta de cocina”, permitía manejar de igual forma los problemas inherentes a la técnica quirúrgica como la búsqueda del acetábulo, la limpieza de la cápsula, los parámetros para empezar a fresar el verdadero acetábulo, la orientación de la copa y la necesidad o no de injertos, la preparación del canal femoral y la lucha contra la anteversión y el acortamiento.
Avance del estudio
Al sentirme más a gusto con el modelo de prótesis objeto del estudio, se empezaron a recolectar los pacientes y a controlar con un protocolo postquirúrgico sencillo que evaluara los radiológicos y en la escala de Harris obtenidos, al igual que las complicaciones.
Otra parte importante del estudio, considero que es la evaluación radiológica de las caderas en nuestro medio. Son caderas pequeñas, con una profundidad acetabular casi del 50% de lo normal, y diámetros del canal femoral de hasta 6 componentes americanos o europeos a nuestros pacientes. De allí que sea necesario requerir de estas casas el diseño y la disponibilidad del instrumental adecuado para colocarlo, disminuyendo los riesgos y complicaciones en nuestros pacientes.
Al interrogante planteado por la hipótesis, los datos mostrados en el trabajo muestran cómo la artroplastia ha pasado realmente a ser una buena opción quirúrgica para este tipo de pacientes, antes relegados al tratamiento médico o en el mejor de los casos a la artrodesis.
Mediante un adecuado planteamiento y con una indicación real, la satisfacción de estos pacientes con el procedimiento es muy alta. Si bien es cierto que los requerimientos técnicos son altos, la utilización de componentes pequeños, adecuados a nuestras dimensiones, al igual que los instrumentos óptimos para su colocación, facilitan el procedimiento.
Por otra parte, la sola técnica quirúrgica estandarizada por sí misma, no ganrantiza el éxito; no se debe forzar e insistir en descender una cadera, sin importar la discrepancia existente con base en la fuerza del cirujano y sus ayudantes. La diafisectomía, con sus dificultades técnicas es otra buena arma y no se debe descartar de plano, pues sólo tendríamos mayores complicaciones neurovasculares.
Un buen resultado no es sólo radiográfico sino clínico
Unido a la técnica quirúrgica está la profilaxis antiembólica, antibiótica y analgésica; un buen resultado no es sólo radiográfico sino clínico, y se manifiesta en el paciente ciando inicia la deambulación sin dolor, su herida y su estado general permanecen perfectos y puede regresar a casa pronto. De igual forma y a pesar del dolor con la rehabilitación, se debe empezar a fortalecer estos músculos que han permanecido en desventaja mecánica durante toda la vida.
Realmente este tipo de procedimiento, a pesar de poder fallar con el tiempo, garantiza unos años de vida libres de dolor y cojera y lo que creo que es más importante, con las técnicas actuales de revisión de este segmento articular y facilita una revisión, en caso de ser necesaria.
Bibliografía
1.Barrack R.L., Newland C.C.: Uncemented Total Hip Arthoplasty with superior Acetabular Deficiency. J. Arthoplasty 5: 159, 1990.
2.Brooker A.F., Bowerman J.W., Robinson R.A et al: Ectopic Ossification Following Total Hip Replacement. Incidence and a Method of Classification. J. Bone Joint Surg. 55-A: 1629-1632, Dec. 1973.
3.Charnley, J and Feagin, J.A.: Low-Friction Arthoplasty in Congenital Subluxation of the Hip. Clin. Orthop. 91: 98, 1973.
4.Crenshaw A.H.: Campbell Cirugía Ortopédica. Artroplastia de la Cadera en Subluxación o Luxación Congénita, Editorial Médica Panamericana 8 Edición, p. 482-489, 1993.
5.Crowe J.F., Mani V.J and Dysplasia of the Hip. J Bone and Joint Surg. 61-A: 15-23, Jan, 1979. Osteoarthrosis Secondary to Congenital Dislocation and Dysplasia of the Hip. J Bone and Joint Surg. 61-A: 15-23, Jan, 1979.
6.Davlin L.B., Amstuz H.C et al.: Treatment of Osteoarthrosis Secondary to Congenital Dislocation of the Hip. Primary Cemented Surface replacement compared with Conventional Total Hip Replacemnet. J. Bone Jopint Surg, 72-A: 1035 – 1042, August 1990.
7.Delle J.G and Charnley John: Radiological Demarcation of Cemented Sockets in Total Hip Replacement. Clin Orthop 121: 20-32, 1976.
8.Dorr L.D., Takei G.K and Conaty J.P.: Total Hip Arthroplasties in Patients Less than Forty-Five Years Old. J. Bone Joint Surg. 65-A: 474-479, April 1983.
9.Dunn H.K., Hess W.E.: Total Hip Reconstruction in Chronically Dislocated Hips. J. Bone Joint Surg, 58-A: 838-845, Sept, 1976.
10.Eftekhar N.S and Stinchfield F.E.: Total Replacement of the Hip Joint, by Low-Friction Arthoplasty, Orthop Clin, North America, 4: 483-501, 1974.
11.Fredin H., Sanzen L., sigurdsson B and Unander-Scharin L.: Total Hip Arthoplasty in High Congenital Dislocation. 21 Hips with a Minimum Five-year Follow-up. J. Bone Joint Surg, 73B: 430-433, May 1991.
12.García C.E., Munuera L.: Low-Friction Arthoplasty in Severe Acetabular Dysplasia. J. Arthroplasty, 1993, 8: 459-469.
13.Gerber S.D.; Harris W.H.: Femoral Head Autografting to Augment Acetabular Deficinecy in Patients Requiring Total Hip Replacement. A Minimum Five years and an Average Seven-year Follow-up Study. J. Bone Joint Surg. 68-A: 1241-1248, 1986.
14.Groos Allan E.: Cadera Displásica y Artroplastia. Conferencia didactica en el 42° Congreso Nacional de Cirugía Ortopédica y Traumatología SCCOT, Cartagena, octubre 1997.
15.Harris W.H., Crothers o and O.H., Indong: Total Hip Replacement and Femoral-Head Bone-Grafting for Severe Acetabular Deficiency in Adults. J Bone and Joint Surg, 59-A, 752-759, Sept 1977.
16.Hess W.E and Umber J.S.: Total Hip Arthoplasty in Chronically Dislocated Hips. Follow-up Study on the Protusio-Socket Technique. J. Bone and Joint Surg, 60-A: 948-954, Oct 1978.
17.Hardinge K.: The dIrect Lateral Approach to the Hip. J. Bone Joint Surg: 64B, 17-19, 1982.
18.Harley J.M., and Wilkinson J.A.: Hip Replacement for Adults with Unreduced Congenital Dislocation. A new Surgical Technique. J. Bone Joint Surg. 69-B: 752-755, November 1987.
19.Hartofilakidis G., Stamos K., Ioannidis T.T.: Low-Friction Arthoplasty for Old Untreated Congenital Dislocation of the Hip. J Bone Joint Surg, 70-B: 182-186. March 1988.
20.Hasegawa Y., Iwata H., Iwase T et al.: Cementless Total Hip Arthoplasty with autologous Bone Grafiting for Hip Dysplasia. Clin Orthop, 1996, 324: 179-186.