Fijación anterolateral de la columna torácica y lumbar, mediante la implantación de cuatro tornillos y doble barra; artrodesis intervertebral mediante injerto óseo en bloque de costilla o cresta ilíaca, colocado entre los cuerpos vertebrales (Figura 1).
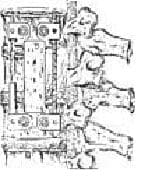
Fig. 1 Vista esquemática anterolateral, de la
fijación anterior de la columna torácica y lumbar.
Planeamiento preoperatorio sobre radiografías simples, determinándose los segmentos a fijar, la corrección obtenida aproximada y los pasos quirúrgicos.
Elaboración de una ortesis removible de polipropileno en el preoperatorio, tipo cervico-toracolumbosacro (CTLSO), toracolumbosacro (TLSO) o lumbosacro (LSO) dependiendo del segmento afectado.
Técnica quirúrgica
1. Colocación del paciente
Posicionamiento del paciente en decúbito lateral derecho o izquierdo según el caso, sobre una mesa quirúrgica corriente.
Inmovilización con soportes de tórax – pelvis, vendajes elásticos a nivel de miembros inferiores o medias antiembólicas, sonda vesical.
2. Abordaje
El tipo de abordaje se realiza de acuerdo al nivel de la lesión así:
• Torácico ( transpleural)- para patologías entre T2 y T11.
• Toracofrenoabdominal (transpleural retroperi-toneal)- para patologías en T12 o L1.
• Toracoabdominal (extrapleural retroperitoneal resecando onceava y doceava costillas ) – para patologías en T12 o L1, en pacientes de alto riesgo.
• Abdominal (lumbotomía retroperitoneal) – para patologías entre L2 y L4.
A nivel de columna torácica superior, de T5 hacia arriba, es recomendable abordaje derecho para evitar la interposición del cayado aórtico (S. Hoppenfeld, 1984).
En los niveles inferiores, el abordaje es izquierdo con el fin de evitar la vena cava y la barrera mecánica del hígado. (S. Hoppenfeld, 1984).
3. Injertos óseos
Se emplea injerto de costilla cuando los son torácicos o toracoabdominales; injerto de cresta ilíaca cuando el abordaje es abdominal.
En algunos casos se emplean injertos pediculados vascularizados de costilla, empleando la técnica de David Bradford1 reportada en 1980, la cual facilita la integración del injerto y la fusión ósea, por tratarse de un injerto vital.
4. Descripción de la técnica de fijación anterior
Una vez realizada la disección, exposición de la lesión y ligadura de los vasos segmentarios, se coloca la barra anterolateral fijada con dos tornillos a los cuerpos vertebrales sanos adyacentes a la lesión, con la cual se restablece la altura del la porción anterior del cuerpo lesionado; a continuación se colocan los tornillos posterolaterales y se practica:
1. Discoidectomía entre las vértebras a fijar.
2. Toma del injerto óseo.
3. Descompresión o curetaje cuando está indicado.
4. Elaboración de lechos receptores para el injerto óseo.
5. Colocación del injerto a presión con uso de impactores.
Finaliza el procedimiento colocando la barra posterolateral neutralizadora, verificación radiológica de la posición de los implantes e injerto óseos, cierre por planos tratando de cubrir los implantes con la pleura parietal o con el músculo psoas, de acuerdo al nivel de fijación; se dejan además tubos de drenaje.
Seguimiento
Clínico
Al paciente le fue permitido incorporarse a la posición sedente o erecta (de acuerdo a su estado neurológico), tan pronto cedían el dolor y los efectos de la anestesia y se hubiesen retirado los tubos de drenaje. Se empleaba corsé ortopédico durante el día para las transferencias y posición sedente o erecta, se retiraba durante el decúbito y períodos nocturnos.
Una vez iniciada su rehabilitación, se daba de alta al paciente siguiendo el control por consulta externa; el corsé ortopédico se retiraba una vez verificada la consolidación radiográfica, la cual se infería por la incorporación del injerto óseo a los cuerpos vertebrales y por la ausencia de falla en los implantes. Se realizaban controles clínicos en el postoperatorio inmediato, a las dos – cuatro – ocho – doce semanas y posteriormente de acuerdo a necesidad según evolución.
Radiográfico
Se realizan estudios radiográficos en el transoperatorio, a las seis semanas, doce semanas, seis meses y un año postoperatorios.
Instrumentos de Medición
Se diseñó una tabla de recolección de información, que incluía los datos básicos relativos a la historia clínica; se registraron las variables relevantes para el estudio, en diecisiete columnas de tabulación. Todos los datos se recolectaron por parte de los autores del trabajo de una manera prospectiva.
Método estadístico
Se utilizó estadística descriptiva del tipo porcentajes, medias y desviaciones estándar; procesamiento de datos con los programas de computador True Epistat y Epi-info 6.0.
Para las variables de medición munérica se determinaron las siguientes medidas:promedios, desviación estándar, valor mínimo y máximo; las variables cualitativas se determinaron en frecuencia y porcentajes.