Resumen
Describimos dos casos de pacientes inmunosu-primidos que recibían esteroides orales y presentaron estrongiloidiasis pulmonar; posteriormente evolucionaron hacia falla respiratoria y finalmente tuvieron desenlaces diferentes.
Uno de los pacientes cursó con hipoxemia severa, inestabilidad hemodinámica y defunción. El mal pronóstico de este paciente estuvo determinado por la presencia de infiltrados difusos y evolución hacia la injuria pulmonar. El otro presentó estabilidad en su cuadro clínico y evolución a la mejoría. Este paciente cursó con una lesión cavitaria, que pudo haber sido un estadio preliminar para la extensión pulmonar de la infección. (Lea también: Guías de infección en UCI, Síndrome de Respuesta Inflamatoria Sistémica (SRIS)
Alí-Munive A, Torres C, Lasso J, Ojeda P, Acosta N. Estrongiloidiasis pulmonar. Presentación de dos casos. Rev Colomb Neumol 2002;14:33-38
Abraham R Alí-Munive, MD*, Carlos A Torres D., MD**, Javier I Lasso A, MD***.,
Paulina Ojeda León., MD****., Nohora Acosta R, MD*****
* Internista- Neumólogo. Director Unidad de Cuidados Intensivos Médicos,
Fundación Neumológica Colombiana- Fundación Cardioinfantil, Bogotá.
** Internista- Neumólogo. Subdirector Fundación Neumológica Colombiana;
Unidad de Neumología, Fundación Cardioinfantil-Instituto de Cardiología, Bogotá.
*** Neumólogo. Fundación Neumológica Colombiana; Unidad de Neumología,
Fundación Cardioinfantil-Instituto de Cardiología, Bogotá.
**** Coordinadora del servicio de Patología, Hospital Santa Clara.
Profesora asistente Universidad El Bosque.
***** Residente III año Medicina Interna, Universidad El Rosario.
Fundación Cardioinfantil-Instituto de Cardiología, Bogotá.
Summary
We describe two case reports of immunosupressed patients receiving oral steroids and who presented lung Strongyloidiasis; later they evolved toward respiratory failure, with different clinical courses. One developed severe hipoxemia, hemodynamic inestability and death. The worst prognosis in this patient was determined by diffuse infiltrates and the resulting lung injury.
And, the other one presented a stable clinical course and evolved to full recovery; this case presented a cavern in the chest X-ray which could represent a preliminary phase for lung extension of the infection. The difference in the evolution of these two patients is determined by the different presentation of the lung damage.
Alí-Munive A, Torres C, Lasso J, Ojeda P, Acosta N. Lung Strongyloidiasis: Two case reports. Rev Colomb Neumol 2002;14:33-38
Introducción
La estrongiloidiasis es una enfermedad parasitaria que compromete frecuentemente el intestino de la especie humana. Se ha estimado que su prevalencia en el mundo podría estar alrededor de 50 a 100 millones de personas afectadas.
En algunas zonas de Estados Unidos se ha calculado una prevalencia de 0.4 a 6% de la población. El ciclo del parásito, el Strongyloides stercoralis, involucra al pulmón, pero la gran mayoría de las veces la migración larvaria es inexpresiva clínicamente1.
A diferencia de lo común de la infección intestinal y de la migración larvaria, la infección severa del pulmón por el parásito es rara pero comúnmente fatal; hace parte de un cuadro de “hiperinfestación” que puede comprometer prácticamente todos los órganos y que afecta casi invariablemente a huéspedes inmunocomprometidos, muy especialmente a personas que reciben crónicamente corticoesteroides.
Presentamos dos casos de estrongiloidiasis pulmonar de nuestra experiencia que presentaron manifestaciones clínico-radiográficas y siguieron cursos diferentes.
Presentacion de casos: caso 1 sobre estrongiloidiasis pulmonar
Hombre de 47 años, quien ingresa remitido de Ibagué con diagnóstico de síndrome nefrótico; tres meses antes se le hizo biopsia renal que mostró una glomerulonefritis membranosa cuya etiología no pudo ser determinada.
Una ecografía abdominal practicada por esa época sugirió la presencia de adenomegalias retroperitoneales, planteándose la posibilidad de enfermedad linfoproliferativa. Venía en tratamiento con prednisona 25 mg/día, furosemida 120 mg/día, lovastatina 20 mg/día y enalapril 5 mg/día.
Veinte días antes inició dolor abdominal difuso, deposiciones líquidas y vómito frecuente que lo llevaron a falla renal por necrosis tubular aguda necesitando diálisis en Ibagué.
Como antecedentes de importancia Síndrome Nefrótico hace 3 meses por lo cual le fue practicada biopsia renal que fue compatible con Glomerulonefritis Membranosa. Tabaquismo 3 paquetes/año. Herniorrafia Umbilical. Exposición a químicos para extracción de petróleo.
Estado de ingreso del paciente
A su ingreso se encontró en mal estado general, en anasarca pero deshidratado, con TA:102/50 FC: 104 x´ FR: 20 T:36.5 con examen respiratorio normal.
Los estudios paraclínicos mostraron aumento de nitrogenados; el estudio parasitológico de la materia fecal mostró larvas de Strongyloides stercoralis por lo cual se le prescribió tratamiento con albendazol.
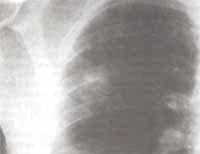
Hacia el cuarto día de hospitalización comenzó a presentar fiebre; tratando de definir un foco infeccioso diferente del intestinal, se le realizó radiografía de tórax que mostró infiltrados de ocupación alveolar localizados en el segmento posterior del lóbulo superior derecho con cavitación (Figura No. 1 y 2).
Se instauró manejo considerándose un proceso neumónico bacteriano cavitado, que hacia necesario además, descartar tuberculosis u otras infecciones oportunistas.
Figura No 1. Radiografía de tórax con opacidad en lóbulo superior derecho, mostrando cavitación.
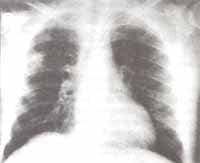
Figura No 2. Acercamiento de la imagen anterior donde se aprecia opacidad cavitada con mayor detalle.
Veinticuatro horas más tarde, aparece eritema y dolor en muslo izquierdo con hipotensión, taquicardia, hipoperfusión tisular y depresión del nivel de conciencia. Con diagnóstico de sepsis en un paciente con compromiso de la inmunidad celular se traslada a la Unidad de Cuidados Intensivos Médicos e ingresa con TA de 80/50, FC de 103 x´ y FR de 22x´, obnubilación, palidez cutánea y mucosas secas.
Se encontraron ruidos cardíacos taquicárdicos y estertores en ambas bases pulmonares, de predominio derecho. Había ascitis y dolor a la palpación del abdomen sin signos de irritación peritoneal. En muslo izquierdo se encontró edema blando, eritema, dolor y calor.
Se hace impresión diagnóstica de:
1) choque séptico secundario a:
2) Celulitis de muslo izquierdo,
3) Trombosis venosa profunda
4) Neumonía cavitada del LSD en estudio,
5) Hiperinfestación por Strongylioides estercoralis,
6) Inmunosupresión por corticoterapia crónica,
7) Síndrome nefrótico idiopático por glomerulonefritis membranosa,
8) Insuficiencia renal.
El cuadro hemático mostró 9900 leucocitos/mm3, sin eosinofilia, hemoglobina en 11gr/dL, hematocrito de 34.1% y plaquetas de 414000, VSG de 23 mm/hora y prolongación de los tiempos de coagulación. Se encontró también nitrógeno uréico de 77 mg/dL, creatinina de 5.3 mg/dL, albúmina de 1.0 gr/dL, sodio de 125 mEq/L y potasio de 3.7 mEq/L.
Los gases arteriales mostraron alcalemia respiratoria leve con hiperoxemia a una FIO2 de 0.28: pH de 7.47, PaCO2 de 25.2, PaO2 de 111, HCO3 de 18.9 y SaO2 de 98%. El doppler duplex venoso de miembros inferiores descartó el diagnóstico de trombosis venosa profunda.
Tratamiento y evolución
Requirió volúmenes altos de cristaloides, coloides y soporte con inotrópicos. Evolucionó con distensión y dolor abdominal, con signos dudosos de irritación peritoneal y ruídos intestinales disminuidos.
Los hemocultivos fueron positivos tempranamente, identificándose: Escherichia coli y Streptococcus bovis por lo cual se prescribió Piperacilina-Tazobactam 4.5 gr IV cada 8 horas. Se tomó una TAC abdominal la cual identificó apéndice edematoso sin colecciones y se informó como apendicitis edematosa no perforada.
Fue llevado a laparotomía exploratoria encontrándose 1300 cc de líquido peritoneal seroso, adherencias interasas y apéndice cecal edematoso. Requirió permanecer en el postoperatorio inmediato con intubación orotraqueal y en ventilación mecánica por trastorno del intercambio gaseoso secundario a edema pulmonar por hipervolemia y severa hipoalbuminemia.
La TAC de tórax corroboró la imagen cavitada en lóbulo superior derecho (Figura No. 3). Se practicó fibrobroncoscopia diagnóstica. El lavado bronquial identificó escasas larvas de Strongyloides stercoralis. Se inició tratamiento con ivermectina SC a 150 mcg por kilo de peso por dos días consecutivos.
El paciente mejoró progresivamente. Se continuó mantenimiento de la volemia con cristaloides, albúmina y bloqueo tubular con diuréticos. Además, se realizó hemodiálisis por uremia. Se retiró el soporte inotròpico y ventilatorio y se trasladó a una habitación para continuar tratamiento y estudio etiológico de la glomerulonefritis membranosa.
Figura No 3. Escanografía torácica con imagen cavitaria de paredes gruesas en el segmento posterior del lóbulo superior derecho, con bordes mal definidos, en ventana de mediastino.

En este primer caso se puede establecer con claridad que tenía estrongiloidiasis intestinal y larvas del parásito en el pulmón asociada a bacteremia por enterobacterias.
No es fácil establecer en él si existe una verdadera hiperinfestación o se trata de una migración larvaria en un paciente con neumonía nosocomial abscedada, dado que lo común de la hiperinfestación es el compromiso difuso, con infiltrados bilaterales y falla respiratoria de difícil tratamiento.
Globalmente se interpretó el caso como hiperinfestación por Strongyloides stercoralis en paciente con inmunosupresión celular más traslo-cación bacteriana y sepsis secundaria.
Caso 2 de estrongiloidiasis pulmonar
Hombre de 43 años de edad, procedente de Garzón, Huila, con diagnóstico de púrpura trombocitopénica autoinmune por lo cual venía recibiendo desde dos meses antes tratamiento regular con prednisona 80mg/día.
Por episodios intermitentes de diarrea le habían prescrito ambulatoriamente tratamiento antiparasitario y sintomático no especificado. Los síntomas aumentaron y fue hospitalizado dos semanas antes de ser enviado a nuestra institución.
En el examen coproscópico se encontraron larvas de Strongyloides stercoralis y recibio tratamiento con albendazol, sin mejoría, permaneciendo con 3 a 5 deposiciones diarias, vómito frecuente, deshidratación, pérdida de peso, tos, deterioro general y disnea progresivas por lo cual es remitido. Tenía antecedente de dermatitis fotoalérgica y vitíligo.
Estado del paciente al ingreso
Al examen de ingreso se encontró en mal estado general, obnubilado, deshidratado, con palidez cutánea y mucosas con lesiones algodonosas adheridas sugestivas de candidiasis oral. Examen cardiopulmonar y abdominal normal.
El cuadro hemático mostró hemoglobina de 9.4 mg/dL, sin leucocitosis ni eosinofilia y trombo-citopenia de 33000/mm3; albúmina de 1.2 gr/dL, sodio de 118 mEq/L , Nitrógeno ureico de 28 mg/dL y creatinina de 0.8 mg/dL.
Se hace impresión diagnóstica de:
1) Estron-giloidiasis intestinal,
2) Diarrea crónica secundaria,
3) Púrpura trombocitopénica autoinmune,
4) Inmunosupresión por corticoterapia crónica,
5) Candidiasis oral,
6) Deshidratación, desnutrición y anemia,
7) Hiponatremia severa.
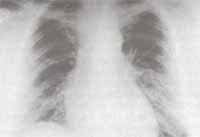
Se inició tratamiento con líquidos, corrección de electrolitos y fluconazol. En las primeras 24 horas cursó con hipotensión refractaria a la administración de volumen, distensión abdominal, dificultad respiratoria severa con hemoptisis e hipoxemia. La radiografía de tórax mostró infiltrados alveolares difusos y bilaterales (Figura No. 4).
Con diagnóstico de falla respiratoria secundaria a hemorragia alveolar difusa autoinmune o secundaria a hiperinfestación por Strongyloides stercoralis se trasladó a cuidados intensivos donde se encontró con TA de 80/60, FC de 100x´, FR de 30x´ y SpO2 de 70% con máscara de Venturi al 35%, palidez generalizada, mucosa oral seca, estertores inspiratorios diseminados en ambos campos pulmonares, distensión abdominal con ausencia de ruidos intestinales, edema blando en piernas, múltiples lesiones de aspecto psoriasiforme en dorso de manos , en tórax y máculas hipopigmentadas generalizadas.
Figura No 4. Radiografía de tórax simple que muestra imagen sugestiva de edema pulmonar.
Se encontró anemia con hemoglobina de 5.5 gr/dL, leucocitosis de 13000, sin eosinofilia e hiponatremia de 126 mEq/L. En los gases arteriales, trastorno severo del intercambio gaseoso con PaO2/FiO2 de 90.
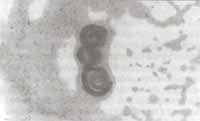
También se practicó intubación orotraqueal y ventilación mecánica, soporte inotrópico y transfusión de glóbulos rojos. Se realizó fibrobroncoscopia diagnóstica con lavado broncoalveolar, confirmándose la presencia de abundantes larvas de Strongyloides stercoralis (Figura No. 5).
Se inició tratamiento con albendazol 400 mg por sonda nasogástrica e ivermectina SC 200 mcg/ kilo. El paciente progresó rápidamente a síndrome de dificultad respiratoria agudo (SDRA) con hipoxemia refractaria, deterioro del equilibrio ácido-base, con acidemia mixta severa y fallecimiento.
Figura No 5. Lavado broncoalveolar: Fondo hemorrágico en medio del cual se observan larvas de Estrongiloides. Coloración Diff-Quick 10x.
Discusión
La estrongiloidiasis es una enfermedad parasitaria producida por un helminto, el Strongyloides stercoralis, que afecta frecuentemente el intestino humano y, ocasionalmente, puede producir un síndrome de infección masiva que puede terminar con la muerte del paciente.
El parásito causal fue descubierto en 1876 en soldados provenientes de Vietnam quienes sufrían diarrea. Se llamó inicialmente Anguillula stercoralis, nombre que pasó a ser histórico.
Aunque la infección por Strongyloides stercoralis ha sido considerada como una infección gastrointestinal benigna, progresivamente ha aumentado la frecuencia de casos en pacientes inmunocomprometidos que desarrollan síndrome de hiperinfestación con compromiso multiorgánico, causando un incremento en la morbilidad y mortalidad2.
Prevalencia y epidemiología de la estrongiloidiasis pulmonar
La prevalencia mundial de estrongiloidiasis se estima en 100 millones de casos3 . Predomina en zonas rurales de los países tropicales siendo variable de una región a otra4 . En Colombia la prevalencia calculada es del 5 al 10% 5.
La información sobre la epidemiología del síndrome de hiperinfestación es menos precisa. Ciertos grupos de pacientes parecen ser más susceptibles, incluyendo aquellos con enfermedad maligna, enfermedad pulmonar crónica, enfermedades autoinmunes, receptores de trasplantes, malnutridos y/o pacientes con tratamientos inmunosupresores.
El Strongyloides stercoralis es un parásito muy pequeño que vive en el interior de la mucosa del intestino delgado, principalmente en el duodeno y el yeyuno.
Los huevos son depositados por las hembras adultas, eclosionan en la mucosa intestinal y dan origen a la primera forma larvaria, llamada rhabditiforme que sale a la luz del intestino delgado y es arrastrada con el contenido intestinal en la materia fecal. En la tierra estas larvas adoptan la forma de filaria o filariforme.
El conocimiento del ciclo de vida del Strongyloides stercoralis es importante para comprender la capacidad de replicación del parásito en humanos sin necesidad de repetidas exposiciones.
Ciclos de vida de las larvas
Las larvas rhabditiformes pueden evolucionar en tres ciclos de vida diferentes: ciclo directo, indirecto o de autoinfección.
Ciclo directo
En el ciclo directo las larvas rhabditiformes se encuentran en el suelo y se transforman en filarias las cuales en contacto con la piel penetran a través de ella, buscan los capilares y por el torrente sanguíneo llegan al corazón derecho, pasan a la circulación pulmonar y luego rompen la pared del alvéolo ingresando al espacio aéreo, ascienden por los bronquiolos , bronquios, tráquea , laringe y llegan a la faringe donde son deglutidas. Para el intestino delgado penetran a la mucosa y se convierten en parásitos adultos5.
Ciclo indirecto
En el ciclo indirecto, las larvas rhabditiformes excretadas en la materia fecal se transforman en gusanos adultos no parásitos.
Ciclo de autoinfección
Finalmente, en el ciclo de autoinfección las larvas rhabditiformes se transforman en filarias en la luz del intestino. Estas penetran la mucosa intestinal, llegan a la circulación y continúan el recorrido descrito en el ciclo directo. Este ciclo explica la hiperinfestación cuando las defensas del huésped se encuentran deprimidas.
En este caso hay parásitos adultos en el intestino delgado, en el colon y en los pulmones; las larvas filariformes invaden ganglios y vísceras. De esta forma se produce autohiperinfestación grave que puede llevar a la muerte.
Además este ciclo vital facilita que la parasitosis persista indefinidamente sin que medie la reinfección externa y que, en los pulmones, existan larvas por largo tiempo logrando allí su estado adulto, produciendo el cuadro de estrongiloidiasis pulmonar5.
Aunque la infección es descrita en pacientes inmunocompetentes, la enfermedad diseminada es más frecuente en pacientes que tienen alteración en su inmunidad celular. Los defectos primarios en la función de los linfocitos T han sido postulados como probable factor responsable.
Sin embargo, las observaciones en pacientes con este tipo de defecto, como los pacientes con SIDA, HTLV-1 (+) y trasplantados, han llevado a controvertir esta hipótesis, ya que en éstos se ha encontrado una baja incidencia de enfermedad diseminada permitiendo asumir que no todos los estados de inmunodeficiencia primarios o adquiridos incrementan el riesgo de desarrollar la enfermedad.
La injuria de la mucosa y la alteración de la inmunidad intestinal local son factores de riesgo para estrongiloidiasis. El uso de esteroides compromete la integridad de la mucosa intestinal y rompe los mecanismos de defensa celular favoreciendo la invasión parasitaria.
Lo último que ha sido postulado es que el parásito se autorregula previniendo la enfermedad diseminada, la cual podría ocasionar la muerte al huésped y por lo tanto al parásito4.
Patogénesis y cuadro clínico pulmonar
Las manifestaciones pulmonares de la estrongiloidiasis pulmonar se producen como consecuencia de dos situaciones diferentes: la migración larvaria y la hiperinfestación.
La migración larvaria por el pulmón hace parte del ciclo ordinario del parásito y, por lo tanto, es bastante común. Sin embargo, es generalmente asintomática.
En otros casos, un episodio transitorio de tos asociada o no a disnea sibilante está presente y, en muchos casos, es tomado como un cuadro viral trivial. En una minoría de ocasiones la migración larvaria origina un cuadro marcado de hipersensibilidad que origina tos, disnea sibilante e, incluso, dolor torácico y fiebre, con infiltrados pulmonares alveolares en parches, transitorios y migratorios, asociados a eosinofilia pulmonar y periférica.
Síndrome de Löeffler
Este cuadro corresponde al denominado síndrome de Löeffler, si bien, en los casos originales que este autor describió, no se comprobó la presencia de parásitos. Casi todos estos casos son autolimitados aunque ocasionalmente, unos pocos pueden progresar a un cuadro severo con falla respiratoria, necesidad de corticoesteroides y soporte ventilatorio.
La perforación de los alvéolos pulmonares produce pequeñas hemorragias, exudados e inflamación local con intensidad proporcional al número de larvas que lo hayan penetrado.
El examen histológico del tejido pulmonar en el síndrome de hiperinfestación muestra gran número de larvas intravasculares y alveolares, congestión, edema pulmonar y áreas de bronconeumonía. También se ha descrito un exudado masivo proteináceo o hemorrágico, extensa formación de granulomas con fibrosis septal interlobular y enfermedad pulmonar restrictiva6.
Cuando los parásitos permanecen más tiempo en el pulmón muchos llegan al estado adulto. La invasión larvaria masiva del pulmón genera tos y hemoptisis por la migración de la larva desde el lecho capilar a la luz alveolar e incluso hemorragia alveolar difusa.
El cuadro de hiperinfestación es agudo con tos, fiebre y disnea rápidamente progresiva hasta el reposo. En este caso usualmente no hay eosinofilia sino leucocitosis, generalmente relacionada a infección bacteriana por gérmenes Gram-negativos propiciada por bacteremia proveniente desde una mucosa intestinal lesionada.
La literatura confirma una asociación fuertemente significativa entre hiperinfestación por Strongyloides stecoralis y bronconeumonía bacteriana secundaria. No infrecuentemente, la hiperinfestación termina en un SDRA2.
La hiperinfestación compromete el pulmón hasta en la mitad de los casos, siendo el sistema nervioso central el otro sistema frecuentemente comprometido. El cuadro florido de la hiperinfestación incluye fiebre alta, tos, disnea, dolor abdominal difuso, ictericia, choque y signos de meningitis. La muerte es el desenlace común.
Diagnóstico de la estrongiloidiasis pulmonar
El diagnóstico de la estrongiloidiasis pulmonar, en gran parte se basa en una sospecha clínica alta, puesto que los hallazgos paraclínicos, radiográficos y endoscópicos son inespecíficos.
La presentación de síntomas clínicos es variable, la invasión de la larva filariforme en la piel produce manifestaciones cutáneas, incluyendo prurito y urticaria generalizada. Rara vez, una erupción serpiginosa rápidamente migratoria a nivel de glúteos, región inguinal y dorso puede ser vista4 .
Se han descrito algunos casos donde la diseminación cutánea se comporta como un exantema reticulopetequial confluyente de predominio periumbilical , esta distribución se ha atribuido a la proximidad con la vía portal7.
Síntomas y hallazgos
Los síntomas gastrointestinales son comunes, predomina la diarrea y el dolor abdominal. También ha sido descrito sangrado intestinal masivo, obstrucción intestinal e ictericia.
Los hallazgos anormales en la radiografía de tórax se ven en el 95% de los pacientes con hiperinfestación. Las radiografías de tórax tomadas durante la fase migratoria pueden ser normales o mostrar infiltrado miliar, reticulonodular o alveolar. Muchas veces no se toman por lo inexpresivo e inespecífico del cuadro clínico.
En pacientes con alto grado de infestación pueden verse infiltrados de ocupación alveolar en parches, segmentarios o lobares. Las radiografías seriadas muestran opacidades migratorias2. En la enfermedad complicada puede observarse derrame pleural, cavitación pulmonar y abscesos que casi siempre indican infección bacteriana asociada 3.
La identificación de larvas filariformes en el esputo, en el lavado bronquial o en la biopsia pulmonar es importante no solo para confirmar la hiperinfestación por Strongyloides sino también para determinar el pronóstico2. La eosinofilia, aunque inespecífica, es un indicador de enfermedad.
En la infección temprana de pacientes inmunocompetentes hay marcada eosinofilia. Un recuento bajo es común en la infección crónica e igualmente en pacientes con enfermedad diseminada.
La eosinopenia es considerada un signo de mal pronóstico4. Diferentes pruebas serodiagnósticas han sido descritas como ELISA y GPAT (Test de aglutinación en partículas de gelatina)8.
Tratamiento de la estrongiloidiasis pulmonar
El medicamento de elección es el Tiabendazol9,10 50 mg/kg /día divididos en 2 dosis por vía oral; la duración varía de 2 a 3 días para la forma intestinal no complicada y debe extenderse al menos por dos semanas en el caso de la hiperinfestación11, aunque la duración óptima en este caso no es conocida.
Como terapias alternativas se encuentran el albendazol, 400mg/día por vía oral o la ivermectina 150 a 200 ug/Kg una vez al día durante dos días.
Estos últimos medicamentos son efectivos contra la estrongiloidiasis con menores efectos adversos que el tiabendazol. En el caso del síndrome de Lóeffler, ocasionalmente es necesario el uso de corticoesteroides.
Bibliografía
- Gopinath R, Nutman TB. Parasitic Diseases. In: Murray JM, Nadel JA. Texbook of Respiratory Medicine. Third Edition. Philadelphia: WB Saunders Company; 2000:1143-71
- Nishita N. Kothary, J. M.Muskie, Sharad C. Mathur. Strongyloides stercoralis Hyperinfection..RadioGraphics 1999;19 (4):1077-1081 .
- Adel A.F.Mahmoud. Strongyloidiasis.Clinical Infectious Diseases 1996;23:949-53.
- Jeffrey H. Schneider,MD. Arvey I. Rogers, MD.Strongyloidiasis. The protean parasitic infection. Postgraduate Medicine 1997;102 (3):177-184.
- Botero D, Restrepo M. Parasitosis Humanas.4ta ed.Medellín. Corporación para Investigaciones Biológicas;1984: 95-101.
- Annie L.Lin, Noubar Kessimian, Joshu O. Benditt.Restrictive Pulmonary Disease Due to Interlobular Septal Fibrosis Associated with Disseminated Infection by Strongyloides stercoralis. Am J Respir Crit Care Med 1995;151:205-2.
- Tornero, A. Galán, E. Garrigos, J. Ramos, A. Pastor.Hiperinfestación por S. Stercoralis, glomerulonefritsi membranos, doble bacteremia y exantema petequial. Enferm Infecc Microbiol Clin 1998;16 (10):495-496
- Yoshiya Sato, Jun Kobayashi.Yoshiyuki Shiroma. Serodiagnosis of strongyloidiasis. The application and significance. Rev Inst Med Trop 1995;37 (1): 35-41
- Daniel J Boken, Patrick A. Leoni, and Laurel C. Preheim. Clinical Infectious Diseases 1993;16:123-6
- P L Chiodini, A J C Reid, M J Wiselka, R Firmin, J Foweraker. Parenteral ivermectina in Strongyloides hyperinfection. The Lancet 2000;355:43-4
- Niederman M, Sarosi G, Glassroth J. Respiratory Infections. A Scientific Basis for Mangement. W.B. Saunders. 1994: 176-177.