El trasplante pulmonar, uni o bilateral constituye hoy día una terapia aceptada para el tratamiento de algunas enfermedades terminales del pulmón, con tasas de sobrevida que se encuentran alrededor del 50 % a los cinco años. A pesar de los grandes avances ocurridos en el transcurso de la última década, continúa siendo un procedimiento asociado con una incidencia elevada de complicaciones tempranas y tardías como la trombosis de venas pulmonares.
La disfunción temprana del injerto, el rechazo agudo y las infecciosas son las complicaciones más frecuentes en las etapas tempranas del postoperatorio, en tanto que el sangrado y las complicaciones relacionadas con la anastomosis de las vías aéreas han disminuido significativamente, en la medida en que la técnica quirúrgica se ha depurado y se dispone de mejores técnicas de preservación pulmonar. (Lea también: Editorial, Derrame pleural maligno)
Juan Camilo Ramírez, MD, FRCSC**
Jefe del Servicio de Cirugía Torácica. Profesor Asociado de Cirugía. Hospital de San José
Introducción
La trombosis de las venas pulmonares es una complicación poco frecuente, que se presenta en el postoperatorio temprano y se asocia con disfunción temprana del injerto.
La causa más frecuente de esta complicación es la falla técnica en la construcción de la anastomosis auricular que puede conducir a estenosis o acodamientos de las venas pulmonares, usualmente debidos a un muñón muy corto de aurícula donante o a colgajos de epiplón que se utilizan para proteger la anastomosis bronquial y se ascienden por delante o por detrás de la anastomosis auricular, produciendo compresión de las venas pulmonares.
Además de los factores técnicos, otros mecanismos pueden ser la causa de esta condición o actuar como factores asociados que contribuyen a su producción.
Entre ellos, merecen destacarse los estados de bajo gasto, hipercoagulabilidad, o la aposición deficiente de los endotelios vasculares de las aurículas donante y receptora, lo que ocasiona que zonas de músculo estriado de la pared auricular queden expuestas al flujo sanguíneo y actúen como mecanismo trombogénico.
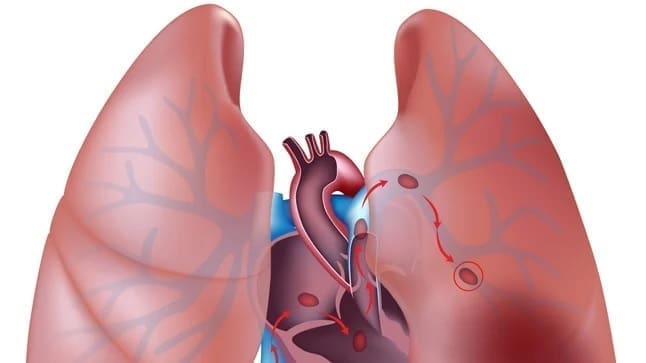
Trombosis de las venas pulmonares y anastomosis auricular
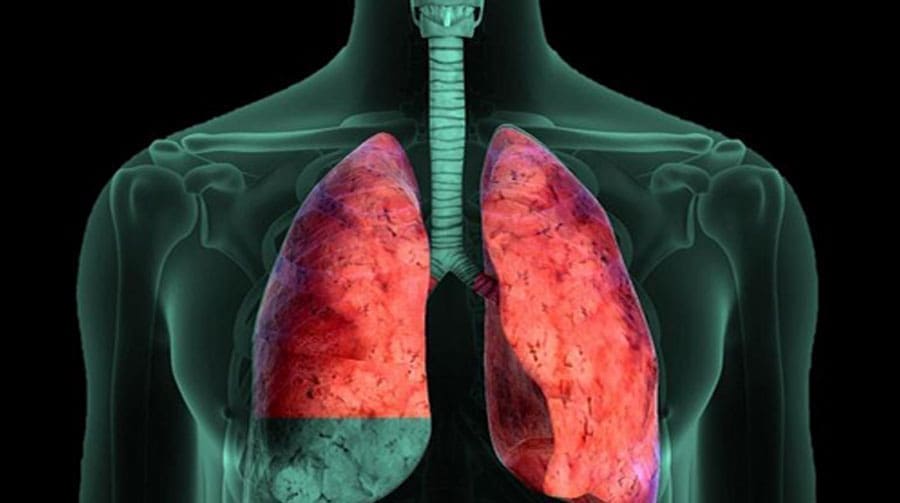
La trombosis de las venas pulmonares a la altura de la anastomosis auricular produce inicialmente edema pulmonar que afecta todo el pulmón donante o el lóbulo cuyo drenaje se produce a través de la vena afectada.
Si la trombosis persiste, ocurre un infarto hemorrágico y necrosis del pulmón afectado, condición irreversible y casi que invariablemente mortal.
Esta condición se manifiesta usualmente en las primeras 48 horas del postoperatorio por un cuadro de hipoxemia e infiltrados difusos que afectan todo el pulmón; cuando ocurre trombosis de sólo una de las venas, los infiltrados están confinados al lóbulo correspondiente.
A medida que el proceso continúa, los infiltrados progresan hacia la consolidación del pulmón. Una vez instaurado el infarto pulmonar puede producirse hemorragia por el tubo endotraqueal y hemotórax. Este cuadro se asocia con inestabilidad hemodinámica y shock.
Diagnóstico de la trombosis de las venas pulmonares
En los años iniciales, el diagnóstico de la trombosis de las venas pulmonares no era fácil, se hacía en forma tardía, cuando ya se había producido una lesión irreversible del pulmón, o postmortem.
Por otra parte, en la última mitad de la década pasada, la incorporación de la ecografía transesofágica (ETT) como procedimiento de uso ordinario, en el transoperatorio y el postoperatorio inmediato, para la evaluación de la función cardiaca en el paciente transplantado, ha permitido el diagnóstico temprano y, en algunos casos, el tratamiento oportuno de esta grave complicación.
Asimismo, en la mayoría de los centros de trasplante, la ETT se realiza al finalizar el procedimiento, momento en el cual se verifica la permeabilidad de las anastomosis vasculares. El procedmiento debe repetirse en el postoperatorio ante la presencia de un cuadro clínico y radiológico compatible con trombosis de las venas pulmonares.
Es importante recordar que, en la mayor parte de los casos, esta complicación letal es debida a factores técnicos y, por consiguiente previsible.
Debe insistirse en la observancia de los siguientes principios técnicos en la construcción de la anastomosis auricular: debe dejarse in muñón adecuado de aurícula donante que permita la anastomosis sin obstruir la luz de las venas, debe procurarse la aposición completa de los endotelios de la aurícula donante y la receptora, evitando la inversión de los bordes y, siempre que sea posible, debe preferirse la anastomosis de las aurículas a la de las venas pulmonares.
Adicionalmente, deben corregirse los estados de bajo flujo y los factores asociados con hipercoagulabilidad.
Detección temprana
La detección precoz y la corrección de las fallas técnicas de la anastomosis venosa son las medidas que se asocian con mejores resultados. En algunos casos es necesario el retrasplante, cuyos resultados no han sido satisfactorios. Asimismo, en los pacientes en los que no se identifican alteraciones anatómicas en la anastomosis auricular se ha empleado el tratamiento con agentes fibrinolíticos, con resultados variables.
En este número los doctores Reyes y cols presentan la experiencia del hospital Valle d’Hebron de Barcelona, e informan tres casos de trombosis de las venas pulmonares en 170 receptores de trasplantes pulmonares.
El desenlace clínico de estos casos es consistente con las tasas elevadas de mortalidad informadas en la literatura para esta gravísima complicación, y destaca la importancia de una adherencia estricta a los principios de una técnica quirúrgica precisa para la construcción de las anastomosis vasculares, del uso rutinario del ETT , y del diagnóstico temprano, fundamentales para el establecimiento de un tratamiento oportuno.
Bibliografía
- Sarsam MA, Yonan NA, Beton D et al. Early pulmonary vein thrombosis after single lung transplantation. J Heart Lung Transplant, Jan-Feb 1993;12:17-9.
- Leibowitz DW, Smith CR, Michler RE et al. Incidence of pulmonary vein complications after lung transplantation: a prospective transesophageal echocardiography study. J Am Coll Cardiol, Sep 1994; 24(3): 671-5.
- Liguori C, Schulman LL, Weslow RG et al. Late pulmonary venous complications after lung transplantation. J Am Soc Echocardiogr, 1997 Sept; 10(7): 763-7.