Terapia Hormonal Convencional y Alternativa, Evidencia experimental y clínica: Estado del arte
Resumen
La terapia de reemplazo hormonal se divide en cuatro grandes grupos: la terapia hormonal de estrógenos y de estrógenos progestágenos, los SERMs, los STEARs y los fitoestrógenos.
Hay evidencia experimental in vitro y en animales en todos estos grupos de terapia y en algunos hay evidencia clínica de su acción sobre los sistemas cardiovascular, óseo, capacidad cognitiva y en otras áreas (vasomotor, libido, etc.).
Sin embargo, en algunos casos los resultados experimentales no han sido corroborados en la clínica. En este artículo se hace una revisión de la evidencia acerca de esos temas y se plantean conclusiones que posicionan la terapia hormonal en general, en un contexto actualizado.
>> Ver: Beneficios para Médicos en la Compra de su Carro <<
Palabras clave:
Terapia hormonal, SERMS, STEARS, fitoestrógenos.
Abstract
Hormonal Replacement Therapy (HRT) had been classified in four groups: the conventional estrogens and estrogens-progestins, SERMs, STEARs and phytoestrogens.
Actually exist evidence about in vitro and animal research in those groups on the effect on cardiovascular and bone systems, cognition and in other areas (vasomotor symptoms, libido, etc.).
However some experimental results had not been corroborated in clinical trials.
In this article, the author made a review about the evidence and the correlation between the experimental and clinical research and the comparison between those groups.
Key words: hormonal therapy, SERMS, STEARS, phytoestrogens.
Introducción
En los mamíferos la muerte ocurre poco tiempo después de terminar la vida reproductiva, sin embargo, en los humanos, gracias a la mejoría de las condiciones de vida y a los avances de la medicina, la expectativa de vida que era de apenas 50 años al iniciar el siglo pasado en el momento se acerca a los 80 años de edad, ocasionando un aumento significativo de las enfermedades degenerativas, la diabetes, la hipertensión, la enfermedad coronaria, las enfermedades respiratorias, la osteoporosis, las fracturas osteoporóticas, el cáncer y la enfermedad de Alzheimer, disminuyendo notoriamente la calidad de vida.
El cambio del perfil demográfico en América Latina nos está convirtiendo en una población adulta.
Se cree que en el año 2025 el grupo etáreo de los pacientes mayores de 50 años se encontrará en mayor proporción que los menores y en el año 2050 el 70% de la población se encontrará en países en vía de desarrollo, asumiendo el impacto económico de estas enfermedades.
Es imperioso que los médicos nos preparemos para atender este grupo de pacientes mayores de 50 años, teniendo en cuenta que la prevención es la única alternativa costo- efectiva, dado el alto costo del manejo de estas patologías prevenibles: la enfermedad coronaria, la hipertensión, la diabetes, la osteoporosis y las fracturas osteoporóticas.
Aparato Cardiovascular
La enfermedad coronaria es infrecuente en la edad reproductiva, ello indica que los estrógenos producen cierta protección contra los eventos coronarios en esta edad; cuando la paciente llega a la menopausia se incrementa la incidencia (igualando con el tiempo a los varones) y llega a ser la primera causa de muerte en la mujer postmenopáusica, lejos de las otras causas.
Por ello en todas las edades nuestros mejores esfuerzos tendrían que estar encaminados a disminuir este riesgo, fomentando los hábitos de vida saludables y evitando el cigarrillo.
Se han descrito receptores estrogénicos en el endotelio, el miocardio, en varios sistemas vasculares arteriales (cerebral, carotídeo, coronario, pélvico, femoral y radial) y en la intima del vaso, por lo que la terapia hormonal es capaz de actuar en todos los niveles del vaso10, disminuyendo la liberación brusca de catecolaminas que acompaña a las oleadas de calor.
Por ésto se ha sugerido que los estrógenos interfieren con la manufactura de laepinefrina o con su liberación por los nervios simpáticos35, produciendo vasodilatación10, 27 en una acción sinérgica con la sustancia vasodilatadora derivada del endotelio (ÓXIDO NÍTRICO) y disminuyendo las endotelinas24, 25 .
El efecto inotrópico positivo de los estrógenos es el responsable del incremento en el flujo sanguíneo central y periférico28 .
En general, la terapia hormonal incluyendo las dosis bajas37, disminuye el colesterol total:
El colesterol LDL, y la lipoproteína (a)1, 5-7, 82; a diferencia de otras terapias, los estrógenos equinos incrementan los triglicéridos en un 10% e incrementan el colesterol HDL en una proporción mayor que las otras, efecto que puede estar atenuado por la adición de un progestágeno7; el tamoxifeno incrementa los triglicéridos de forma importante en algunas pacientes37.
En las pacientes diabéticas se encontró inicialmente un efecto adverso de la terapia hormonal2 que no se ha demostrado posteriormente en otros estudios11, 14; por el contrario se halló mejoría del perfil lipídico y del control glicémico, con disminución en los niveles de glicemia e insulina11-12, 19 .
Los estrógenos incrementan el metabolismo de los diferentes tipos de colesterol LDL y aunque no cambia la concentración de LDL densa disminuye su tiempo de residencia en plasma3; igualmente, evitan la oxidación de las lipoproteínas4, 15 disminuyendo la aterogénesis y en animales de experimentación evitan la progresión de los ateromas8; estudios clínicos muestran un incremento de la supervivencia de las pacientes con enfermedad y estenosis coronaria9, disminución de los ateromas en la carótida26, 30 , y disminución en la extensión del infarto y de los reinfartos.
Los estrógenos disminuyen el fibrinógeno7, 16-18 el antígeno del activador del plasminógeno16- 18 , los marcadores protrombóticos:
La terapia oral incrementa el plasminógeno18, la proteína C7-9, 13 y disminuye la selectina E13, otro marcador de inflamación; la terapia transdérmica no incrementa la proteína C8, sin embargo, la relevancia clínica de estos efectos no se ha establecido (ver tabla 1).
Numerosos estudios muestran los efectos benéficos de los estrógenos en la prevención del infarto o del preinfarto en las mujeres postmenopáusicas20-21, 29 , incluyendo su utilidad en prevención primaria, incluso con dosis bajas29.
Estudios recientes no han mostrado utilidad de la terapia hormonal en prevención secundaria31-33 , incluso se ha descrito un incremento de la trombosis coronaria en el primer año de utilización31; el estudio WHI muestra incremento en la enfermedad coronaria y muerte por infartos con la combinación de estrógenos equinos conjugados, 0.625 mg y medroxiprogesterona.
Sin embargo, la rama de solo estrógenos del WHI no muestra incremento en el riesgo de enfermedad coronaria al utilizar los estrógenos equinos conjugados en la misma dosis.
Es claro que los estrógenos solos no incrementan el riesgo de enfermedad coronaria34 incluso en pacientes mayores de 65 años; se requieren más datos para evaluar las dosis bajas y la utilización combinada con otros progestágenos, como la trimegestona y el gestodeno, para aclarar la acción de estas sustancias a largo plazo.
Osteoporosis
La disminución de los estrógenos está implicada en la aceleración de la pérdida ósea durante el período postmenopáusico y en la pérdida ósea de los varones.
El calcitriol y la calcitonina son una terapia útil en la prevención de la osteoporosis postmenopáusica y ayudan en el tratamiento dado su efecto aditivo con los bisfosfonatos.
Tabla No. 1. Efecto de las diferentes terapias sobre el perfil lipídico36.

Aumento ↑, disminución ↓, sin cambio →.
En la deficiencia de aromatasa, en la cual hay imposibilidad de sintetizar estrógenos a partir de andrógenos, hay retardo en la maduración esquelética que es revertido por la administración de estrógenos37 y parece claro que tanto varones como mujeres requieren estrógenos para un crecimiento óseo normal38.
Los esteroides sexuales influyen en la aparición del pico de masa ósea en ambos sexos.
En compañía de otras hormonas como la hormona de crecimiento, tiroidea y cortisol, entre otras, se logra un pico de masa ósea que es máximo a los 30 años de edad.
El fenómeno no se ha podido documentar bien en mujeres y aunque hay reportes de aumento en la masa trabecular39, parece ser que la máxima densidad ósea se alcanza en ellas entre los 16 y 20 años de edad39-40.
Después de alcanzado el pico de masa ósea comienza una pérdida lenta de hueso trabecular, en ambos sexos:
Se acelera alrededor del período de la menopausia en mujeres (se cree que un 11% de la pérdida ósea en una mujer de 70 años es debida a la menopausia41, con una fase rápida de pérdida ósea que dura entre 3 y 6 años.
Dicha pérdida puede tener un componente estrógeno-dependiente por lo menos durante 20 años, aunque hay respuesta a la terapia de reemplazo estrogénico durante toda la vida 42-45.
Inicialmente se creyó que los estrógenos actuaban indirectamente a través de otras hormonas hasta que se evidenció la presencia de receptores estrogénicos en el hueso, en 1968 por los grupos de Riggs y de Komm; además de la acción genómica hay acciones paracrinas en la cascada estrógenos-mesenquima-epitelio en la cual estarían involucrados el EGF, IGF-I, IGFII, TGF-α, TGF-β y PDGF y se sabe que las células epiteliales reproductivas en cultivo no muestran respuesta a los estrógenos a menos que se incluyan células mesenquimales46-47 .
Los estrógenos son antiresortivos, mantienen una supresión tónica de la resorción modulando indirectamente las citoquinas (IL-6) que intervienen en la activación y la diferenciación de los osteoclastos50; al disminuir los estrógenos se regula hacia arriba tanto la producción como la acción de las citoquinas responsables de la osteoclastogénesis y la osteoblastogénesis49, aumentando la resorción46 y el remodelado óseo.
Durante el curso de sus vidas las mujeres pierden alrededor del 50% de su hueso trabecular y 30% del hueso cortical46, 48 atribuyéndose por lo menos entre la tercera parte y la mitad de la pérdida a la menopausia48; la pérdida llega a un nivel crítico que predispone a la aparición de fracturas.
La administración de estrógenos previene la progresión de estos cambios en la mayoría de las pacientes.
Se sabe que la IL-I y la IL-6 estimulan la resorción ósea.
La secreción de IL-1β por los monocitos se encuentra incrementada en pacientes con osteoporosis y se disminuye in vitro con tratamiento estrogénico47.
Además de la IL- 6, los estrógenos suprimen también el TNF y el M-CSF e incrementan la sensibilidad de los osteoclastos a la IL-1; los estrógenos promueven la apoptosis de los osteoclastos in vivo e in vitro, por lo tanto, la deficiencia estrogénica prolonga la vida de los osteoclastos49.
Los estrógenos podrían actuar también incrementando la producción de los factores inhibidores de la resorción producidos por los osteoblastos como el TGF-β:
El principal candidato para mediar la acción de los estrógenos; es un potente mitógeno para las células osteoblastoides in vitro e incrementa la formación ósea in vivo, disminuye también la resorción osteoclastica e inhibe el reclutamiento de precursores osteoclasticos de la médula ósea.
Los estrógenos inducen la expresión del protooncogen nuclear c-fos que regula la transcripción del gen para el TGF-β y es probable que parte de la inhibición de la actividad osteoclástica de los estrógenos sea mediada por la modulación de la producción de esta citoquina51.
El TGF-α tiene efecto contrario, incrementa la resorción en la ingravidez y se aumenta por los glucocorticoides46.
Los agentes antiresortivos son más efectivos cuando el recambio óseo está incrementado:
Como en el período postmenopáusico, y su efecto es mayor sobre el hueso trabecular, siendo por esta razón los agentes ideales para la prevención de la osteoporosis.
Para prevención de osteoporosis los estrógenos se deben empezar a administrar inmediatamente después de la menopausia con el fin de prevenir la fase rápida de pérdida ósea y disminuir el subsiguiente incremento de las fracturas osteoporóticas.
Éstos son considerados actualmente como la mejor alternativa para la prevención de la osteoporosis48, 52-54 ; incluso se ha reportado un incremento moderado de la densidad ósea en pacientes postmenopáusicas tardías54-57 , con disminución en el riesgo de fractura, incluyendo un subgrupo que recibió glucocorticoides54.
Hoy en día se considera que los estrógenos intervienen en el metabolismo del calcio en una forma más activa, ya que modulan tanto la excreción renal como la absorción intestinal de calcio y el flujo de este hacia los huesos; en las postmenopáusicas hay aumento en la excreción urinaria y disminución en la absorción intestinal de calcio, que se revierten con la terapia hormonal; además, en las mayores de 65 años disminuye el calcitriol producido en el riñón46.
Otros efectos
Aunque en estudios observacionales se ha encontrado disminución de la enfermedad de Alzheimer a la mitad en las usuarias de estrógenos, este efecto no ha podido ser comprobado en estudios aleatorizados y por el contrario, se ha encontrado un incremento en el riesgo de demencia y en el riesgo de ACV33-34. Ç
Es claro que la terapia hormonal incrementa el tromboembolismo venoso22 en las usuarias actuales, no en las previas23, efecto que incluye al raloxifeno, al tamoxifeno y a la tibolona; el efecto de los fitoestrógenos es desconocido.
El efecto principal de la terapia hormonal es la mejoría de la sintomatología climatérica y de hecho es su principal indicación; se ha descrito incremento de los síntomas con los SERMS; los datos respecto a los fitoestrógenos provienen de estudios observacionales, algunos estudios no muestran mejoría respecto al placebo. (Ver tabla 2).
Tabla 2. Efecto sobre los síntomas
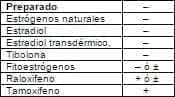
Aumento +, disminución –, sin cambio ±.
La terapia hormonal es útil en el manejo de la dispareunia y la disminución de la libido, en forma sistémica o local; en nuestro medio, la combinación de estradiol y DHEA y la tibolona parecen ser las más importantes para climatéricos36.
Tabla 3. Efecto sobre los síntomas urogenitales y la libido36.

Aumento +, disminución –, sin cambio ±.
Los estrógenos tienen un efecto agonista sobre el endometrio y se requiere la administración de un progestágeno para evitar la hiperplasia endometrial; la tibolona y el raloxifeno no estimulan el endometrio, sin embargo, el tamoxifeno tiene un efecto agonista potente y se asocia a cáncer de endometrio36. (Ver tabla 4).
Tabla 4. Efecto sobre el endometrio36.

Aumento +, disminución –, sin cambio ±.
Terapia de Reemplazo Hormonal
De acuerdo con su mecanismo de acción, los medicamentos se han clasificado en cuatro grandes grupos:
- Los estrógenos, que actúan a través de su receptor, el receptor estrogénico alfa o beta, produciendo un efecto agonista; cuando se añade un progestágeno, este actúa sobre sus receptores A o B. Un ejemplo de estas sustancias son los estrógenos equinos y el estradiol.
- Los SERMS (Selective estrogen receptor modulator) que modulan selectivamente los receptores de estrógenos y son agonistas o antagonistas dependiendo del tejido. Ejemplo: el tamoxifeno y el raloxifeno.
- Los STEARS (Selective Tissue Estrogenic Activity Regulator) actúan sobre el receptor esteroideo (ER, PR y AR), en forma agonista, por regulación enzimática. Ejemplo: la tibolona.
- Los fitoestrógenos, derivados de las plantas, actúan débilmente a través de los receptores de estrógenos, sobre todo el receptor beta, un derivado sintético, la ipriflavona, actúa en osteoporosis.
En nuestro medio se utilizan principalmente la vía oral y la transdérmica:
Se diferencian por el paso hepático de la primera; en las pacientes histerectomizadas, se utilizan estrógenos solos y en las pacientes con útero debemos añadir un progestágeno para evitar la hiperplasia endometrial.
Dentro de las nuevas tendencias de la terapia de reemplazo hormonal se ha acumulado evidencia sobre los efectos benéficos de la dosis baja de estrógenos, con reducción de los efectos colaterales; como los efectos secundarios de la terapia dependen de la dosis de estrógenos y progestágenos, es interesante identificar la dosis mínima de la terapia, con el fin de reducir estos efectos; en este sentido, se han realizado varios estudios con dosis bajas de estrógenos58.
Estudios recientes han documentado el efecto benéfico de los estrógenos en dosis bajas sobre los síntomas vasomotores, el perfil lipídico, la hiperplasia endometrial, las tasas de amenorrea y la densidad mineral ósea37, 58-59 .
Sobre el efecto cardiovascular:
Los estrógenos en dosis bajas disminuyen el riesgo de enfermedad coronaria mayor, de infarto y de tromboembolismo80-81 .
Cuando se habla de terapia hormonal estamos mencionando sustancias muy diferentes en su mecanismo de acción, su espectro y sus efectos secundarios; al revisar la información disponible, no hay suficientes datos sobre la utilización a largo plazo de los estrógenos sintéticos, los SERMS, los STEARS y los fitoestrógenos; no hay información disponible sobre la prevención de fracturas por parte de los estrógenos sintéticos, los STEARS y losfitoestrógenos; otra dificultad es que no se analizan por separado las diferentes vías de dministración, oral, transdérmica (parches, gel), nasal, implantes, intramuscular, vaginal e intrauterina y de algunas de ellas son insuficientes los datos respecto a su efecto sobre la masa ósea.
La terapia hormonal más utilizada en nuestro medio incluye estrógenos solos o combinados con un progestágeno; una alternativa son los SERMS y los STEARS; sobre los fitoestrógenos no hay muchos estudios que sustenten su utilización en osteoporosis.
Tabla 6. Comparación entre las dosis convencionales y las dosis bajas59.

Adaptado de la referencia 59.
Tabla 5. Comparación entre la terapia de reemplazo y el raloxifeno, efecto sobre la masa ósea59.

Adaptado de la referencia 59.
Tabla 8. Efecto de la tibolona sobre la masa ósea en la cadera. Estudios controlados.
![]()
Tabla 9. Efecto de la tibolona sobre la masa ósea en la cadera. Estudios abiertos.
![]()
En cuanto a los estrógenos solos o combinados con un progestágeno:
Existen numerosos estudios70, 77-79 y varios meta-análisis que muestran que actúan como antiresortivos21, 59 , sostienen la masa ósea a través del tiempo, produciendo incluso un modesto incremento; muchos estudios mostraron la utilidad de estas terapias en la prevención de las fracturas vertebrales y estudios recientes confirmaron la disminución de las fracturas vertebrales y las fracturas de cadera33-34 .
SERMS:
el tamoxifeno preserva la masa ósea en pacientes postmenopáusicas, tanto en columna como en cadera, con seguimiento hasta de 10 años, sin embargo, en pacientes premenopáusicas con niveles normales de estrógenos, se ha documentado un efecto antagónico con disminución de la DMO en radio, columna y cadera. No hay datos sobre el riesgo de fracturas con esta sustancia.
El raloxifeno, un SERM que no tiene efecto endometrial:
Disminuye el recambio óseo en forma similar a los estrógenos; los estudios histomorfométricos no muestran alteración en la calidad ósea.
Produce un incremento en la DMO de columna, cadera y corporal total en postmenopáusicas con o sin osteoporosis (2-3%), reduce el riesgo de fracturas vertebrales en un 40-60%, disminuye la aparición de nuevas fracturas y reduce las fracturas múltiples, sin embargo, no se ha documentado efecto significativo sobre otras fracturas 59-64.
Hay numerosos estudios observacionales que muestran la utilidad de la tibolona en el incremento de la masa ósea (referencias 65 a 78), efecto que es corroborado por los estudios doble ciego, placebo-controlados que se mencionan a continuación y que muestran el efecto de la tibolona sobre la columna:
Respecto a la cadera, hay dos estudios doble ciego placebo controlados que muestran el efecto de la tibolona sobre la cadera:
Tabla 7. Efecto de la tibolona sobre la columna.

Se encontraron también dos estudios doble ciego abiertos que muestran un efecto similar:
Conclusiones
- La terapia con solo estrógenos no incrementa el riesgo de cáncer de seno ni de enfermedad coronaria.
- Las decisiones acerca de prescribir la terapia hormonal deben basarse sobre los riesgos y beneficiosindividuales de cada paciente.
- Se debe realizar una evaluación cuidadosa de cada paciente en particular, incluyendo examen físico y análisis de los factores de riesgo.
- El perfil de seguridad de los nuevos preparados estrogénicos y progestacionales permite utilizarlos en la clínica.
- No se debe utilizar la combinación de estrógenos equinos y AMP por más de cuatro años.
- En el momento hay escasas indicaciones para utilizar la terapia hormonal por más de 7 años.
- Al suspender la terapia de reemplazo es necesario considerar otra alternativa para evitar la pérdida ósea y manejar la sintomatología climatérica si la hay; se debe considerar reiniciar la terapia en las pacientes en las que se afecte la calidad de vida.
- Efecto aditivo de la terapia hormonal con la calcitonina, la vitamina D y los bisfosfonatos, por lo que no es necesario suspender la terapia al utilizarlos.
- Es necesario aclarar la relación de otros progestágenos, los fitoestrógenos y la tibolona con el cáncer de seno.
- Se desconocen los efectos de los nuevos progestágenos, los fitoestrógenos y la tibolona a largo plazo.
- No hay estudios de prevención de fracturas con tibolona y fitoestrógenos.
- La terapia de reemplazo hormonal previene la pérdida ósea tanto en la columna como en la cadera.
- La terapia de reemplazo hormonal disminuye las fracturas vertebrales y de cadera.
- El raloxifeno es útil en la prevención de la pérdida ósea y aunque disminuye las fracturas vertebrales, no hay evidencia sobre la disminución de las fracturas de cadera.
- La tibolona previene la pérdida ósea y no hay estudios sobre la disminución de las fracturas.
- No hay estudios concluyentes sobre fitoestrógenos.
Referencias – Terapia Hormonal Convencional y Alternativa
- 1. Martin K., Freeman M. New Engl J Med. Postmenopausal replacement Theraphy. 1993; 328: 15: 115-117.
- 2. Robinson JG et al. Can Postmenopausal Hormone Replacement Improve Plasma Lipis in Women with Diabetes?. Diabetes Care. 1996; 19: 5: 480-485.
- 3. Campos H et al. Effect of Estrogen on Very Low Density Lipoprotein and Low Density Lipoprotein Subclass Metabolism in Postmenopausal Women. J Cin Endocrinol Metab. 1997; 82: 3955-3963.
- 4. McKinney KA et al. Differential effects of subcutaneous estrogen and progesterone on low–density lipoprotein size and susceptibility to oxidation in postmenopausal rhesus monkeys. Fertil Steril. 1997; 68: 526-528.
- 5. Soma MR et al. The lowering of Lipoprotein (a) Induced by Estrogen plus Progesterone Replacement Theraphy in Postmenopausal Women. Arch Intern Med 1993; 153: 1462-1468, 1993.
- 6. Lobo Rogerio. Effects of Hormonal Replacement on Lipids and Lipoproteins in Postmenopausal Women. J Clin Endocrinol Metab 73: 5: 925-930.
- 7. Miller VT et al. The writing Group for the PEPI Trial. Effects of Estrogen or Estrogen/ Progestin Regimens on Heart Disease Risk Factors in Posmenopausal Women. JAMA. 1995; 273: 199-208.
- 8. Lacut K et al. Differential effects of oral and transdermal postmenopausal estrogen replacement therapies on C-reactive protein. Thromb Haemost. 2003; 90(1): 1-2, 2003.
- 9. Ridker PM et al. Hormone replacement therapy and increased plasma concentration of C-reactive protein. Circulation. 2000; 102(13): E96-E97.
- 10. Rossano GMC et al. Beneficial effect of oestrogen on exercise-induced myocardial isquemia in women with coronary artery disease. Lancet. 1993; 342: 133-136.
Otras Referencias – Terapia Hormonal Convencional y Alternativa
- 11. Andersson B et al. Estrogen Replacement Therapy Decreases Hyperandrogenicity and Improves Glucose Homeostasis and Plasma Lipids in Postmenopausal Women With Noninsulin-Dependent Diabetes Mellitus. J Clin Endocrinol Metab1 997; 82: 638-643.
- 12. Friday K et al. Conjugated Equine Estrogen Improves Glycemic Control and Blood Lipoproteins in postmenopausal women with Type 2 Diabetes. J Clin Endocrinol Metab 2001; 86: 48-62.
- 13. Cushman M et al. Effect of postmenopausal hormones on inflammation-sensitive proteins: the Postmenopausal Estrogen/ Progestin Interventions (PEPI) Study. Circulation 2000; 102: 13: E96-E97.
- 14. Samaras K et al. Effects of Postmenopausal Hormone Replacement Therapy on Central Abdominal Fat, Glycemic control, Lipid Metabolism, and Vascular Factors in Type 2 Diabetes. Diabetes Care 1999; 22: 1401- 1407.
- 15. Sack MN et al. Oestrogen and inhibition of oxidation of low-density lipoproteins in postmenopausal women. Lancet. 1994; 343: 269-270.
- 16. Van Wersch JWJ et al, The effect of two regimens of hormone replacement therapy on the haemostatic profile in postmenopausal women. Eur J Clin Chem Clin Biochem 1994; 343: 449-453.
- 17. Gebara O et al. Association Between Increased Estrogen Status and Increased Fibrinolitic Potential in the Framingham Offspring Study. Circulation 1995; 91: 1952-1958.
- 18. Conard J et al. Fibrinogen and plasminogen modifications during oral estradiol replacement therapy. Fertil Steril 1997; 68: 449-453.
- 19. Manning PJ. The effect of Hormone Replacement Therapy on Cardiovascular Risk Factors in Type 2 Diabetes.
- 20. Heckbert SR et al. Duration of Estrogen Replacement Therapy in Relation to the Risk of Incident Myocardial Infarction in Postmenopausal Women. Arch Intern Med 1997; 157: 1330-1336.
Bibliografías – Terapia Hormonal Convencional y Alternativa
- 21. Grady D et al. Hormone Therapy To Prevent Disease and Prolong Life in Postmenopausal Women. Annals of Internal Medicine. 1992; 117: 1038-1041.
- 22. Jick H et al. Risk of hospital admission for idiopatic venous thromboembolism among users of postmenopausal oestrogens. Lancet 1996; 348: 981-993.
- 23. Grodstein F et al. Prospective study of exogenous hormones and risk of pulmonary embolism in women. Lancet 1996; 348: 983-987.
- 24. Polderman KH et al. Influence of Sex Hormones on Plasma Endothelin Levels. Ann Intern Med 1993; 118: 6: 429-432.
- 25. Wilcox JG et al. Endothelin levels decrease after oral and nonoral estrogen in postmenopausal women with increased cardiovascular risk factors. Fertil steril 1997; 67: 273-277.
- 26. Dubuisson JT et al. Association of Hormone Replacement Therapy and Carotid Wall Thickness in Women with and without diabetes. Diabetes care 1998; 21: 1790-1796.
- 27. Lieberman EH et al. Estrogen Improves Endothelium-dependent, Flow-mediated Vasodilatation in Postmenopausal Women. Ann Intern Med 1994; 121: 936-941.
- 28. Volterrani M et al. Estrogen Acutely Increases Peripheral Blood Flow in Postmenopausal Women. Am J Med 1995; 99:119-122.
- 29. Grodsten F et al. A prospective, Observational Study of Postmenopausal Hormone Therapy and Primary Prevention of Cardiovascular Disease. Ann Intern Med 2000; 133: 933-941.
- 30. Bernini GP et al. Endogenous Androgens and Carotid Intimal-Medial Thickness in women. J Clin Endocrinol Metab 1999; 84: 2008-2012.
Otras Bibliografías – Terapia Hormonal Convencional y Alternativa
- 31. Hulley S et al. Randomized trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women. Heart and Estrogen/progestin Replacement Study (HERS) Research Group. JAMA 1998; 280: 605-613.
- 32. Grady D et al. Cardiovascular disease outcomes during 6.8 years of hormone therapy: Heart and Estrogen/Progestin Replacement Study follow-up (HERS II). JAMA 2002; 288: 49-57.
- 33. Writing Group for the Women’s Health Initiative Investigators. Risk and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the women’s Health initiative randomized controlled trial. JAMA 2002; 288: 3: 321- 333.
- 34. Writing Group for the Women’s Health Initiative. Effects of Conjugated Equine Estrogen in Postmenopausal Women with Hysterectomy: The Women’s Health Initiative Randomized Controlled Trial. JAMA 2004; 291: 1701-1712.
- 35. Kronenberg F et al: Menopausal hot flashes: Thermoregulatory, cardiovascular and circulating catecholamine and LH changes. Maturitas 1984; 6: 31-46.
- 36. Jaimes H, Lizcano F, Tovar G, Diferencias entre los diferentes preparados hormonales en el manejo de la osteoporosis, consenso ACOMM, 2003.
- 37. Genant HK et al. Low dose esterified estrogen therapy: effects on bone, plasma estradiol concentrations, endometrium and lipid levels. Arch Intern Med 1997; 157: 2609-2615.
- 38. Johnston CC IR et al. Long-term Effects of Raloxifene on Bone Mineral Density, Bone Turnover, and Serum Lipid Levels in Early Postmenopausal Women. Three-year data from 2 double-blind, randomized, placebocontroled trials. Arch Intern Med 2000; 160: 3444-3450.
- 39. Conte FA et al. Syndrome of female pseudohermaphroditism, hipergonadotropic hipogonadism, and multicystic ovaries associated whit missence mutations in the gene encoding aromatase. J Clin Endocrinol Metab 1994; 78: 1287-1292.
- 40. Smith EP et al. Estrogen resistance caused by a mutation in the estrogen receptor gene in a man. N Engl J Med 1994; 331: 1056-1061.
Lecturas Recomendadas – Terapia Hormonal Convencional y Alternativa
- 41. Nordin BEC et al. The relative contributions of age and years since menopause to postmenopausal bone loss. J Clin Endocrinol Metab 1990; 70: 83-88.
- 42. Grey AB et al. Continuous combined oestrogen/ progestin therapy is well tolerated and increases bone density at the hip and spine in post-menopausal osteoporosis. Clinical Endocrinilogy, 1994; 40: 671-677.
- 43. Prestwood KM et al. The short-term effects of conjugated estrogen on bone turnover in older women. J Clin Endocrinol Metab 1994; 79: 366-371.
- 44. Kanis JA. Treatment of osteoporosis in Elderly women. Am J Med 1995; 98: 2A: 60-65s.
- 45. Black DM. Why elderly women should bescreened and treated to prevent osteoporosis. Am J Med 1995; 98: 2A: 67-75s.
- 46. Tovar G. Estrógenos y Osteoporosis. Boletín ACOMM 1996; 4: 2-5.
- 47. Cunha GR et al. Ontogeny of sex steroid receptor in mammals. Nuclear hormone receptors, Edited by: Parker M.G.Academic press, 1991: 235-268.
- 48. Riggs BL, Melton LJ. The prevention and treatment of osteoporosis: N Engl J Med 1992; 9: 620-626.
- 49. Manolagas SC. Birth and Death of Bone Cells: Basic Regulatory Mechanisms and Implications for the Pathogenesis and Treatment of Osteoporosis. Endocrine reviews 2000; 21: 2: 115-137.
- 50. Turner RT et al. Skeletal Effects of Estrogen. Endocrine Reviews 1994; 15: 275-300.
Otras Lecturas Recomendadas – Terapia Hormonal Convencional y Alternativa
- 51. Russell T et al. Skeletal effects of estrogen: Update 1995. Endocrine reviews 1995; 4: 155-158.
- 52. Genant H.K. Estrogen in the prevention of osteoporosis in postmenopausal women. Am J Obstet Gynecol 1989; 161: 1842- 1846.
- 53. Grey AB et al. Continuous combined oestrogen/ progestin therapy is well tolerated and increases bone density at the hip and spine in post-menopausal osteoporosis. Clinical Endocrinology 1994; 40: 671-677.
- 54. Prince RL et al. Prevention of postmenopausal osteoporosis: A comparative study of exercise, calcium supplementation, and hormone replacement therapy. N Engl J Med 1991; 325: 1189-1195.
- 55. Prestwood KM et al. The short-term effects of conjugated estrogen on bone turnover in older women. J Clin Endocrinol Metab 1994; 79: 366-371.
- 56. Kanis J. A. Treatment of osteoporosis in Elderly women. Am J Med 1995; 98: 2A: 60-65s.
- 57. Black D.M. Why elderly women should be screened and treated to prevent osteoporosis. Am J Med 1995; 98: 2A: 67-75s.
- 58. Utian WH et al. Women’s Health, Osteoporosis, Progestin, Estrogen (HOPE) Study. Fertil Steril 2001; 75: 1065-1079.
- 59. Cranney A et al. The Osteoporosis methodology group and The Osteoporosis research advisory group. Meta- Analyses of Osteoporosis Therapies. Endocrine Reviews 2002; 23(4): 570-578.
- 60. Delmas P, Bjarnason N, Mitlack B, Ravoux AC, Shah AS, Huster WJ, Draper M and Christiansen C. Effects of raloxifene on bone mineral density, serum cholesterol concentrations, and uterine endometrium in postmenopausal women. N Engl J Med 1997; 337: 1641-1647.
Autores Bibliográficos – Terapia Hormonal Convencional y Alternativa
- 61. Cosman F, Lindsay R. Selective Estrogen Receptor Modulators in Treatment of the Postmenopausal Woman: Basic and Clinical aspects, edited by Rogerio Lobo, Williiams & Wilkins, 1999: 611-618.
- 62. Cosman F, Lindsay R. Selective Estrogen Receptor Modulators: Clinical spectrum. Endocrine Reviews 1999; 20(3): 418-439.
- 63. Sadovsky Y, Adler S. Editorial: Selective Modulation of Estrogen Receptor Action. J Clin Endocrinol Metab 1998; 83: 3-5.
- 64. Ettinger B, Black D, Mitlak BH et al Reduction of vertebral fracture risk in postmenopausal women with osteoporosis treated with raloxifene. JAMA 1999; 282(7): 637-645.
- 65. Lindsay R, McHart D, Kraszewski A. Prospective double-blind trial of synthetic steroid (Org OD 14) for preventing postmenopausal osteoporosis. BMJ 1980; 280: 1207-1209.
- 66. Geusens P, Dequeker J, Gielen J, Schot LPC. Non-linear increase in vertebral density induced by a synthetic steroid (org OD14) in women with established osteoporosis. Maturitas 1991; 13: 155-162.
- 67. Rymer J, Chapman MG, Fogelman I. Effect of tibolone on postmenopausal bone loss. Osteoporosis Int 1994; 4: 314-319.
- 68. Bjarnason NH, Bjarnason K, Haarbo J, Rosenquist C, Christiansen C. Tibolone: prevention of bone loss in late postmenopausal women. J Clin Endocrinol Metab 1996; 81: 2419-2422.
- 69. Berning B, Kuijk CV, Kuiper JW, Coelingh Bennink HJT, Kicovic PM, Fauser BCJM. Effects of two doses of tibolone on trabecular and cortical bone loss in early postmenopausal women: a two-year randomized, placebo- controlled study. Bone 1996; 19: 395-399.
- 70. Prelevic GM, Bartram C, Wood J, Okolo S, Ginsburg J. Comparative effects on bone mineral density of tibolone, transdermal estrogen and oral estrogen/progestogen therapy in postmenopausal women. Gynecol Endocrinol 1996; 10: 413-420.
Otras Autores Bibliográficos – Terapia Hormonal Convencional y Alternativa
- 71. Lippuner K, Haenggi W, Birkhauser MH, Casez J-P, Jaeger P. Prevention of postmenopausal bone loss using tibolone or conventional peroral or transdermal hormone replacement therapy with 17beta-oestradiol and dydrogesterone. J Bone Min Res 1997; 12: 806-812.
- 72. Studd J, Arnala I, Kicovic PM, Zamblera D, Kröger H, Holland N. A randomized study of tibolone on bone mineral density in osteoporotic postmenopausal women with previous fractures. Obstet Gynecol 1998; 92: 574-579.
- 73. Pavlov PW, Ginsburg J, Kicovic PM, van der Scaaf DB, Prelevic G, Coelingh Bennink HJT. Double-blind, placebo controlled study of the effects of tibolone on bone mineral density in postmenopausal osteoporotic women with and without previous fractures. Gynecol Endocrinol 1999; 13: 230-237.
- 74. Beardsworth SA, Kearney CE, Purdie DW. Prevention of postmenopausal bone loss at lumbar spine and upper femur with tibolone: a two-year randomised controlled trial. Br J Obstet Gynaecol 1999; 13: 230-237.
- 75. Rymer J, Robinson J, Fogelman I. Effects of 8 years of treatment with tibolone 2.5 mg daily on postmenopausal bone loss. Osteoporos Int 2001; 12: 478-483.
- 76. Gallagher JC, Baylink DJ, Freeman R, McClung M. Prevention of bone loss with tibolone in postmenopausal women: results of two randomized, double-blind, placebocontrolled, dose-finding studies. J Clin Endocrinol Metab 2001; 86: 4717-4726.
- 77. Milner M, Harrison RF, Gilligan E, Kelly A. Bone density changes during 2 years treatment with tibolone or conjugated estrogens and norgestrel, compared with untreated controls in postmenopausal women. Menopause 2000; 7: 327-333.
- 78. Roux C, Pelissier C, Fechtenbaum J, Loiseau- Peres S, Benhamou CL. Randomized, double-blind, 2-year comparison of tibolone with 17beta-estradiol and norethindrone acetate in preventing postmenopausal bone loss. Osteoporosis Int 2002; 13: 241-248.
- 79. Lufkin EG, Wahner HW, O´Fallon WM et al, Treatment of postmenopausal osteoporosis with transdermal estrogen. Ann Intern Med. 1992Jul1: 117-119.
Referencias Bibliográficas – Terapia Hormonal Convencional y Alternativa
- 80. Institute for Clinical Systems Improvement. Health Care Guideline: Hormone Replacement Therapy: Collaborative decision making and management. 2000.
- 81. The Cochrane Database of systematic Reviews, Hormonal replacement therapy for osteoporosis 2003.
- 82. Pickar JH, Thorneycroft I, Whitehead M. Effects of hormone replacement therapy on the endometrium and lipid parameters: a review of randomized clinical trials, 1985-1995. Am J Obstet Gynecol 1998; 178: 1087-1099.
Autor – Terapia Hormonal Convencional y Alternativa
*Gabriel Tovar. Ginecólogo endocrinólogo. Hospital San José. Bogotá. E-mail: mreyesr@latin.net.co.