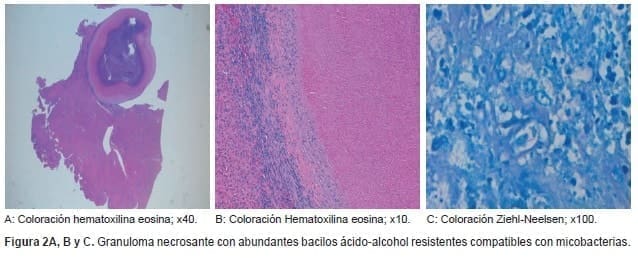
Se practicó una resección no anatómica del segmento IVb. Tuvo evolución postoperatoria favorable, y se le dio el alta a las 72 horas. El análisis anatomo-patológico de la pieza fue informado como “granuloma necrotizante con abundantes bacilos ácido-alcohol resistentes compatibles con micobacterias” (figura 2).
El seguimiento estuvo a cargo del Servicio de Cirugía General en conjunto con el Servicio de Enfermedades Infecciosas, pautándose tratamiento con terapia antituberculosa (isoniacida, rifampicina, pirazinamida y etambutol) por el término de nueve meses. Durante el tiempo de seguimiento la paciente no fue bacilífera ni presentó síntoma alguno de enfermedad, y debido a ello no se pudo demostrar otra fuente infecciosa.
Discusión
La tuberculosis hepática es considerada como una manifestación rara de la tuberculosis abdominal que constituye el 1% de todos los casos de tuberculosis, usualmente asociada a infección pulmonar o del aparato digestivo. Existen tres formas de presentación: afectación hepática difusa asociada a enfermedad pulmonar (80% de los casos), afectación hepática difusa sin compromiso pulmonar, y finalmente afectación local como absceso o tuberculoma solitario. Esta última forma de presentación es muy poco frecuente, incluso en áreas endémicas1-3.
El primero en describir el compromiso macronodular de la tuberculosis en el hígado fue Bristowe4 en 1858, al encontrar lesiones cavitadas en 12 de 167 necropsias con lesiones tuberculosas en el intestino.
En un estudio realizado en Sudáfrica entre 1955 y 1981, con un total de 296 casos de tuberculosis hepática, solo 1,3% presentó esta manifestación clínica5. Suele presentarse con síntomas muy inespecíficos como fiebre o febrícula, pérdida de peso, dolor abdominal en epigastrio y en hipocondrio derecho, hepatomegalia (esporádicamente), elevación de la fosfatasa alcalina (determinada en pruebas de laboratorio), o simplemente puede presentarse como hallazgo incidental en un estudio anátomo-patológico del hígado6,7, como sucedió en este caso.
El diagnóstico de tuberculoma hepático no es sencillo. Suele ser intra- o postquirúrgico mediante análisis de la muestra tomada a través de laparotomía o laparoscopia en el estudio de una masa hepática. El hallazgo del bacilo de Koch en el material obtenido por biopsia con aguja fina o quirúrgica, es específico pero raramente reportado1.
Los tuberculomas son nódulos con diámetro superior a los 2 mm, aunque puede alcanzar varios centímetros8. Las pruebas de imagen para el estudio de tuberculosis hepática son inespecíficas y usualmente se sospechan como lesiones primarias o secundarias4,7, como en el caso que se expone. Un estudio complementario que tal vez pudiera haber contribuido en el diagnóstico de este caso es la tomografía por emisión de positrones (PET-TAC) debido al antecedente de tumor neuroendocrino. No se evidenció en ningún momento tuberculosis extrahepática debido a que las pruebas de imagen sugerían que se trataba de una patología secundaria a un tumor neuroendocrino primario. Una vez confirmado el diagnóstico el pilar más importante del tratamiento de esta patología es la terapia antituberculosa, ocasionalmente complementada con tratamiento quirúrgico9. Con la terapia específica el pronóstico es favorable y las lesiones se resuelven en la mayoría de los casos entre 6 y 18 meses8.
Conclusión
El tuberculoma hepático solitario es la forma más infrecuente de tuberculosis abdominal. En ausencia de síntomas sistémicos es difícil sospecharla y más aún diagnosticarla, dado que las pruebas de imágenes convencionales carecen de especificidad para hacer un diagnóstico diferencial. Lo habitual es que dicha patología simule una tumoración hepática primaria o secundaria, se establezca el tratamiento quirúrgico y se llegue al diagnóstico de manera diferida. En estos casos el manejo conjunto con el Servicio de Enfermedades Infecciosas es fundamental para completar la terapia antituberculosa.
Referencias
1. Ardiles V, Rossi G, Acuña J, Romero R, Mullen E, López M, Santibañes E. Tuberculoma hepático: presentación de casos y revisión bibliográfica. Acta Gastroentereol Latinoam. 2004;34:21-6.
2. Tapias-Vargas LF, Santamaria CM, Tapias-Vargas L, Tapias L. Perforación de íleon terminal y ciego causada por tuberculosis intestinal en un paciente positivo para VIH. Rev Colomb Cir. 2010;25:332-40.
3. Kharrasse G, Soufi M, Berekhli H, Intissar H, Bouziane M, Ismailli Z. Primary tuberculoma of the liver: A case report and literature review. Pan African Med J. 2014;19:321. doi: 10.11604/pamj.2014.19.321.5107.
4. Bristowe T. On the connection between abscess of the liver and gastrointestinal ulceration. Trans Path Soc. 1958;9:241.
5. Zipper R, Rau J, Ricketts R, Bevans L. Tuberculous pseudotumors of the liver. Am J Med. 1976;61:946-51.
6. Kawamori Y, Matsui O, Kitaagawa K, Kadoya M, Takashima T, Yamahana T. Macronodular tuberculoma of the liver:: CT and MR findings. Am J Roentgenol. 1992;158:311-3.
7. Culafic D, Boric I, Vojinovic V, Zdrnja M. Hepatic Tuberculomas. A case report. Rom J Gastroenterol. 2005;14:71-4.
8. Cecchini E, Nishimura M, Andreolli M. Tubeculosis hepática. Quirón, 2000;31:10-5.
9. Hsieh TC, Wu YC, Hsu CN, Yang CF, Chiang IP, Hsieh CY, et al. Hepatic macronodular tuberculoma mimics liver metastasis in a patient with locoregional advanced tongue cancer. J Clin Oncol. 2011;29:641-3.
