L. A. ARANGO, MD, SCC; A. ANGEL, MD, SCC.
Palabras clave: Ulcera duodenal, Hemorragia digestiva alta, Vagotomía, Antrectomía, Billroth Il, Cirugía laparoscópica.
En el desarrollo de la cirugía laparoscópica se van creando una serie de habilidades, que le permiten al cirujano introducirse en el campo de la laparoscopia avanzada; es así como nuestro grupo, luego de haber montado el programa de cirugía de vesícula biliar, ha creado otro específico de cirugía gastrointestinal laparoscópica. Presentamos la primera antrectomía – vagotomía y Billroth Il por laparoscopia.
El procedimiento aqui expuesto, cuando se efectuó en julio de 1996, era el primero que se realizaba en nuestro país. Sabemos que otros grupos están trabajando en las mismas disciplinas, y las posibilidades quirúrgicas que se abren son amplias; la recuperación es más rápida, las complicaciones son diferentes a las del procedimiento tradicional y la hospitalización es más corta. Nuestra paciente evolucionó satisfactoriamente; inició deambulación temprana, toleró más rápido la vía oral y acusó menor dolor postoperatorio que el de otros enfermos sometidos a procedimientos similares. La paciente al cuarto día postoperatorio presentó a través de un dren dejado en el flanco derecho, drenaje de material biliar escaso, para lo cual fue llevada nuevamente a laparoscopia y revisada con lavado de la cavidad y drenaje. La fístula cerró con octreótido y nutrición enteral en 5 días; la paciente fue dada de alta sin otras complicaciones.
Introducción
La primera gastrectomía que se realizó en el mundo la hizo el 29 de enero de 1881 Christian Albert Theodor Billroth, en Viena. El procedimiento fue efectuado en una mujer de 43 años con cáncer del estómago y la evolución fue exitosa con una sobrevida de 4 meses; murió luego como consecuencia de metástasis (1 ). Mucho se ha desarrollado el procedimiento, y las tasas de complicaciones derivadas de él son cada vez menores.
En la actualidad se han desarrollado aparatos de sutura mecánica que hacen el procedimiento más rápido, aunque el porcentaje de complicaciones como fístulas, no ha disminuido. Desde el año de 1987 se inició para la cirugía la era de la laparoscopia, antes muy poco tenida en cuenta. El éxito de la colecistectomía laparoscópica, sus excelentes resultados (2), llevaron a que se implementaran otros procedimientos que en la actualidad hacen parte del armamentario del cirujano y crean la necesidad de adaptar para cada uno habilidades técnicas nuevas, obligando dentro de los programas de residencia a implementar rotaciones especiales que se dedican al área en mención.
La primera gastrectomía realizada por laparoscopia y con reconstrucción tipo Billroth Il, la realizó Peter Goh, en Singapur, el 10 de febrero de 1992 en una paciente de 76 años, con una úlcera gástrica complicada en repetidas ocasiones por sangrado digestivo. La duración de la cirugía fue de 4 horas, logró caminar el primer día y tomó líquidos al tercero y sólidos al cuarto día cuando fue dada de alta, habiendo presentado una magnífica evolución (3).
En el Congreso Colombiano de Cirugía de agosto de 1996, el doctor Ferreira de Brasil, presentó varios casos realizados por él y su equipo con una evolución clínica muy similar a la descrita por el grupo de Singapur. En este mismo Congreso, nuestro grupo de cirugía de la Facultad de Ciencias para la Salud de la Universidad de Caldas en Manizales, presentó la experiencia en laparoscopia avanzada, y se mostraron casos de corrección laparoscópica del reflujo gastroesofágico patológico; así mismo, se divulgaron nuestras vagotomías y piloroplastias laparoscópicas y el procedimiento de vagotomía y antrectomía con reconstrucción tipo BIl Este es el primer acceso informado a la fecha (julio de 1996) en nuestro país.
Indicaciones Actuales
Las indicaciones son cada vez menores, ya que el tratamiento de la enfermedad ácido péptica en la actualidad, se está haciendo casi exclusivamente con drogas antisecretoras tipo bloqueadores H2, o con inhibidores de la bomba de protones. Estas drogas, han cambiado el perfil del paciente ulceroso y sólo se están interviniendo las complicaciones, que realmente no han cambiado (4).
El descubrimiento de que la enfermedad ulcerosa péptica se debe casi exclusivamente al Helicobacter pylori, le ha dado a este tipo de patología un carácter infeccioso, y con tratamientos instaurados con base en regímenes triconjugados, se ha logrado controlar la enfermedad (5).
Sigue siendo valedero el concepto de que el ácido hace parte fundamental de la etiopatogenia de la enfermedad ulcerosa y éste, junto con el Helicobacter, son los dos principales factores agresores, encontrándose incluso que la bacteria produce una gastritis que estimula la producción de gastrina y por ende la liberación de ácido (5). Bajo el concepto anterior se indica el tratamiento quirúrgico de la enfermedad ulcerosa péptica cuando las medidas convencionales de tratamiento médico no han logrado su efecto (6).
En países como el nuestro la recurrencia de la enfermedad es elevada, y los problemas sociales hacen que la toma de fármacos sea difícil. Por tal motivo, en muchos de nuestros pacientes la indicación quirúrgica es más de tipo social.
Presentación del Caso
Mujer de 36 años de edad, casada, madre de 3 hijos y que vive en una vereda de Manizales, cuyo último tramo del camino que conduce a la casa de la enferma se recorre a lomo de mula durante 2 horas. En los 2 últimos años había presentado varios episodios de sangrado digestivo alto y se le habían realizado cuatro endoscopias, en las cuales se dignosticó úlcera duodenal con compromiso del pílon,), por deformidad de éste. Había sido tratada en forma juiciosa con diferentes regímenes, incluyendo drogas para el Helicobacter pylori. Dentro de su cuadro ulceroso había realizado varios sangrados digestivos y la manifestación última del cuadro fue con sangrado y caída de la hemoglobina a 6 g/dL.
Por todo lo anterior se decidió practicar un tratamiento radical de su enfermedad ulcerosa duodenal, y se le realizó la cirugía de menor número de recidivas: vagotomía y antrectomía con una reconstrucción Billroth 11.
La paciente se colocó en posición de litotomía y el cirujano se situó entre las piernas de la enferma (Figura 1).

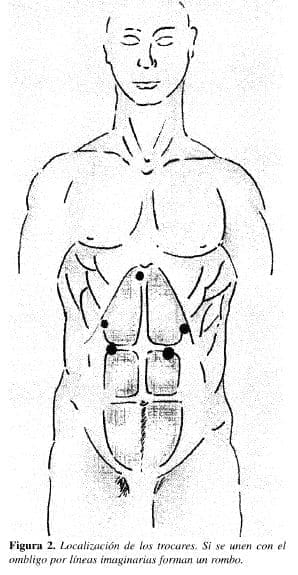
1. Colocación de trocares. Se ponen en forma romboidal, como lo muestra la figura 2. La colocación es un poco más baja que la utilizada para la vagotomía y piloroplastia y para la cirugía antirreflujo. Pensamos que los trocares se pueden variar de individuo a individuo de acuerdo con su tamaño. En este procedimiento se debe utilizar un aditamento especial, que es el dilatador del trayecto del trocar, y este instrumento de 30 mm en nuestro caso, se introdujo por la puerta del flanco izquierdo. Por este trocar entran las llamadas Endo GIA que son de 30 mm para duodeno y de 60 mm para estómago. Las medidas anteriores corresponden a los disparos.
2. Reconocimiento de la cavidad. En este paso se evalúa el sitio de la úlcera, las adherencias que puedan existir, y si podrá o no haber algún problema para realizar la técnica.
3. Se hace una medición del antro y se realiza el cálculo por medio de reparos anatómicos (más o menos 7 cm arriba del píloro midiéndolos por la curva menor, y luego desde este punto se traza una línea vertical hacia la curva mayor). Estos puntos se marcan con cauterio.
Doctores: Lázaro Antonio Arango Molano, Cirujano General; Alberto Angel Pinzón, Cirujano General, Facultad de ciencias para la Salud, Universidad de Caldas, Manizales, Colombia.
4. Desvascularización de la curva mayor gástrica en el antro. Este paso se realiza un poco alejados de la serosa gástrica, dejando libre la arcada gastroepiploica, ya que si se adosaran mucho a ella, podían producirse sangrados riesgosos (Figura 3).
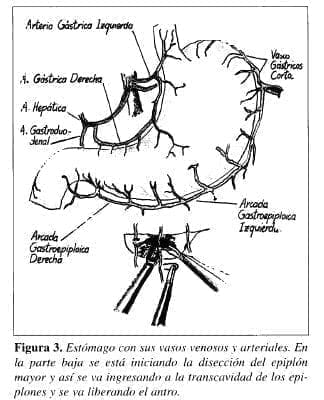
Este paso se realiza con cauterio y clips. En la actualidad pueden utilizarse con tranquilidad con los cauterizadores bipolares o tripolares. Se efectúa de izquierda a derecha.
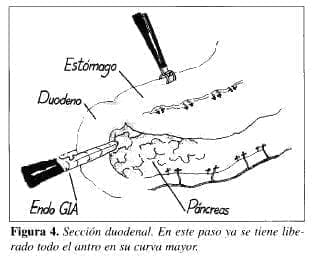
5. Corte duodenal (Figura 4). Luego de tener disecada la curva mayor del antro, se llega al píloro y se secciona allí la arteria gastroepiploica derecha en su nacimiento de la arteria gastroduodenal. En este punto se pasa por detrás del píloro el instrumento que llamamos retractor del esófago para la cirugía de reflujo y que hace las veces de “dedo”, pasando por detrás de la trascavidad y se llega al borde superior del píloro. En este punto se localiza la arteria pilórica y se secciona entre clips; luego por el trocar por el que se introduce la endoguía, se pasa la grapadora cargada con un disparo de 30 mm. Se toma el duodeno 2 cm distal al píloro y se realiza el corte entre el grapado proximal y distal.
6. Disección del epiplón menor. Es uno de los pasos más fáciles y se realiza con corte. En este paso hay pocos vasos sanguíneos y la hemostasia se hace entre clips.
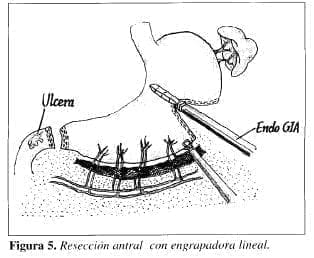
7. Sección del antro (Figura 5). Se realiza por medio de la grapadora lineal de 60 mm, que también entra por el trocar especial. Esta grapadora se carga con un disparo de 60 mm, y para cubrir toda el área, se necesitan dos cargas.
8. Manejo del antro. Seccionado el antro, éste se coloca por encima del hígado para que no se pierda, y al final de la cirugía se saca por el trocar de 30 mm. En nuestra paciente, el antro salió fácilmente por esta vía; otros grupos han requerido ampliar la incisión unos centímetros más.
9. Anastomosis gastroyeyunal (Figura 6). Es uno de los puntos más críticos y se inicia con la búsqueda del yeyuno. Para esta maniobra el paciente se pone en Trendelemburg, el colon se lleva hacia arriba y se busca el ángulo de Treitz; desde éste se miden más o menos 30 cm distales y se lleva el asa de yeyuno hacia el muñón gástrico.
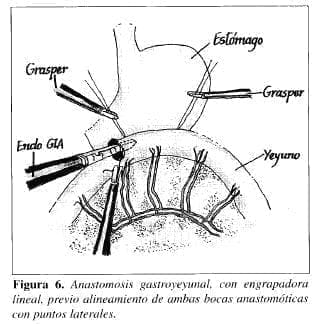
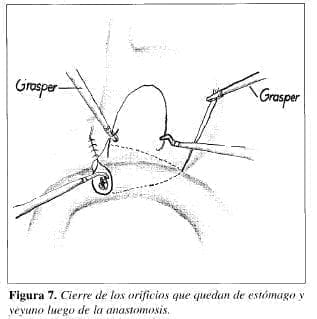
En nuestro caso, manejamos nudos de anudado externo corredizos, poniendo dos reparos a cada lado para realizar una longitud de anastomosis de más o menos 6 cm. Alineados el estómago y el yeyuno por los reparos laterales, se abre un orificio en la vertiente gástrica y otro en la yeyunal. Por ambos orificios se introdujo la grapadora lineal con disparo de 60 mm. Al realizar el disparo se grapa y se corta; por lo tanto, queda hecha la anastomosis gastroyeyunalla cual se cierra con puntos de anudado externo, separados, perforan tes totales (Figura 7). Para todos los puntos se utilizó prolene 2-0 con aguja CT2.
 Estómago y Yeyuno luego de la Anastomosis
Estómago y Yeyuno luego de la Anastomosis
La impermeabilidad de la anastomosis fue puesta a prueba con azul de metileno.
10. Drenaje. Este es un punto controvertido. Por ser este nuestro primer caso se dejó un dren de látex.
El tiempo quirúrgico fue de 5 horas exactas (300 minutos). La mayor dificultad surgió del sangrado del muñón duodenal, el cual se cohibió con clips y cauterio. Sobre esta dificultad se pensó, ya en forma retrospectiva, que se hubiesen podido poner puntos de transficción. El resto del procedimiento fue fácilmente ejecutado.
La paciente evolucionó satisfactoriamente hasta el cuarto día postoperatorio, cuando empezó a presentar taquicardia y drenaje de un material bilioso escaso por el dren dejado, así como un moderado dolor abdominal. En este momento se decidió llevar a laparoscopia y se comprobó que había contaminación peritoneal con bilis y formación de membranas; además se observó que el espacio que se había dejado para el dren era muy pequeño, por lo que el drenaje no era adecuado. Se procedió entonces a lavar y drenar de nuevo. La paciente evolucionó satisfactoriamente, agregándole a la terapéutica octreótido y nutrición hiperproteica por vía oral, con lo cual se obtuvo buena respuesta.
Al momento, la paciente lleva 14 meses de intervenida y se ha controlado 4 veces. Tenemos en cada control una endoscopia, y se ha encontrado la boca anastomótica amplia y funcionante.
Los síntomas y los episodios de sangrado digestivo desaparecieron. La paciente se reintegró a su vida laboral en el campo, rápida y normalmente.
Discusión
La vagotomía – antrectomía y Billroth 11, es una alternativa quirúrgica para aquellos pacientes que no han mejorado con los tratamientos médicos, incluyendo las terapias para erradicar el Helicobacter pylori.
La evolución de los enfermos en la forma abierta, es comparable a la de los enfermos por vía laparoscópica, pero la última vía tiene las ventajas de ser menos invasora y de generar menos respuesta metabólica, y así mismo -como en este caso- de ocasionar menor incapacidad.
La presencia de complicaciones como la fuga del muñon duodenal, puede ser evaluada por laparoscopia nuevamente y si es factible, se puede tratar por esta misma vía.
El gran problema que se genera son los costos que son elevados y que no están fácilmente al alcance de las instituciones oficiales de nuestro país. Antes de realizar el procedimiento en humanos, fue necesario realizarlo en porcinos en repetidas sesiones hasta familiarizarse con la técnica.
Por lo anterior, es recomendación general que en este tipo de retos técnicos debe mediar el adecuado adiestramiento mediante la práctica de la laparoscopia avanzada antecedida de intervenciones experimentales.
Agradecimientos
A J & J por facilitarnos los instrumentos necesarios para realizar este procedimiento; así mismo, por permitirnos realizar la parte experimental en los quirófanos de la facultad de Veterinaria de la Universidad de La Salle en Bogotá. A los residentes Raúl Iván Molina y Carlos Alberto Dussán, ayudantes durante el procedimiento. A la doctora Amalia del Toro y al doctor Guillermo González, anestesiólogos del caso clínico.
Abstract
We report the jirst antrectomy, vagotomy and Bil/roth 11 anastomosis performed by the laparoscopic approach. This procedure was done by our groups for the first time in our country in July of 1996. We are aware that other groups are working actively in thefield of laparoscopic surgery, which opens a variety of new perspectives in the practice of surgel}’: the patients recovery is significantly more rapid, complications are differentfrom those associated with conventional surge!}’, and JlOspitals stay is much shorter. Our patient had an initially satisfáctory postoperative course, with early ambulation, prompt acceptance of diet, and less discomfort as compared with patients undergoing the same cooperation by conventional lapa rotomy. On the fourth postoperative day ourfemale patient develop biliary secretion around a right flank drain; she was taken back to the operating room for laparoscopic inspection, lavage of the peritoneal cavity, and drainage. The fistula closed in .five days under octreotide administration and enteral nutrition, and she was discharged without further complications.
Referencias
1. Goh PMY, Alexander D: Laparoscopic Billroth II Gastrectomy. In: Szabó Z, Morris D, eds., Surgical Technology – Intemational IIJ, San Francisco C.A, Universal Medical Press Inc, 1994: 229-35
2. Carvajal C: Cirugía laparoscópica en colecistitis aguda. En: Carvajal C. Hepp J, eds., Colecistectomía Laparoscópica, Chile, Arancibia Hnos y Cía, 1993: 85-7
3. Goh PMY, Kum CK: Laparoscopic BiIlroth II Gastrectomy: A review. Surg Oncol 1993; 2: Supplement 1, 13-8
4. Katkhouda N, Milis S: Laparoscopic treatment oí peptic ulcer disease and its complications. In: Szabó Z. Morris D, eds., Surgical Technology – International IIJ, San Francisco C.A. Universal Medical Press Inc, 1994: 215-9
5. Dixon M: Helicobacter pylori and acid peptic disease. In: ATR Axon, Helicobacter pylori: Its role in gastrointestinal disease. London, Astra, 1994: 18-34
6. Katkhouda N: Laparoscopic treatment oí peptic ulcer disease. Isn: Cushieri A, ed .. Seminars in Laparoscopic Surgery ñ Laparoscopic management oí peptic ulcer disease. Saunders Company, Filadelphia, 1994.
Correspondencia:
Dr. Lázaro A rango, Carrera 23 No. 62-05, teléfono 858825, Manizales, Colombia.
Doctores: Lázaro Antonio Arango Molano, Cirujano General; Alberto Angel Pinzón, Cirujano General, Facultad de ciencias para la Salud, Universidad de Caldas, Manizales, Colombia.

