Mauricio Rojas, Luis F. García
Grupo de Inmunología Celular e Inmunogenética, C
entro de Investigaciones Médicas. Facultad de Medicina,
Universidad de Antioquia. Medellín, Colombia.
¿Qué es la apoptosis?
Las células han desarrollado diferentes mecanismos que les permiten escapar de las alteraciones que les son adversas encauzándose incluso hacia su propia muerte (63). Esta última posibilidad ha recibido la denominación de apoptosis e involucra varios estadios que le confieren un patrón contrastable morfológica y bioquímicamente con la necrosis, la forma de muerte mediada por daño físico.
La apoptosis es un proceso extremadamente regulado y complejo, involucra distintos niveles de modulación de factores de crecimiento, citoquinas y hormonas y requiere la actividad de la propia célula.
Así, ésta puede ser bloqueada por agentes que inhiben la síntesis de macromoléculas (como ciclohexamida o actinomicina D), o puede involucrar vías independientes de la síntesis proteica, induciéndola mediante moléculas preexistentes como las proteasas agrupadas en las familias de las Caspasas y las Calpainas.
Aunque las proteasas juegan un papel crítico en la modulación de la apoptosis, existen otros mediadores del daño celular como los reactivos intermediarios del oxígeno y del nitrógeno (ROIs y RNIs) y metales alcalinos (como el calcio), todos ellos relacionados con el daño mitocondrial, que en la actualidad se considera un punto de convergencia primordial para la iniciación de la muerte celular.
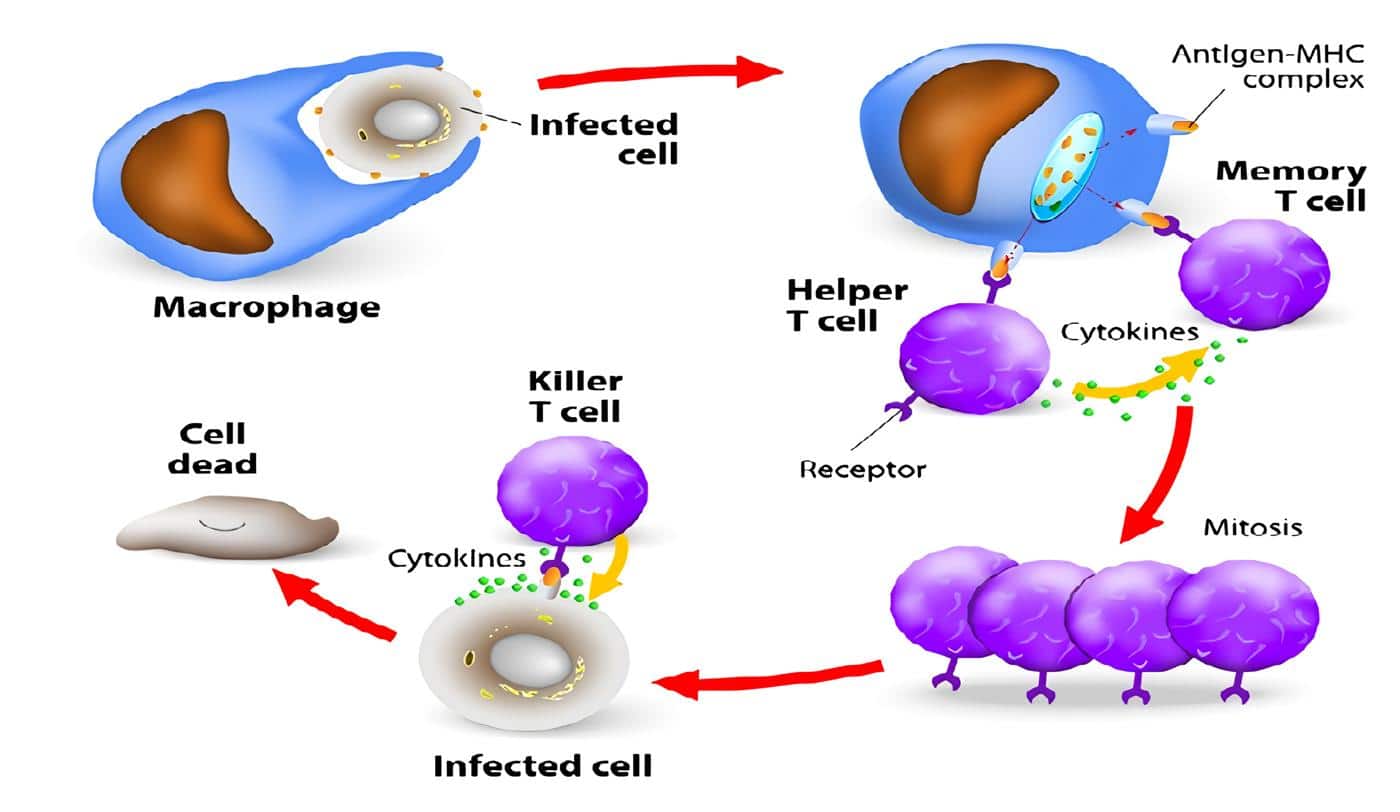
Tanto las alteraciones mitocondriales como la activación de los receptores membrana pertenecientes a la familia del factor de necrosis tumoral (TNF), como el Fas/CD95, TNFR1 y el receptor de muerte DR, activan señales mediadas por el DISC (“death-inducing signaling complex”) (30) que terminarán en la activación citosólica de los zimógenos de algunas de las “Caspasas tempranas” (cisteína proteasas con homología con la enzima convertidora de la IL-1, ICE) como la pro-caspasa 8.
Caspasas tempranas
Las Caspasas tempranas llevarán a la expulsión del Citocromo C desde la mitocondria hacia el citoplasma, donde se unirá a un complejo aún sin caracterizar completamente de “factores inductores de la apoptosis” y dATP permitiendo la activación de las “caspasas efectoras” (Caspasas 9, 3 y 7) de la degradación de substratos endógenos conocidos como los “substratos de la muerte”, como poli (ADP-ribosa) polimerasa (PARP) (2), lamina (16, 39, 60, 61), y de la translocasa de aminofosfolípidos dependiente de ATP encargada de la restauración de la membrana celular.
Consecuente se da el “detrimento” de la permeabilidad selectiva de la membrana citoplásmica y la exposición anómala de los residuos de fosfatidilserina.
La degradación proteolítica del citoesqueleto se asocia con la disminución del espacio intracelular, y la desintegración de las organelas.
El retículo endoplásmico se transforma en vesículas que se fusionan con la membrana citoplásmica acelerando la exocitosis y la pérdida de volumen celular.
La célula se escinde en corpúsculos que varían en tamaño y que, por la asimetría de la membrana citoplásmica, debida a la exposición de residuos de fosfatidilserina, pueden ser reconocidos por células fagocíticas circundantes, permitiendo su remoción del medio y evitando la reacción inflamatoria.
Previo a la formación de los cuerpos apoptóticos puede ocu-rrir la condensación de la cromatina y la coalascencia del núcleo en varias masas que anticipan la fragmentación celular (50).
Durante la apoptosis hay activación de enzimas como fosfolipasas, proteasas, RNAasas y DNAasas que degradan membranas, las proteínas, el RNA y el DNA, respectivamente acelerando la disgregación celular.
Apoptosis en infecciones intracelulares, influencia del gen Nramp1
Los parásitos intracelulares tienen la capacidad de replicarse dentro de los macrófagos, sin embargo estas células son las principales responsables de la inhibición de su crecimiento mediante la producción de compuestos tóxicos como los reactivos derivados del nitrógenos, del oxígeno (RNIs y ROIs), mediante cambios en el pH del fagolisosoma, la producción de enzimas fagolisosomales, quelación del hierro, etcétera.
Asimismo, las interacciones entre estos parásitos y los macrófagos son cruciales para la definición de la infección y están condicionadas por los genes del hospedero que controlan las inmunidades innata y adquirida, y por los genes de la micobacteria responsables de su virulencia.
En el modelo murino, en las fases tempranas de la infección, la resistencia a diferentes especies de micobacteria y otros parásitos intracelulares (M. bovis BCG, Leishmania donovani y Salmonella tiphymurium) está bajo el control de gen Nramp1 (“natural resistance associated macrophage protein 1”), anteriormente gen Bcg, Lsh o Ity (12, 15, 58).
Este gen, que es expresado en macrófagos, ejerce varios efectos pleiotrópicos (7, 19-22, 57) tales como la producción de algunas citoquinas, la explosión respiratoria, la captación de l-arginina, y la producción del óxido nítrico en respuesta a activadores del macrófago como el IFN (7).
Además de influir la capacidad de los macrófagos de controlar el crecimiento intracelular de diferentes parásitos y algunas especies no virulentas de Mycobacterium, nuestros primeros hallazgos han indicado que, in vitro, células congénicas para el gen Nramp1 difieren en su capacidad de controlar el crecimiento intracelular de la cepa virulenta M. tuberculosis H37Rv, lo cual correlaciona con la producción de óxido nítrico (5).
Infección con diferentes especies de Mycobacterium
De otro lado, durante los últimos años un creciente cuerpo de evidencias indica que la infección con diferentes especies de Mycobacterium puede llevar a los macrófagos a sufrir apoptosis (10, 18, 23-25, 27, 28, 31, 32, 35, 38, 42, 45, 48, 49, 52, 54, 55).
Notablemente, muchos de los mecanismos implicados en el control del crecimiento intracelular de la micobacteria han estado involucrados en la inducción de apoptosis, sugiriendo que la apoptosis podría ser un componente esencial de la interacción entre la micobacteria y el macrófago.
Basados en estas premisas, en el curso de los últimos años hemos estudiado el fenómeno de la apoptosis inducida por M. tuberculosis en el macrófago, su relación con mecanismos anti-micobacterianos, la influencia del gen Nramp1 y de factores activadores y desactivadores del macrófago.
Para este propósito hemos utilizado macrófagos resistentes y susceptibles, congénicos y “knock-out” para el gen Nramp1, y hemos evaluado la influencia de este gen en la modulación de la apoptosis en respuesta a la infección con M. tuberculosis H37Rv o el derivado proteico purificado (PPD). Nuestros hallazgos indican que los macrófagos resistentes son más propensos que los susceptibles a sufrir apoptosis en respuesta a la infección con M. tuberculosis H37Rv vivas o el PPD (56), demostrando que la apoptosis está bajo una fuerte influencia del gen Nramp1 (55).
Adicionalmente, la inducción de la apoptosis está asociada con la virulencia micobacteriana ya que M. tuberculosis H37Ra y otras especies no virulentas de micobacteria fueron incapaces de inducir altos niveles de óxido nítrico y muerte celular.
Inducción de apoptosis
En nuestro sistema, la inducción de apoptosis parecía correlacionar inequivocamente (54, 56) con la producción de óxido nítrico, pero independiente de otros ROIs (54), ya que la aminoguanidina, inhibitorio competitivo de la óxido nítrico sntasa, inhibía tanto la producción de esta molécula efectora como la apoptosis.
Sin embargo, la micobacteria inactivada por calor o con formaldehído inhibía la apoptosis aún induciendo la producción de óxido nítrico, sugiriendo que vías independientes al óxido nítrico estarían modulando la inducción de la muerte, y que los componentes estructurales de la micobacteria podrían estar jugando un papel diferente al de la micobacteria viva o sus productos metabólicos como el PPD.
Tratando de esclarecer este punto hemos evaluado los efectos del lipoarabinomanan manosilado (ManLAM), un componente estructural de la pared micobacteriana considerado como uno de los principales factores de virulencia micobacteriana, sobre la apoptosis inducida por M. tuberculosis o PPD.
El ManLAM previno la apoptosis inducida por PPD o M. tuberculosis, aunque potenció la producción de óxido nítrico (56), sugiriendo que los derivados metabólicos de M. tuberculosis y los componentes estructurales efectivamente tienen diferentes papeles en la inducción de apoptosis y que adicionalmente al óxido nítrico otras moléculas están involucradas en la modulación de la apoptosis.
TNF e IL-10
El TNF y la IL-10 tienen efectos opuestos en muchas funciones de los macrófagos durante las infecciones micobacterianas. El TNF ha sido asociado con las funciones tuberculostáticas del macrófago (9, 26). Mediante el bloqueo in vitro e in vivo del TNF o mediante el uso de ratones de ratones “knock-out” para el TNFR1, se ha determinado que la ausencia de las señales mediadas por esta citoquina favorece el crecimiento de la micobacteria, se inhibe la producción de óxido nítrico y la formación del granuloma en ratones infectados con M. bovis BCG o M. tuberculosis, demostrando que el TNF es esencial para la protección contra la micobacteria (33, 34, 37).
Por el contrario, la IL-10 producida por las células T o por los mismos macrófagos, tiene efectos opuestos sobre las actividades de medias por el TNF (3). La IL-10 inhibe la liberación de citoquinas del macrófago (13), la presentación de antígeno, manteniendo las moléculas del complejo mayor de histocompatibilidad clase II dentro de vesículas intracelulares (36).
Durante las infecciones micobacterianas, la IL-10 inhibe al macrófago (43) aumentando el cre-cimiento intracelular y previniendo la producción de óxido nítrico (29). El bloqueo de la IL-10 incrementa la producción del TNF y la IL-1 (47) y la producción de TNF en macrófagos activados con IFN (51).
Con respecto a la apoptosis:
En diferentes modelos experimentales también se ha mostrado que el TNF y la IL-10 también tienen efectos opuestos (11). Como se mencionó anteriormente las señales transducidas a través del TNFR1 pueden inducir la activación de la cascada de las caspasas (44, 53). El TNF también incrementa la síntesis de óxido nítrico, ampliamente asociado con el daño en el DNA en diferentes tipos de células (1, 41, 46, 62). Finalmente, el TNF induce la hidrólisis de la esfingomielina llevando a la producción de ceramidas, que también tienen reconocidos efectos en la modulación de la apoptosis (59).
De otro lado, la mayor parte de los efectos antiapoptóticos de la IL-10 se asocian con el incremento en la expresión del Bcl-2. En humanos, la IL-10 previene la apoptosis asociada con la activación de los linfocitos T (17) y la apoptosis espontánea de las células B en los centros germinales (40) y la de monocitos y macrófagos mediante la inducción de la proteína Bcl-2, previniendo la activación de estas células en respuesta a diferentes estímulos o durante la infección intracelular (4, 8, 11, 14, 29, 36, 43, 64). Se ha descrito que la IL-10 regula negativamente la apoptosis en macrófagos humanos alveolares infectados con M. tuberculosis induciendo la liberación del TNFR2 y llevando a la formación de complejos inactivos TNF-TNFR2 (6).
El TNF y la IL-10
Todas estas observaciones en conjunto nos han sugerido que probablemente el balance entre el TNF y la IL-10 debe influenciar tanto la función accesoria como la efectora del macrófago así como la modulación de la apoptosis. Para tratar de establecer el la influencia del gene Nramp1 en la modulación de este balance y su asociación con la modulación de la apoptosis, hemos utilizando líneas de macrófagos resistentes y susceptibles congénicos para el Nramp1 y macrófagos residentes peritoneales derivados ratones “knock-out” para este gen.
La infección con M. tuberculosis y el tratamiento con PPD incrementaron el número de las células resistentes y las Nramp1+/+ productoras de TNF y de células susceptibles y Nramp1 -/- produciendo IL-10. El ManLAM significativamente aumento el número de células resistentes produciendo IL-10.
El tratamiento con anti-TNF incrementó las células produciendo IL-10, inhibiendo la apoptosis, disminuyendo la producción de óxido nítrico, el p53, la activación de la Caspasa 1 y previniendo la regulación negativa del Bcl-2 inducida por M. tuberculosis. De otro lado, el tratamiento con anti-IL-10 aumentó, las células produciendo TNF, la activación de la Caspasa 1, el p53 y la apoptosis, aunque el incremento en la producción de óxido nítrico no fue significativo.
El tratamiento de células no infectadas con mrTNF indujo apoptosis en ambas células, y ésto fue revertido por mrIL-10 en una forma dependiente de la dosis, con la concomitante inhibición de la producción del óxido nítrico y de la activación de Caspasa 1.
Tratamiento de macrófagos infectados con AMG y el inhibitorio de la Caspasa
El tratamiento de macrófagos infectados con AMG y el inhibitorio de la Caspasa 1 (Tyr-Val-Ala-Asp-aciloximetilcetona) independientemente retardó la apoptosis, pero el bloqueo simultáneo de ambas vías efectoras previno la apoptosis completamente, sugiriendo un posible sinergismo entre las actividades de las caspasas y el óxido nítrico durante la apoptosis del macrófago inducida por la micobacteria.
Estos resultados sugieren que el balance entre TNF e IL-10 está bajo el control del Nramp1 y es un determinante en la inducción de apoptosis en estos macrófagos.
Nuestros hallazgos claramente indican que la inducción de apoptosis en macrófagos infectados con M. tuberculosis es un fenómeno complejo finamente regulado por tanto factores del hospedero como del microbio.
Basados en nuestras observaciones, algunas sin publicar, y en descripciones hechas en la literatura hemos postulado que la apoptosis es una respuesta adaptativa que lleva a la eliminación del nicho favorable para la replicación micobacteriana. Esta apoptosis está siendo modulada por el balance entre el TNF y la IL-10 bajo la influencia del gen Nramp1.
La producción del TNF se asocia con la producción de óxido nítrico y la activación de la cascada de las caspasas, que actuarán como las moléculas efectoras de la muerte en las células infectadas. Como respuesta adaptativa, la apoptosis tendría ventajas adicionales, pues las células apoptóticas pueden ser específicamente removidas por otras células fagocíticas evitando la inducción de una reacción inflamatoria.
Mientras en el caso de la necrosis, las células susceptibles liberarían su contenido al medio extracelular, aumentando el daño tisular, la inflamación y permitiendo que las micobacterias infecten a otros macrófagos.
Pese a que varias evidencias experimentales podrían reforzar este postulado, aún permanece por demostrarse experimentalmente, y aún la influencia del gen Nramp1 en la resolución de esta fase queda por ser establecida.
Referencias
- 1. Albina, J. E., B. A. Martin, W. L. Henry, C. A. Louis, and J. S. Reichner. 1996. B Cell lymphoma-2 transfected P815 cells resist reactive nitrogen intermediate-mediated macrophage-dependent cytotoxicity. J. Immunol. 157: 279-283.
- 2. An, S. K. and K. A. Knox. 1996. Ligation of CD40 rescues Ramos-Burkitt lymphoma B cells from calcium ionophore- and antigen receptor-triggered apoptosis by inhibiting activation of the cysteine protease CPP32/Yama and cleavage of its substrate PARP. FEBS Lett. 386: 115-122.
- 3. Appelberg, R. 1995. Opposing effects of interleukin-10 on mouse macrophage functions. Scand. J. Immunol. 41: 539-544.
- 4. Arai, T., K. Hiromatsu, H. Nishimura, Y. Kimura, N. Kobayashi, H. Ishida, Y. Nimura, and Y. Yoshikai. 1995. Endogenous interleukin 10 prevents apoptosis in macrophages during Salmonella infection. Biochem. Biophys. Res. Comm. 213: 600-607.
- 5. Arias, M., M. Rojas, J. Zabaleta, J. I. Rodríguez, S. C. París, L. F. Barrera, and L. F. García. 1997. Inhibition of virulent Myco-bacterium tuberculosis by Bcgr and Bcgs macrophages correlates with nitric oxide production. J. Infect. Dis. 176: 1552-1558.
- 6. Balcewicz-Sablinska, M.Katarzyna, J. Keane, H. Kornfeld, and H. G. Remold. 1998. Pathogenic Mycobacterium tuberculosis evades apoptosis of host macropgaes by release of host TNF-R2, resulting in inactivation of TNF. J. Immunol. 161: 2636-2641.
- 7. Barrera, L. F., I. Kramnik, E. Skamene, and D. Radzioch. 1994. Nitrite production by macrophages derived from BCG-resistant and -susceptible mouse strains in response to IFN and infection with BCG. Immunol. 82: 457-464.
- 8. Berkman, N., M. John, G. Roesems, P. J. Jose, P. J. Barnes, and K. F. Chung. 1995. Inhibition of macrophage inflammatory protein-1 expression by IL-10: Differential sensitivities in human blood monocytes and alveolar macrophages. J. Immunol. 155: 4412-4418.
- 9. Bermudez, L. E. and L.S.Young. 1992. Tumor necrosis factor alfa stimulates mycobactericidal/mycobacteriostatic activity in human macrophages by a protein kinase C-independent pathway. Cell. Immunol. 144: 258-268.
- 10. Bermudez, L. E., A. Parker, and J. R. Goodman. 1997. Growth within macrophages increases the efficiency of Mycobacterium avium in invading other macrophages by a complement receptor-independent pathway. Infect. Immun. 65: 1916-1925.
- 11. Bingisser, P., C. Stey, M. Weller, P. Groscurth, and E. Russi. 1996. Apoptosis in human alveolar macrophages is induced by endotoxin and is modulated by cytokines. Amer. J. Resp. Cell Mol. 15: 64-70.
- 12. Blackwell, J. M., C. H. Barton, J. K. White, T. I. A. Roach, M.-A. Shaw, S. H. Whitehead, B. A. Mock, S. Seatle, H. Williams, and A.-M. Baker. 1994. Genetic regulation of leishmanial and mycobacterial infections: the Lsh/Ity/Bcg gene story continues. Immunology Letters 43: 99-107.
- 13. Bogdan, C., J. Paik, Y. Vodovotz, and C. Nathan. 1992. Contras-ting mechanisms for suppression of macrophage cytokine release by transforming growth factor- and interleukin-10. J. Biol. Chem. 267: 23301-23309.
- 14. Bogdan, C., Y. Vodovotz, and C. F. Nathan. 1991. Macrophage deactivation by IL-10. J. Exp. Med. 174: 1549-1555.
- 15. Buschman, E. and E. Skamene. 1997. The genetic basis of the innate resistance to mycobacteria., p. 3-17. In S. H. E. Kaufmann (ed.), Host response to intracellular pathogens. Chapman & Hall, Berlin.
- 16. Clawson, G. A., L. L. Norbeck, C. L. Hatem, C. Rhodes, P. Amiri, J. H. McKerrow, S. R. Patierno, and G. Fiskum. 1992. Ca2+ regulates serine proteases associated with the nuclear scaffold. Cell. Growth. Differ. 3: 827-838.
- 17. Cohen, S. B., J. B. Crawley, M. C. Kahan, M. Feldmann, and B. M. Foxwell. 1997. Interleukin-10 rescues T cells from apoptotic cell death: association with an upregulation of Bcl-2. Immunol. 92: 1-5.
- 18. Das, G., H. Vohra, J. N. Agrewala, and G. C. Mishra. 1999. Apoptosis of Th1-like cells in experimental tubeculosis. Clin. Exp. Immunol. 115: 324-328.
- 19. Denis, M., E. Buschman, A. Forget, M. Pelletier, and E. Skamene. 1988. Pleiotropic effects of the Bcg gene. II. Genetic restriction of responses to mitogens and allogeneic targets. J. Immunol. 141: 3988.
- 20. Denis, M., A. Forget, M. Pelletier, and E. Skamene. 1988. Respiratory burst in congenic Bcgr and Bcgs macrophages. Clin. Exp. Immunol. 73: 370.
- 21. Denis, M., A. Forget, M. Pelletier, and E. Skamene. 1988. Pleiotropic effects of the Bcg gene. I. Antigen presentation in genetically susceptible and resistant congenic mouse strains. J. Immunol. 140: 2395-2400.
- 22. Denis, M., A. Forget, M. Pelletier, and E. Skamene. 1988. Pleiotropic effects of the Bcg gene: III. Respiratory burst in Bcg-congenic macrophages. Clin. Exp. Immunol. 73: 370-375.
- 23. Durbaum-Landmann, I., J. Gercken, H. D. Flad, and M. Ernst. 1996. Effect of invitro infection of human monocytes with low numbers of Mycobacterium tuberculosis bacteria on monocyte apoptosis. Infect. Immun. 64: 5384-5389.(Abstract).
- 24. Durrbaum-Landmann, I., J. Gercken, H. D. Flad, and M. Ernst. 1996. Effect of in vitro infection of human monocytes with low numbers of Mycobacterium tuberculosis bacteria on monocyte apoptosis. Infect. Immun. 64: 5384-5389.
- 25. Filion, M. C., P. Lepicier, A. Morales, and N. C. Phillips. 1999. Mycobacterium phlei cell wall complex directly induces apoptosis in human bladder cancer cells. Br. J. Cancer 79: 229-235.
- 26. Flesch, I. E. A. and S. H. E. Kaufmann. 1990. Activation of tuberculostatic macrophage functions by -interferon, interleukin-4, and tumor necrosis factor. Infect. Immun. 58:2675-2677.
- 27. Fratazzi, C., R. D. Arbeit, C. Carini, and H. G. Remold. 1997. Programmed cell death of Mycobacterium avium serovar 4-infected human macrophages prevents the mycobacteria from spreading and induces mycobacterial growth inhibition by freshly, uninfected macrophages. J. Immunol. 158: 4320-4327.
- 28. Gan, H., G. W. Newman, and H. G. Remold. 1995. Plasminogen activator inhibitor type 2 prevents programed cell death of human macrophages infected with Mycobacterium avium, serovar 4. J. Immunol. 155: 1304-1315.
- 29. Gazzinelli, R. T., I. P. Oswald, S. L. James, and A. Sher. 1992. IL-10 inhibits parasite killing and nitrogen oxide production by IFN-g- activated macrophages. J. Immunol. 148: 1792-1796.
- 30. Han, Z., K. Bhalla, P. Pantazis, E. A. Hendrickson, and J. H. Wyche. 1999. Cif (Cytochrome c efflux-induced factor) activity is regulated by Bcl-2 and Caspases and correlates with activation of Bid. Mol. Cell. Biol. 19: 1381-1389.
- 31. Hayashi, T., A. Catanzaro, and S. P. Rao. 1997. Apoptosis of human monocytes and macrophages by Mycobacterium avium sonicate. Infect. Immun. 65: 5262-5271.
- 32. Keane, J., M. K. Balcewicz-Sablinska, H. G. Remold, G. L. Chupp, B. B. Meeks, M. J. Fenton, and H. Kornfeld. 1997. Infection by Mycobacterium tuberculosis promotes human alveolar macrophage apoptosis. Infect. Immun. 65: 298-304.
- 33. Kindler, V. and A. Sappino. 1991. The beneficial effects of localized tumor necrosis factor production in BCG infection. Behring Inst. Mitt. 88: 120-124.
- 34. Kindler, V., A. Sappino, G. E. Grau, P. Piguet, and P. Vasalli. 1989. The inducing role of tumor necrosis factor in the development of bactericidal granulomas during BCG infection. Cell 56: 731-740.
- 35. Klingler, K., K. Tchou-Wong, O. Brandli, C. Aston, R. Kim, C. Chi, and W. Rom. 1997. Effects of myocbacteria on regulation of apoptosis in mononuclear phagocytes. Infect. Immun. 65: 5272-5278.
- 36. Koppelman, B., J. J. Neefjes, J. E. de Vries, and R. de Waal Malefyt. 1997. Interleukin-10 down-regulates MHC class II peptide complexes at the plasma membrane of monocytes by affecting arrival and recycling. Immunity 7: 861-871.
- 37. Kruys, V., K. Kemmer, A. Shakhov, V. Jongeneel, and B. Beutler. 1992. Constitutive activity of the tumor necrosis factor promoter is canceled by the 3’ untranslated region in nonmacrophage cell lines; a tans-dominant factor overcomes this suppressive effect. Proc. Natl. Acad. Sci. USA. 89: 673-677.
- 38. Lammas, D. A., C. Stober, C. J. Harvey, N. Kendrick, S. Panchalingam, and D. S. Kumararatne. 1997. ATP-induced killing of mycobacteria by human macrophages is mediated by purinergic P2Z (P2Z7) receptors. Immunity 7: 433-444. (Abstract).
- 39. Lazebnik, Y. A., A. Takahashi, R. D. Moir, R. D. Goldman, G. C. Poirier, S. H. Kaufmann, and W. C. Earnshaw. 1995. Studies of lamin proteinase reveal multiple parallel biochemical pathways during apoptotic execution. Proc. Natl. Acad. Sci. USA. 92: 9042-9046.
- 40. Levy, Y. and J. C. Brouet. 1998. Interleukin-10 prevents spontaneous death of germinal center B cells by induction of the Bcl-2 protein. J Clin Invest 93: 424-428.
- 41. Memer, U. K., J. C. Reed, and B. Brune. 1996. Bcl-2 protects macrophages from nitric oxide-induced apoptosis. J. Biol. Chem. 271: 20192-20197.
- 42. Molloy, A. and P. Laochumroonvorapong. 1994. Apoptosis, but not necrosis, of infected monocytes is coupled with killing of intracellular Bacillus Calmette-Guérin. J. Exp. Med. 180: 1499-1509.
- 43. Murray, P. J., L. Wang, C. Onufryk, R. I. Tepper, and R. A. Young. 1997. T Cell-derived IL-10 antagonizes macrophage function in mycobacterial infection. J. Immunol. 158: 315-321.
- 44. Nagata, S. 1997. Apoptosis by death factor. Cell 88: 355-365.
- 45. Newman, G. W., H. X. Gan, P. L. MacCarthy, and H. G. Remold. 1991. Survival of human macrophages infected with Mycobacterium avium intracellulare correlates with increased production of tumor necrosis factor- and IL-6. J. Immunol. 147: 3942-3948.
- 46. Nicotera, P., E. Bonfoco, and B. Brune. 1995. Mechanisms for nitric oxide-induced cell death: involvement of apoptosis. Adv. Neuroimmunol. 5: 411-420.
- 47. Nishimura, H., M. Emoto, K. Kimura, and Y. Yoshikai. 1997. Hsp70 protects macrophages infected with salmonella choleraesuis against TNF-induced cell death. Cell Stress Chaper. 2: 50-59.
- 48. Oddo, M., T. Renno, A. Attinger, T. Bakker, H. R. MacDonald, and P. R. A. Meylan. 1998. Fas Ligand-induced apoptosis of infected human macrophages reduces the viability of intracellular Mycobacterium tuberculosis. J. Immunol. 10: 5448-5454.
- 49. Ohmen, J. D. and R. L. Modlin. 1996. Evidence for a superantigen in the pathogenesis of tuberculosis. Springer Seminars in Immunopathology 17: 375-384.
- 50. Orrenius, S. 1995. Apoptosis: molecular mechanisms and implications for human disease. Journal of Internal Medicine 237: 529-536.
- 51. Oswald, I. P., T. A. Wynn, A. Sher, and S. L. James. 1992. Interleukin 10 inhibits macrophage microbicidal activity by blocking the endogenous production of tumor necrosis factor required as costimulatory factor for interferon -induced ativation. Proc. Natl. Acad. Sci. USA. 89: 8676-8680.
- 52. Placido, R., G. Mancino, A. Amendola, F. Mariani, S. Vendetti, M. Piacentini, A. Sanduzzi, M. L. Bocchino, M. Zembala, and V. Colizzi. 1997. Apoptosis of human monocytes/macrophages in Mycobacterium tuberculosis infection. Journal of Pathology 181: 31-38.
- 53. Renis, M., V. Calabrese, A. Russo, A. Calderone, M. L. Barcellona, and V. Rizza. 1996. Nuclear DNA strand breaks during ethanol-induced oxidative stress in rat brain. FEBS Lett. 390: 153-156.
- 54. Rojas, M., L. F. Barrera, and L. F. García. 1998. Induction of apoptosis in murine macrophages by Mycobacterium tuberculosis is reactive oxygen intermediates-independent. Biochem. Biophys. Res. Comm. 247: 436-442.
- 55. Rojas, M., L. F. Barrera, and L. F. García. 1999. TNF- and IL-10 modulate the induction of apoptosis by virulent Mycobacterium tuberculosis in murine macrophages. J. Immunol. 162: 6122-6131.
- 56. Rojas, M., L. F. Barrera, G. Puzo, and L. F. García. 1997. Differential induction of apoptosis by virulent Mycobacterium tuberculosis in resistant and susceptible murine macrophages: Role of nitric oxide and mycobacterial products. J. Immunol. 159: 1352-1361.
- 57. Schurr, E. and E. Skamene. 1996. The role of the Bcg gene in mycobacterial infections. p. 247W. N. Rom and S. M. Garay (eds.), Tuberculosis. Little, Brown and Company. New York.
- 58. Skamene, E., P. Gros, A. Forget, P. A. L. Kongshavn, C. St. Charles, and B. A. Taylor. 1982. Genetic regulation of resistance to intracellular pathogens. Nature 297: 506-509.
- 59. Sweeney, E. A., C. Sakakura, T. Shirahama, A. Masamune, H. Ohta, S. Hakomori, and Y. Igarashi. 1996. Sphingosine and its methylated derivative N, N-Dimethylsphingosine (DMS) induce apoptosis in a variety of human cancer cell lines. Int. J. Cancer. 66: 358-366.
- 60. Takahashi, A., E. S. Alnemri, Y. A. Lazebnik, T. Fernandesal-nemri, G. Litwack, R. D. Moir, R. D. Goldman, G. G. Poirier, S. H. Kaufmann, and W. C. Earnshaw. 1996. Cleavage of lamin a by MCH2- but not CPP32 – multiple Interleukin 1—Converting Enzyme-related proteases with distinct substrate recognition properties are active in apoptosis. Proc. Natl. Acad. Sci. USA. 93: 8395-8400.
- 61. Tokes, Z. A. and G. A. Clawson. 1989. Proteolytic activity associated with the nuclear scaffold. The effect of self digestion on lamins. J. Biol. Chem. 264: 15059-15065.
- 62. Umansky, V., M. Bucur, V. Schirrmacher, and M. Rocha. 1997. Activated endothelial cells induce apoptosis in lymphoma cells -role of nitric oxide. Int. J. Oncol. 10: 465-471.
- 63. Vermes, Y. and C. Haanen. 1994. Apoptosis and programmed cell death in health and disease. Adv. Clinical. Chem. 31:177-246.
- 64. Yoo, L., H. C. Chen, T. Kraus, D. Hirsch, S. Polyak, I. George, and K. Sperber. 1996. Altered cytokine production and accessory cell function after HIV-1 infection. J. Immunol. 157: 1313-1320.