EPIDEMIOLOGÍA DE LA INFECCIÓN POR VPH GENITAL
La infección genital por VPH se adquiere por contacto sexual, siendo la más frecuente de las infecciones transmitidas por este medio( 15). Basado en el análisis de secuencia de DNA, se han reconocido más de 100 tipos de VPH que causan un diverso rango de lesiones epiteliales; se han identificado cerca de 35 tipos de VPH en lesiones benignas y malignas del tracto anogenital tanto en hombres como en mujeres; quince de estos tipos virales se asocian en diferente grado al CCU (21). El Papilomavirus tipo 16 es el más prevalente de los VPH oncogénicos, responsable de más de la mitad de los tumores, mientras que el Papilomavirus tipo 18 está involucrado en el 20% de los mismos (21).
Las mujeres sexualmente activas pueden infectarse con VPH oncogénicos a cualquier edad; sin embargo, el CCU invasor en mujeres jóvenes infectadas con virus oncogénicos es raro y la prevalencia de VPH en mujeres de 40 años o mayores no se correlaciona con la alta tasa de CCU. Es la persistencia de VPH oncogénicos lo que da lugar al desarrollo de lesiones precancerosas y potencialmente al cáncer invasor (22,23).
En un estudio realizado en Bogotá se logró evidenciar que la prevalencia de infección por VPH fue 14,9%, que es lo que muestran diversos estudios a nivel mundial. El 9% de las mujeres estudiadas estaban infectadas con virus de alto riesgo y en el 3,2 % se identificó el virus de bajo riesgo. La mayor prevalencia de infección por VPH se presentó en mujeres menores de 20 años (26%) y la menor entre los 45 y 54 años (2,3%), en las mujeres mayores de 55 años se observó una prevalencia del 13,2%. La prevalencia de infección por los tipos de alto riesgo según la edad fue similar a la prevalencia general; la mayor prevalencia se observó en menores de 20 años (20,4%) y la menor entre los 45 y 55 años (2,3%). Para tipos de bajo riesgo, la mayor prevalencia fue en mayores de 55 años (7,6%), para los tipos de bajo riesgo se observó una prevalencia de 7,6%. La incidencia acumulada de infección por VPH fue de 6,2 por 100 mujeres/año; 5,0 para los de alto riesgo y 2,0 para los de bajo riesgo (23).
En la tabla 1 se presenta la prevalencia de VPH en mujeres con citología normal por regiones y subregiones en el mundo.
HISTORIA NATURAL DE LA INFECCIÓN POR VPH GENITAL
La infección por VPH esencialmente es una ITS; de esta manera, tanto hombres como mujeres están involucrados en la cadena epidemiológica de la infección, pudiendo ser portadores asintomáticos, transmisores y también víctimas de la infección por VPH. Es por ello que los factores asociados con la infección por VPH esencialmente están relacionados con el comportamiento sexual, como es la edad de inicio de vida sexual, un alto número de parejas sexuales a lo largo de la vida, o contacto sexual con individuos de alto riesgo (23).
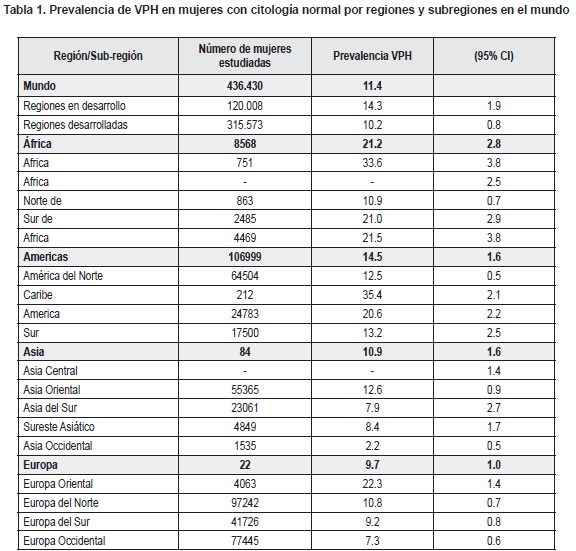
Las muestras para la prueba VPH eran de especímenes cervicales (frescas/ biopsias fijas o células exfoliadas). 95% CI: 95% Intervalo de Confianza.
Fuente: Human Papillomavirus and Related Cancers Summary Report Update. November 15, 2010. WORLD. OMS-ICO (Institu Catalá d´Oncología)
Aun cuando en personas jóvenes la infección por VPH es muy frecuente, la mayoría de las mujeres
infectadas (alrededor del 90%) resuelven la infección espontáneamente; es el 10% del grupo de portadoras crónicas de VPH las que presentan un riesgo incrementado de desarrollar lesiones del tracto anogenital (24).
El tipo viral y variaciones intra-tipo de VPH de alto riesgo, integración del genoma viral al celular y probablemente carga viral son algunos determinantes que han sido asociados a la progresión de las lesiones. Otros factores adicionales incluyen inicio temprano de relaciones sexuales, la alta paridad, tabaquismo y dieta pobre en vitaminas y minerales (27,28,29).
Luego de la infección natural solo la mitad de las mujeres desarrollan anticuerpos contra VPH detectables, los cuales probablemente no son protectores (27). Los VPH infectan el epitelio cervical sin entrar en la circulación, por lo que las partículas no se exponen eficazmente al sistema inmune. Como resultado, la vigilancia inmunológica típica, que involucra el tráfico de células especializadas desde el sitio de la infección hasta órganos linfoides secundarios, se encuentra limitada o abatida. Aunado a esto, una vez dentro de la célula, la partícula del Papilomavirus puede utilizar múltiples mecanismos para disminuir la respuesta inmune que es necesaria para la eliminación de la infección (28).
La infección por el VPH se puede clasificar como una infección latente, que se caracteriza por la presencia de éste en las células o tejidos que son aparentemente normales y sin ninguna manifestación de enfermedad. Sin embargo el virus se encuentra ahí y puede ser detectado por técnicas específicas como Hibridación in situ o Reacción en Cadena de la Polimerasa (PCR) (29).
Luego la infección subclínica se manifiesta por cambios microscópicos en el epitelio cervical (coilocitos, displasias) detectados en las citologías o cortes histológicos de los tejidos afectados. La presencia de VPH se puede verificar a través del uso de un colposcopio; que permite evidenciar cambios que se asocian a la infección con VPH y una posible lesión pre-maligna. Finalmente la infección clínica se manifiesta por la aparición de tumores visibles y es en esta etapa donde se puede encontrar gran cantidad de tejido positivo para VPH (30,31).
Estos virus se encuentran viables y con capacidad de infectar otros tejidos; sin embargo, no siempre la enfermedad se manifiesta durante esta última etapa ya que varios casos llegan a permanecer en periodo de latencia o subclínica, tiempo durante el cual se puede adquirir un estado de resistencia o regresión de las lesiones, o bien de progresión hacia un cáncer invasor (28).
Numerosos estudios han demostrado que la infección persistente con VPH parece ser de suma importancia en el desarrollo y avance de lesiones precancerosas a cáncer invasor, y que este proceso puede tomar de 1-10 años (28).
Algunos datos sugieren que el VPH 16 persiste en promedio mucho más tiempo infectando el epitelio en comparación con otros tipos de VPH(29), de tal manera que aquellas lesiones que presentan VPH 16 podrían progresar a un cáncer más rápidamente que aquellas que no presentan VPH o tienen otro tipo viral. De igual manera se reporta que las infecciones con Papilomavirus oncogénicos persisten por más tiempo que los no oncogénicos (28). Existe evidencia de que la infección con VPH oncogénicos tiene un promedio de duración aproximada de 8 meses, mientras que la duración con VPH no oncogénicos se estima en 4 meses (28).
Koshiol y colaboradores realizaron una revisión sistemática y meta-análisis de la relación entre la persistencia de ADN del VPH y el alto grado de neoplasia intraepitelial cervical; en este estudio realizado a partir de 41 estudios que fueron seleccionados luego de haber realizado una revisión sistemática de 2.035 resúmenes, en el que se incluyeron 22.500 mujeres en el cálculo de Riesgo Relativo (RR) para la detección del ADN del VPH persistente y el cáncer cervicouterino, se obtuvieron resultados que permitieron evidenciar que la persistencia del VPH está fuertemente asociada con los marcadores CIN22-3/ HSIL3. La magnitud del efecto de la persistencia del VPH era mayor con una mayor duración de la infección, más amplios intervalos de prueba del VPH, y de más alto grado de enfermedad cervical; las asociaciones positivas identificadas en esta revisión, permitieron validar que la persistencia del VPH puede convertirse en un valioso marcador de CIN2-3, esto permitió establecer que la infección por el VPH constituye una causa necesaria, aunque no suficiente, para el desarrollo de esta neoplasia; a pesar de que aún no existe un consenso en la definición precisa de una infección persistente por VPH(31); cuatro estudios transversales más recientes de la historia natural del CCU señalan que cerca del 85% de las lesiones cervicales de alto grado presentan DNA de VPH, mientras que el 100% de los canceres invasores de cuello uterino contienen secuencias de estos virus(32).
La prevalencia de VPH por grupos de edad, muestra una distribución similar a su incidencia. En mujeres jóvenes la incidencia es alta y se acompaña además con infección de múltiples tipos de VPH, en los grupos de mujeres pre y postmenopáusicas se disminuye la presencia de VPH (32,33).
