Los aspectos inmunológicos estudiados han demostrado la presencia de fenómenos defensivos en sujetos normales, menos en enfermos con lepra tuberculoide y menos aun en lepra lepromatosa. Estas defensas dependen de una serie de genes que promueven las defensas y otros que las disminuyen.
Kaue y Co. (1997) estudiaron polimorfismos (COL3A1 Y CTLA4), con relación a la susceptibilidad a la lepra en la población de Nueva Delhi. Estos locitos fueron seleccionados porque están localizados en el cromosoma 2q31- q33, una región del genoma del ratón, portador del locus Bcg, que tienen influencia en la susceptibilidad a los parásitos intracelulares.
El polimorfismo 250-bp del locus COL3A1 en pacientes homozigóticos se asoció con la forma multibacilar de la lepra en forma muy significativa (p < 0.05).
El alelo 312-bp, del COL3A1se mostró como significativamente asociado a falta de respuesta a los antígenos del M. leprae in vitro.
• El alelo 104-bp del CTLA4 no fue encontrado en ninguno de los 25 pacientes de lepra estudiados. Esto sugiere la posible correlación de homozigotes para este alelo con salud y su ausencia como posible factor de riesgo para lepra (p<0,05).
• Siddiqui et al (2001) estudiaron el genoma de 224 familias de la India, conteniendo 245 parientes cercanos con lepra de tipo tuberculoide (paucicelular) y encontró ligadura de genes del cromosoma 10p13 que correspondían al marcador D10S1661 (p= 0,00002)[23]. (Lea también: Historia de la Lepra, El Profesor Unna y el Tratamiento de la Lepra Primer Avance en la Terapéutica de la Enfermedad)
Epidemiología de la lepra
La iniciación de la enfermedad se presenta a cualquier edad; siendo más frecuente entre los 10 y los 20 años. El período de incubación va de 2 hasta 30 años.
Modo de infectarse los sanos: por vía aérea; se hace por las secreciones nasales o bucales de los pacientes contaminantes. Parece que las gotas de saliva o de mucus nasal son altamente bacilíferas y si la exposición se repite continuamente puede producirse el contagio en personas con pocas defensas contra el bacilo del Hansen.
Se ha pensado en la vía cutánea (?) y se ha discutido mucho sobre la posibilidad de insectos hematófagos como las pulgas infectadas. Esto no se ha podido confirmar.
¡Se ha discutido mucho si el armadillo es un animal que puede contaminarse con el B. de Hansen y podría trasmitir la enfermedad!
Los niños son más susceptibles que los adultos y los hombres más que las mujeres.
La mayoría de la población no es susceptible a pesar de exposiciones comunes al bacilo.
Factores de riesgo: deficiencia sanitaria de los hogares. Deficiencia de servicios sanitarios.
Promiscuidad.
Carencias alimentarias que producen reducción de la inmunidad celular. Factores Genéticos.
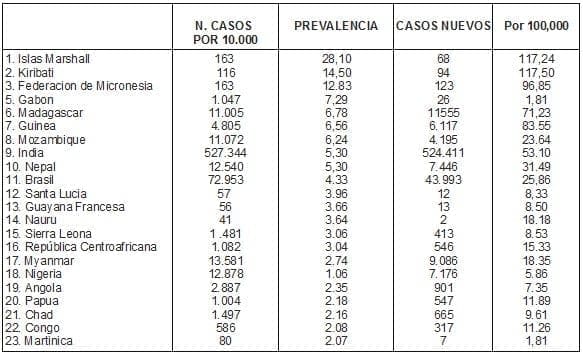
Prevalencia de la lepra
A partir de los dos focos originales de la lepra: la India y Egipto, la enfermedad se difundió por todo el mundo y siguió su curso como una pandemia. Entre los siglos XIX y XX se presentó una pandemia y la prevalencia de la lepra en el mundo era bastante elevada. Ejemplo: en 1991 el número total de enfermos era de 55 millones; en 1994 2,3 millones y en 1998 habían 780.351.
Distribución Geográfica
El 70% de los casos en el mundo se presentan en la India, Indonesia y Myanmar (Antigua Birmania), Africa, Sudamérica: Brasil y Colombia.
En los Estados Unidos hay focos endémicos, pero muy limitados en Hawai, Florida, Louisiana y Texas (Cerca de México).
El tratamiento de la lepra
Tratamientos modernos
Medicamentos: Diamino-difenilsulfona (Dapsone): 100 mg una o dos veces al día. Rifampicina: 600mg 1 vez al día (6 meses).
Si hay enfermedad multibacilar, añadir; Clofazimine 50 mg 2 veces al día. En caso de resistencia a los medicamentos anteriores añadir: Ofloxacina 400 mg 2 veces al día, o Claritromicina 250 mg 2 veces al día, o Minociclina 100 mg 2 veces al día.
En los países donde la Lepra es endémica, buscar regímenes alternativos: Rifampicina 600 mg durante 1 mes + Ofloxacina 400 mg/d + Minociclina 100 mg/d durante 2 años.
Rifampicina 400 mg/d + Ofloxacin 600 mg/d. Contraindicaciones embarazo: clofazimine; minociclina.
Niños y adolescentes: ofloxacin, contraindicación relativa.
Duración del tratamiento en las diferentes formas de la enfermedad: forma lepromatosa: desde 2 años hasta tiempo indefinido. Toda la vida? Hacer evaluaciones cada cinco años.
Forma tuberculoide: Al menos durante 6 meses; hasta dos años después de la inactivación de la enfermedad.
Generalmente la sensibilidad de los nervios periféricos no se recupera.
Reacciones leprosas después del tratamiento: exacerbación durante el primer año de tratamiento. A veces hay dolor e inflamación de los troncos nerviosos.
Nuevas parálisis o alteraciones sensitivas. Tratamiento: Corticosteroides. Sobre la piel: Eritema nudoso aparece especialmente en las formas lepromatosas Aparecen nódulos cutáneos sensibles, fiebre, artritis o mialgias, neuropatías agudas.
El factor de necrosis tumoral (T. N.F.-a) o la interleuquina
– 1 están -1 aumentadas.
Tratamiento: Talidomida. Enfermedad residual: pueden persistir con anestesia, lesiones cutáneas, cicatrices, deformaciones, posiciones viciosas.
La lepra en Colombia
No hay datos suficientes que nos permitan suponer la presencia de la enfermedad en las culturas precolombinas.
Al parecer los primeros casos se presentaron en Cartagena de Indias, en pacientes o personas que ya estaban contaminadas y que llegaron de España y del Africa. Dice al respecto el historiador médico Andrés mSoriano Lleras:
“Durante la presidencia de Don Juan de Borda se fundó en Cartagena, en 1610 el Hospital de San Lázaro.
Estaba situado cerca de la plaza de la ciudad, lo que ocasionó quejas de los vecinos, por lo cual se trasladó más tarde a las afueras de la ciudad, en el monte de San Lázaro, cerca del castillo de San Felipe de Barajas… y como era insuficiente para el número de enfermos, el Rey le concedió el anclaje de los navíos, estableciendo que debía tener un mayoral, un procurador y un capellán. A él acudían muchos enfermos de lepra, y no era posible atenderlos a todos.
En la legislación sobre hospitales – en los primeros años de los descubrimientos – dice Fray Severino de Santa Teresa, que si se le llevaran enfermos del mal de San Lázaro al hospital era mejor que se les obligara a llevar sus muebles de uso personal para que los tuvieran consigo y evitar de esta manera el contagio que por ellos pudiera presentarse a los sanos-“.
En 1620, a solicitud de San Pedro Claver, el capitán Diego de Latorre cercó el Lazareto con tapias e hizo reconstruir la capilla, que estaba en muy mal estado, San Pedro Claver puso mosquiteros en las camas de los enfermos para que no sufrieran mucho con los mosquitos[25].
La profilaxis de la lepra se inició en el país con la Real Cédula de Felipe IV, fechada en Madrid el 27 de Julio de 1627, que dice:
“Ordenamos y mandamos a nuestro gobernador de Cartagena de Indias llevar al Hospital de San Lázaro un diputado para curar los enfermos y mejor algún “tocado” de este mal”.
En 1627, el Hospital de San Lázaro, que albergaba entonces 70 enfermos fue rodeado con una cerca de piedra. Pedro Claver conseguía ropas y medicinas que enviaba diariamente a los enfermos con un mensajero[26].
Cartagena tendría a fines del siglo XVI una población de 20.000 habitantes, la prevalencia de la enfermedad (70 enfermos hospitalizados) era muy alta.
¿Padeció la lepra don Gonzalo Jiménez de Quesada?
Según las “Genealogías del Nuevo Reino de Granada” de Florez de Ocaris:
“En sus postrimerías le aquejó mal de lepra que lo obligó a vivir en un desierto, junto a la ciudad de Tocaima, que llaman la cuesta de Limba donde hay un arroyo de fastidioso olor. Por pasar allí minerales de azufre, con cuyos baños descansaba”.
Al parecer la enfermedad cutánea, le apareció seis años antes de morir en Mariquita a los 80 años (1579).
El Dr. Juan de Dios Carrasquilla dudó mucho del diagnóstico, basándose en que en aquellos años se confundía muy fácilmente la lepra con la sífilis y otras enfermedades cutáneas[27].
Don Antonio Gómez Restrepo en su obra “Historia de la Literatura Castellana” T I, dice al respecto:
“El muy distinguido médico y cultivador de los estudios históricos, Dr. Arturo Arboleda publicó en el número 269 del Boletín de Historia y Antigüedades un interesante estudio destinado a demostrar que Jiménez de Quesada, no murió de lepra, sino de otra dolencia, quizás de carácter cardio-renal. Hace notar el Dr. Arboleda que el conquistador, en las informaciones que dirigió al monarca, en los últimos años de su vida, dice padecer de asma, pero no de aquella terrible enfermedad”.
Los argumentos del Dr. Arboleda tienen no poca fuerza; pero siempre da en que pensar el hecho afirmado por el escritor español señor José de la Torre y del Cerro, que la madre de Quesada fue hija y hermana de leprosos (?)[28].
José Celestino Mutis y la lepra en Colombia
Un curioso documento nos informa acerca de las ideas de Mutis con relación a la lepra. Se trata del informe sobre la enfermedad del señor Ignacio Bermúdez, que fue examinado por los doctores Honorato Vila, Miguel de Isla y José Celestino Mutis. Dijo éste:
“Creo que el mal de San Lázaro se ha propagado de la provincia de Cartagena a lo interior de ésta, pero especialmente en la Villa del Socorro y San Gil, donde comenzó la hoguera, que con el tiempo comunicará su fuego a todo el Reino, si no se trata de atajarla”[29].
Y más adelante, hizo importantes consideraciones acerca de la transmisión de la enfermedad diferenciando los casos abiertos o contagiosos, de los casos con menor posibilidad de contagio. Tenía unas ideas sobre la enfermedad muy adelantadas para la época.



