Al ingreso, y considerando la posibilidad de diagnóstico, algunos estudios son de mayor utilidad que otros, como el caso de los rayos X de abdomen (posición anteroposterior, lateral y supina), con los cuales se puede observar la presencia de asa centinela en yeyuno y asa de colon fija o cortada; en ocasiones, elevación del diafragma o derrame pleural. (2).
Se considera que en todo paciente con sospecha de pancreatitis o con dolor abdominal de origen incierto las radiografías de abdomen son el primer estudio que debe solicitarse.
Hoy día se considera a la ultrasonografía abdominal como un medio fidedigno para confirmar el diagnóstico. (2,4,5,21,28).
Su utilidad se basa en la observación de que en situación normal, la ecodensidad del páncreas es similar a la del lóbulo izquierdo del hígado; entonces, cualquier afección pancreática modifica la ecodensidad.
En casos de pancreatitis aguda se refiere como datos positivos el aumento en el tamaño de la glándula, provocado por el edema, con lo que disminuye de manera notoria la ecodensidad. Cox y Ament (21)le confieren mayor confiabilidad en relación a la depuración de amilasa.
Con la ultrasonografía se confirma el diagnóstico aún antes de que exista elevación en los niveles de amilasa sérica.
Además, ya establecido el diagnóstico, la ultrasonografía es de utilidad en el seguimiento y diagnóstico de complicaciones como pseudoquistes o abscesos pancreáticos.
La tomografía computada tiene utilidad similar, aunque con serios inconvenientes, como el alto costo del equipo, por lo que no es posible su adquisición por muchas instituciones hospitalarias, así como la imposibilidad de trasladar los pacientes con pancreatitis grave, dado que deben ser tratados en unidades de cuidado intensivo (2, 4, 5, 8).
Con el empleo de ultrasonido han dejado de realizarse otros estudios tales como la colecistografía
Que permite detectar insuficiencia de la vesícula biliar si la etiología tiene su origen ahí; (5′. 8) La co1angl.Opancreatogra fija retrógrada endoscópica está contraindicada en casos de pancreatitis aguda, pero es de utilidad en casos de pancreatitis crónica, ya que permite observar malformaciones del árbol pancreático, relacionadas o causales de pancreatitis hereditaria (22, 23).
Diagnóstico diferencial
Múltiples padecimientos abdominales pueden cursar con síntomas y signos similares. (8)
Una revisión de cada uno de ellos escapa al objetivo del presente artículo, de tal manera que solo se mencionan en el cuadro 5.

Complicaciones
Es conveniente citar las diferentes complicaciones que pueden presentarse, pues en muchas ocasiones los pacientes Pediátricos ingresan con éstas, por lo que ameritan tratamiento medicamentosos y quirúrgico.
(cuadro 6) A continuación se mencionan las más frecuentes:

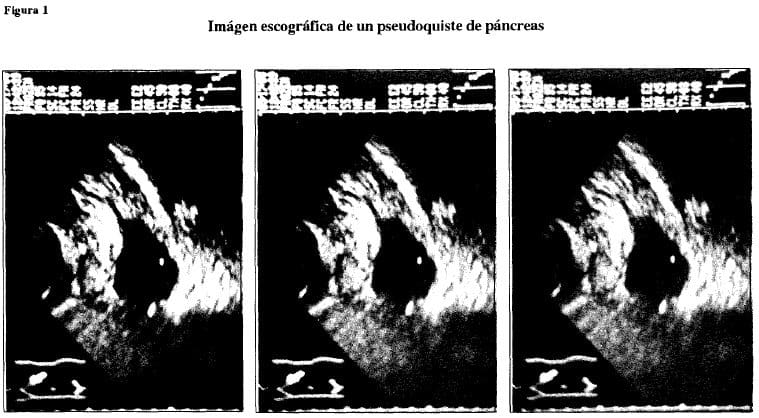
Pseudoquiste del páncreas. Es la complicación más frecuente en casos de pancreatitis traumática e idiopática. Daphan y Stephens (11) informan su presencia en 55% de los casos; Weizman y Durie (28) lo observan en el 10%. Por lo general los quistes se localizan en la cara anterior del páncreas.
Debe considerarse la posibilidad de este diagnóstico cuando persista dolor abdominal o reaparición del mismo, cuando se palpe una masa abdominal o haya persistencia en la elevación de los niveles de amilasa sérica hasta tres veces por arriba de lo normal. (11)
El ultrasonido es el medio diagnóstico ideal. Con tratamiento Médico, los pacientes curan en forma espontánea en 4 a 12 semanas 5% de los casos ameritan tratamiento quirúrgico.
En la figura 1 se muestra la imagen ultrasonográfica de un caso de pseudoquiste no sospechado en la valoración Médica inicial y que ameritó tratamiento quirúrgico para su corrección.
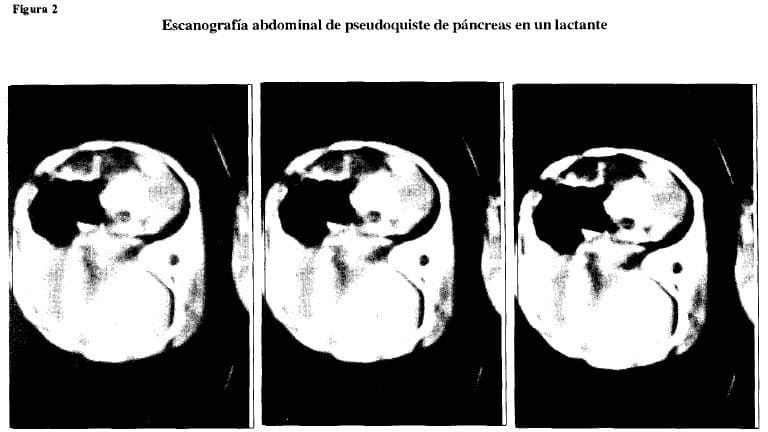
En la figura 2 se muestra la imagen escanográfica del mismo paciente.
Absceso pancreático. Se presenta en 5% de los casos de pancreatitis traumática. (8) Weizman y Durie (28) en su revisión no observan esta complicación.
Debe considerarse la posibilidad de este diagnóstico en todo paciente con pancreatitis o pseudo quiste, que en la segunda o tercera sem ana com ienza a presentar fiebre elevada, escalofrío o intensificación del dolor abdominal. Sin tratamiento fallecen todos los pacientes. (8).
Fistulización pancreátiü’l. Daphman y Stephen (1) la informan en 23% de los casos de pancreatitis traumática tratados por ellos. Silverman (8) los refiere con frecuencia en el postoperatorio inmediato de pan creatitis hemorrágica.
Las fístulas se observan con mayor frecuencia dirigidas hacia colon y, en especial, al colon transverso y descendente. En su patogenia interviene la compresión pancreática y el efecto lítico de las enzimas.
También se refiere fistulización hacia el mediastino y pleura; estos pacientes cursan con cuadros de insuficiencia respiratoria. (24) Debe considerarse la posibilidad de una fístula cuando la masa abdom inal desaparece de manera súbita, o cuando los niveles de amilasa sérica descienden repentinamente.
En pancreatitis aguda, la aparición de hematoqueczia obliga a tomar en cuenta este diagnóstico. Su frecuencia ha disminuído con el advenimiento del ultrasonido y un mejor control en la evolución de los pseudoquistes.
Cameron (24) observa frecuente relación de fístulas yascitias en los casos tratados por él; por tal motivo, cuando se sospecha el diagnóstico, recomienda lavados peritoneales con dosificación de albúmina y amilasa en el líquido peritoneal, las cuales se encuentran aumentadas.
El tratamiento de elección es (uirúrgico con drenaje al exterior. En estos casos, Bilston 25) recomienda la pancreatografía retrógrada endoscópica como procedimiento diagnóstico de elección, el cual permite localizar con exactitud la fístula, logrando así un mejor tratamiento qurúrgico.
Hemorragida de tubo digestivo.
Se observa con una frecuencia de 11%; habitualmente es secundaria a úlceras por estrés (8) o a fistulización pancreática (23).
Septicemia.
Al igual que en la pancreatitis, no se conoce la frecuencia de presentación. Foulis (28) informa de la presencia de endotoxinas en 35% de sus casos; la refiere como secundaria al paso de gérmenes aerobios o anaerobios del intestino al torrente sanguíneo. Por tal motivo recomienda realizar cultivos seriados de bacterias aerobias y anaerobias cuando se presenta pancreatitis.
Tratamiento
Existen múltiples controversias acerca de la elección entre un tratamiento médico o uno quirúrgico. Buntain y Wood (2) recomiendan iniciar el tratamiento con fármacos en todos los pacientes, pero si a pesar de estas medidas se observa deterioro progresivo, efectúan lavados peritoneales o laparotomía.
El tratamiento médico tiene el propósito de disminuir la secreción exocrina del páncreas, aliviar el dolor, reducir el desequilibrio ácido base y electrolítico, así como mantener un estado nutricional adecuado. (8)
Para reducir la secreción exocrina se recomienda mantener en ayuno a los pacientes, instalar sonda nasogástrica con el fin de prevenir la distensión del antro gástrico; así se evita la liberación de gastrina y ácido clorhídrico, previniendo el estímulo de la fase cefálica en la secreción gástrica. (5)
Se coloca venoclisis para administrar líquidos y electrolitos según las necesidades del paciente.
En casos de pancreatitis hemorrágica grave se recomienda instalar un catéter de Swan-Ganz de cinco vías para monitoreo de presión venosa central, presión “en cuña” de arteria pulmonar y gasto cardíaco.
El dolor desaparece con analgésica no narcóticos; si no se consigue controlarlo, se administra meperidina; la morfina está contraindicada.
El empleo de antimicrobianos preventivos está aún en tela de juicio. Jordan y Ament, (8) en la revisión que llevaron a cabo, no observan diferencia en sus resultados al administrarlos y compararlos con el grupo de pacientes que no los recibieron.
En nuestra experiencia realizamos cultivos seriados; según estos resultados, se elige el antimicrobiano adecuado. Si el paciente tiene síndrome de sepsis con cultivos negativos utilizamos antimicrobianos de amplio espectro.
El estado nutricional se mantiene por medio de alimentación parenteral total. De esta manera se logra mantener una buena función inmunitaria. (5)
El íleo y la afección abdominal
Cuando el dolor desaparece, el íleo y la afección abdominal ceden, los valores de amilasa y las imágenes en el ultrasonido se muestran normales; entonces se recomienda reiniciar la alimentación por vía bucal, lo que ocurre en forma habitual en una a dos semanas.
Se inicia entonces con líquidos libres de grasas y proteínas; si el paciente tolera esto adecuadamente, se le incluyen los demás nutrientes y se suspende la alimentación parenteral. Jordan (8) añade antiácidos en todos los casos Y si el dolor reaparece a causa de la alimentación, administra enzimas pancreáticas.
Algunos autores (1, 2, 27) recomiendan realizar diálisis peritoneal estándar; refieren que con ello se reduce el tiempo de hospitalización y hay menos complicaciones y morbilidad.
Dichos autores se basan en que la diálisis, al “limpiar” la cavidad peritoneal, disminuye la cantidad de enzimas pancreáticas, lo que restringe la frecuencia de infecciones. Con ellos, según la literatura revisada, se observa mejoria, de los pacientes. (l ‘ 6, 27)
El tratamiento quirúrgico tiene indicaciones precisas (8): para confirmar el diagnóstico en casos de dolor abdominal severo con deterioro del estado general sin causa conocida; cuando la causa tiene posibilidades de ser tratada con cirugía como en el caso de litiasis biliar o malformación de conductos pancreáticos; cuando a pesar del tratamiento médico persiste el deterioro progresivo del paciente; y cuando se presentan complicaciones que ponen en peligro la vida del enfermo.
En casos de pancreatitis hemorrágica, Eischelberger (5) recomienda la secuestrectomía pancreática, que incluye: colecistectomía, gastrostomía, yeyunostomía y drenaje del lecho pancreático por una dos semanas.
En casos de pseudoquiste que no responde a tratamiento médico, se practica pancreatocistogastrostomía o pancreatoyeyunostomía en Y de Roux; y encaso de absceso pancreático, drenaje abierto al exterior (31)
Cuando la pancreatitis es secundaria a traumatismo
Con lesión grave de páncreas, se recomienda no repararlo en forma primaria a causa de la frecuente formación de abscesos y fístulas, así como dehiscencia de las suturas; en pacientes menores de 6 años, en caso de requerirse, se realiza pancreatectomía distal tratando de preservar el bazo.
Pronóstico
En Pediatría no hay estudios publicados al respecto. Ranson y colaboradores (1) proponen criterios de mal pronóstico en adultos (cuadro 8).
Si el paciente tiene más de tres puntos el cuadro clínico es de mal pronóstico.
Buntain (2) por su parte informa de un30% de mortalidad general; en pancreatitis secundaria al uso de esteroides señala 83% de mortalidad. Jordan y Ament (8) encuentran 17% de mortalidad en los casos de pancreatitis intersticial y 86% en los casos de pancreatitis hemorrágica. Weizman y Durie (28) informan de un 13% en casos de pancreatitis secundaria a enfermedades sistémicas como síndrome de Reyé, síndrome de Reyé, síndrome hemolítico urémico o lupus eritematoso sistémico.
Bibliografía
- (1) RANSON J: l’al/crcatitis aguda. El/ quc I/ive/I/os cl/col/tralllos? En: Copcrman Al!: Hígado, bazo y páncreas. Cijn QuirurN. Amer 1981; 1: 53-67
- (2) BUNTAIN WL, Wood J. Woolley H: Pallcreatitis ill clzildhood. J Ped Surg 1978; 13 (2): 143-149.
- (3) FREY C, REOO SF: IlIflalllmatory lesiolls oftlze pallcreas ill illfallcy and clzildlzood. Pediatrics 1963; 32:93-102.
- (4) FORBES A, LEUNG JWC, COTTON PB: Relapsillg acute alld clzronic pancreatitis. Arch Ois child 1984;59: 927-934.
- (5) EISCHELBERGER MR, HOELZER OJ, KOOP CE: Acute Pancreatitis. Tlze difficulties of diagllosis and tlzerapy. J Ped Surg 1977; 17 (3):244-254.
- (6) JOROAN SC, AMENT ME:Pallcreatitis ill childrell lllld adolescellt. J Ped 1977;91 (2):211-216.
- (7) KAL WINSKY O, FRITELLI G, OSKI FA: Pallcreatitis presenting as unexplained ascites. Am J Ois Child 1974; 128:734-736.
- (8) SILVERMAN A, ROY C. Acute pallcreatitis. Ped clinic gastroenterol. St Louis, The C.V. Mosby company, 1983:843-852.
- (9) LIEBMAN WM: Pediatric gastroenterology. Case studies. México, El Manual Moderno, 1980:451-460.
- (10) RUBIN SZ, EIN SH: Tlze /lfIusual presellta/ion of pallcrea/i/is ill infallcy.J Ped Surg 1979; 14(2):146-148.
- (11) OAHMAN B, STEPHPENS CA: Pseudocys/s of/Ize pallcreas after blun/ abdomillal trauma ill clzildrell. J Ped Surg 1981;16(1 ):17 -21.
- (12) LAWSON OW, OAGGETT WM, CIVETTA JM y COLS: Surgical treatmell/ of acute lIecrotisillg pallcreatitis. Ann Surg 1970;172:605-610.
- (13) WARSHAW AL, FULLER AF: Specificity of illcreased rellal e/earallce of amylase ill diagllosis of acute pallcreatitis. N En g J Med 1975; 292(7):325-328.
- (14) LEVITT MO: Clillical use of amylase e/earallce alld isoalllylase measuremell/s. Mayo Clinic Proc 1979;54:428-431.
Referencia
- (15) REVIEW.Tl/e alllylase /0 creatillille clearallce ratio. Scand J Gastroenterol 1982;17: 833-837.
- (16) GRAHAM J, POKORNY WJ, MATTOX KL, JOROAN GL: Surgicalmanagemellt of acute pallcreatitis illjuries ill clzildrell. J Ped Surg 1978;13:693-697.
- (17) LEVITf MO, RAPOPORT M, COOPERBANO SR: Tlze rellal cleara/lce o[ amy/ase in rellal insu/ficiellcy, acute paflcreafitis, a”d macroalllylasemia. Ann Int med 1969;71: 919-925.
- (18) LEVIVE RI, GLAUSER FL, BERK JE: Enhacement of the amylase-creatillille e/earallce ratio ill disord.ers other thall acute pallcrea/itis. N Eng J Med 1975;29(7):329-332.
- (19) BERK JE: Clillical aplicatioll ofisoamylase allalysis. CHn Biochem 1979; 12:264-268.
- (20) SHW ACHMAN H, LEBENTHAL E, KHA W KT: Recurrellt acute pallcreatitis ill patiellts wich cystic fibrosis with lIormal pal/creatic ellzymes. Pediatrics 1975;55:86-95.
- (21) COX KL, AMENT ME, SAMPLE WF y COLS: The ultrasollic alld bioclzemical diagllosis of pallcrea/ic ellZYllles,J Ped 1980;96:407- 411.
- (22) BLUSTEIN PK, GASKIN K, FILLER R, HO es, CONNON J: Elldoscopic retrograde clzolallgiopallcreatograplzy ill pallcreatitis ill clzildrell alld adolescell/. Pediatrics 1981; 68(3): 387-393.
- (23) COONEY OR, JACOBOWITZ 1, TLANDER RL, ALLEN JE: pallcrea/icocolollic fistula: A complicatioll ofpallcreatic pseudocyst ill clzildlzood. J Ped Surg 1978; 13: 492-496.
- (24) CAMERON JL, KIEFFER RS, ANDERSON WJ y COLS:btternal pallcreatic fistula: Pallcrea/ic ascites aJ/d pleural effusiolls. Ann Surgery 1976; 184: 587-593.
- (25) FILSTON HC, MC LEOO ME, BOLMAN III RM, SCOTT JONES R: Improved maJragelllellt of pallcreatic lesions in clzildren aided by E RCP. J Ped Surg 1980; 15:121-128.
Fuente
- (26) FOULIS AK, MURRAY WR, GALLOWAY D y COLS: Endotoxaemia and C’ activatioll ill acute paJlcreatitis. Gut 1982; 23: 656-661.
- (27) RANSON JHC, SPENCER FC: Tlze role of peritolleal lavage in severe acute paJ/creatitis. Ann Surg 1978; 178: 656-660.
- 28) WEIZMAN Z, OURIE PR: Acute pancreatitis ill clzildhood J Ped 1988; 113: 24-29.
- (29) NIEOERAU C, LIOOLE R, FERRELL L, GRENOELL J: Beneficial effects of clzolecystokillin-receptor blockad.e alld inlzibition of proteolytic ellzYllle activity in experimelltal acute hemorrlzagic pallcreatitis ill mice. J clin Invest 1986;78:1056-1063.
- (30) STEER ML, MELDOLESI J: pathogellesis of acute pallcreatitis. Ann Rev Med 1988;39:95-105.
- (31) MILLAR AJW,ROOE H, STUNOEN RJ, CYWES S.Mallagelllefll of pancrea/ic pseudocysts in clzildern.J Ped Surg 1988;23:122-127.