Juan F. Valencia MD
Universidad de Caldas
Profesor Asistente Tecnología en Atención Prehospitalaria
Universidad Autónoma de Manizales – Instructor de APH Cruz Roja Seccional Caldas
Andrés M. Rubiano . MD
Neurocirujano
Coordinador UCI Urgencias . Hospital Universitario de Neiva
Facultad de Salud . Universidad Surcolombiana
Presidente Asociación Colombiana de Atención Prehospitalaria
Presidente ASCOME
Asociación Colombiana de Medicina de Emergencias
Las complicaciones generalmente se presentan por desconocimiento o inexperiencia en el manejo. El personal que accede a este tipo de pacientes en escenarios de montaña, idealmente debe tener conocimiento de la fisiopatología de la altura y de los cambios inducidos a nivel cardíaco y cerebral por la baja temperatura.
Una de las complicaciones que puede presentarse, especialmente con víctimas expuestas a la hipotermia en alturas elevadas es el congelamiento, que tiene unas pautas de manejo básico prehospitalario como son:
1. Evitar frotar la parte helada.
2. No permitir al paciente tener alcohol o tabaco.
3. No aplicar hielo o nieve.
4. No intentar deshelar la parte congelada con agua fría.
5. Mientras se realiza el transporte, cubrir suavemente el área congelada con un apósito y utilizar una férula o almohadilla para evitar cualquier traumatismo.
6. No intentar deshelar la parte congelada con temperaturas altas como las generadas por estufas, fogatas.
7. No romper las ampollas formadas.
8. Si se transporta a un paciente congelado, el personal prehospitalario debe proteger las partes congeladas de una lesión adicional y de cambios de temperatura. Se debe construir un marco alrededor del área helada para impedir que las vendas aprieten directamente el área afectada.
9. No permitir que el paciente con congelamiento en los pies camine, excepto cuando su vida o la del rescatador estén en peligro. Una vez los pies helados son recalentados, el paciente no puede caminar.
10. El shock asociado al congelamiento es muy raro. Sin embargo, el personal prehospitalario siempre debe estar alerta ante éste y debe empezar el tratamiento lo antes posible.
11. El tejido que se descongela y se recongela casi siempre muere. Por consiguiente, la decisión para descongelar el tejido helado en el campo compromete el personal a una situación que puede involucrar manejo de dolor. Es necesario entonces mantener vendas a una temperatura constante y proteger el tejido de la lesión adicional durante el recalentamiento y el transporte.
12. Si el recalentamiento se lleva a cabo en el campo, las extremidades no servirán para caminar. Es razonable considerar que el recalentamiento del tejido helado debe hacerse de una manera controlada; por tanto, debe considerarse durante evacuaciones o transportes prolongados. Si la decisión se toma, se debe preparar un baño de agua caliente (aproximadamente 40°C) en un recipiente grande para acomodar los tejidos helados sin tocar los lados o fondo del recipiente. Una fuente de agua caliente adicional debe estar disponible. Solicitar autorización médica para la administración de analgésicos orales, como Acetaminofén, Ibuprofeno o Aspirina. Debe mantenerse el agua a aproximadamente 40°C y suavemente debe hacerse circular alrededor del tejido helado desde la parte más distal hasta lavar toda la parte congelada.
13. Normalmente después del recalentamiento debe presentarse dolor y eso indica que el tejido se ha descongelado exitosamente. Después de recalentar, colocar los tejidos helados en aire caliente, no secarlos con toallas. Después de descongelar los tejidos que estaban profundamente helados, éstos pueden desarrollar ampollas o tornarse cianóticos. Las ampollas no deben romperse y deben protegerse de una lesión externa. Cubrir con gasas entre los dedos afectados y vendar los tejidos afectados con una compresa suave y estéril.
El tratamiento de la congelación profunda es sumamente doloroso y es mejor realizarlo intrahospitalariamente. En la mayoría de las circunstancias, los riesgos presentados por recalentamiento mal hecho o por recongela miento pesan más que los riesgos de retardar el tratamiento para congelación profunda.
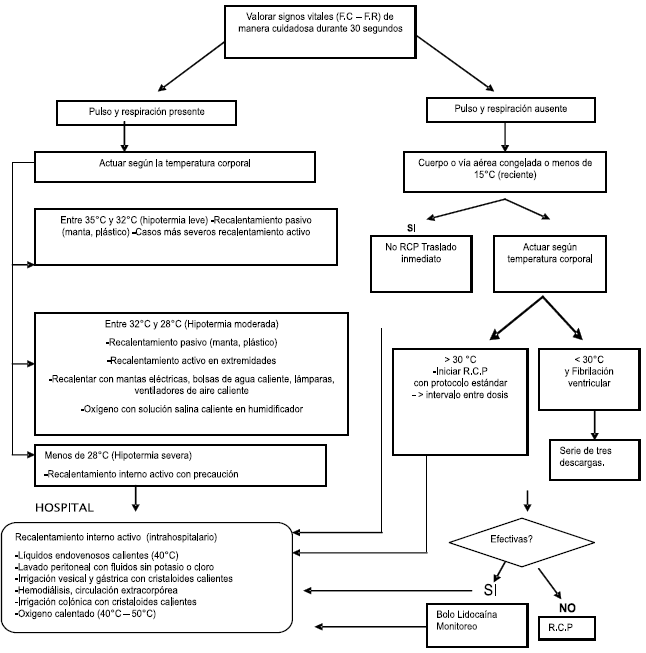
Algoritmo de Tratamiento de la Hipotermia
Terapia Inicial para Todos los Pacientes
. Retirar ropas húmedas, frías o mojadas
. Proteger de la pérdida calor (manta térmica o aluminizada)
. Ubicar el paciente en un área con aire tibio o caliente
. Evitar movimientos bruscos o actividad excesiva
. Monitorear la temperatura central y el ritmo Cardíaco
FIGURA 1. ALGORITMO DE TRATAMIENTO DE LA HIPOTERMIA
VISITE: GUÍA DE ATENCIÓN MÉDICA PREHOSPITALARIA POR TEMAS
Lecturas Recomendadas
1. De France V: Manejo prehospitalario de la hipotermia, en: Rubiano A, Paz A: Fundamentos de Atenci ón Prehospitalaria. 1 Edicion, Ed Distribuna. (Bog), 2004. pp 791-797.
2. Ulrich AS, Niels KR. Hypothermia and localized cold injuries, Emerg Med Clin N Am 2004; 22:281-298.
3. Feldhaus KM, Submersion. Rosen.s Emergency Medicine 2002; 139:2050-2054.
4. National Association of Emergency Medical Technician: Basic and advanced life support, 5th edition, Provider and Instructor Manual, (Ed) Mosby : St Louis MO, 2003. pp 1-353.
5. American College of Emergency Medicine, Basic Trauma Life Support for paramedics and advanced EMS providers, 3rd edition, Provider Manual. (Ed) Congress Publication Data. Alabama, 1998. pp 1- 399.
6. Danzl D. Hypothermia. Emergency Medicine Secrets. 2nd Ed. Hanley and Belfus. Philadelphia (Pen). 1.999 pp 307-312.
7. International Consensus on Science. Guidelines 2.000 for Cardiopulmonary Resuscitation. American Heart Association. Circulation, 2.000: (102) Supplement: pp I 229 – I 232.
8. Hannaia N, Zimmerman J. Accidental Hypothermia. Critical care Clin. 1.999 (15): pp: 235-250.
9. Jolly B, Ghezzy K: Accidental Hypothermia. Emerg. Med Clinics of NA. 1.992 (10): pp 311-328.
10. Maryland Protocols. The Maryland Medical Protocols for Emergency Medical Services Providers. Maryland EMS Institute. Enviromental Emergencies. III . O- 1. 2.000.
11. Morandeira JR, Avellanas M . Manual de medicina de montaña. Zaragoza: PRAMES SA, 1996; 171-174.
12. Morandeira JR. Alteraciones producidas por el frío. Prevención y tratamiento. Medicina Deportiva (Barcelona) 1992; 41: 417-426.
13. Antretter H, Dapunt OE, Mueller LC. Survival after prolonged hypothermia. N Engl J Med 1994; 330: 219.
14. Guyton AC, Hall JE. Tratado de fisiología médica, 9º ed. Madrid, Mc Graw-Hill – Interamericana de España, 1996; 993-1006.
15. Correa JC, Angel JN, Muñoz JD. Emergencias medico quirurgicas en pediatria. Primera edicion. Hospital Universitario San Vicente de Paul. Medell ín. 2001.