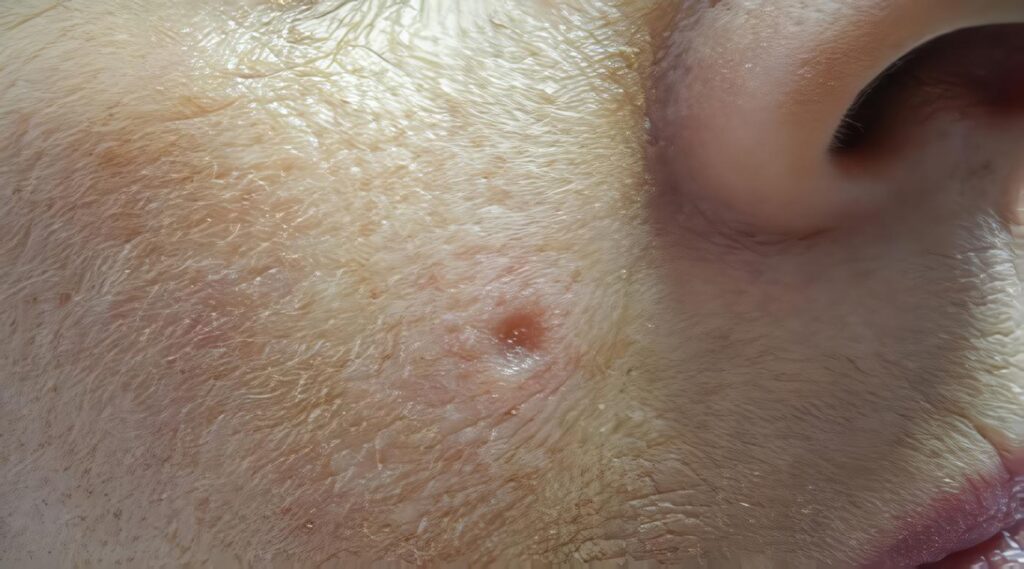
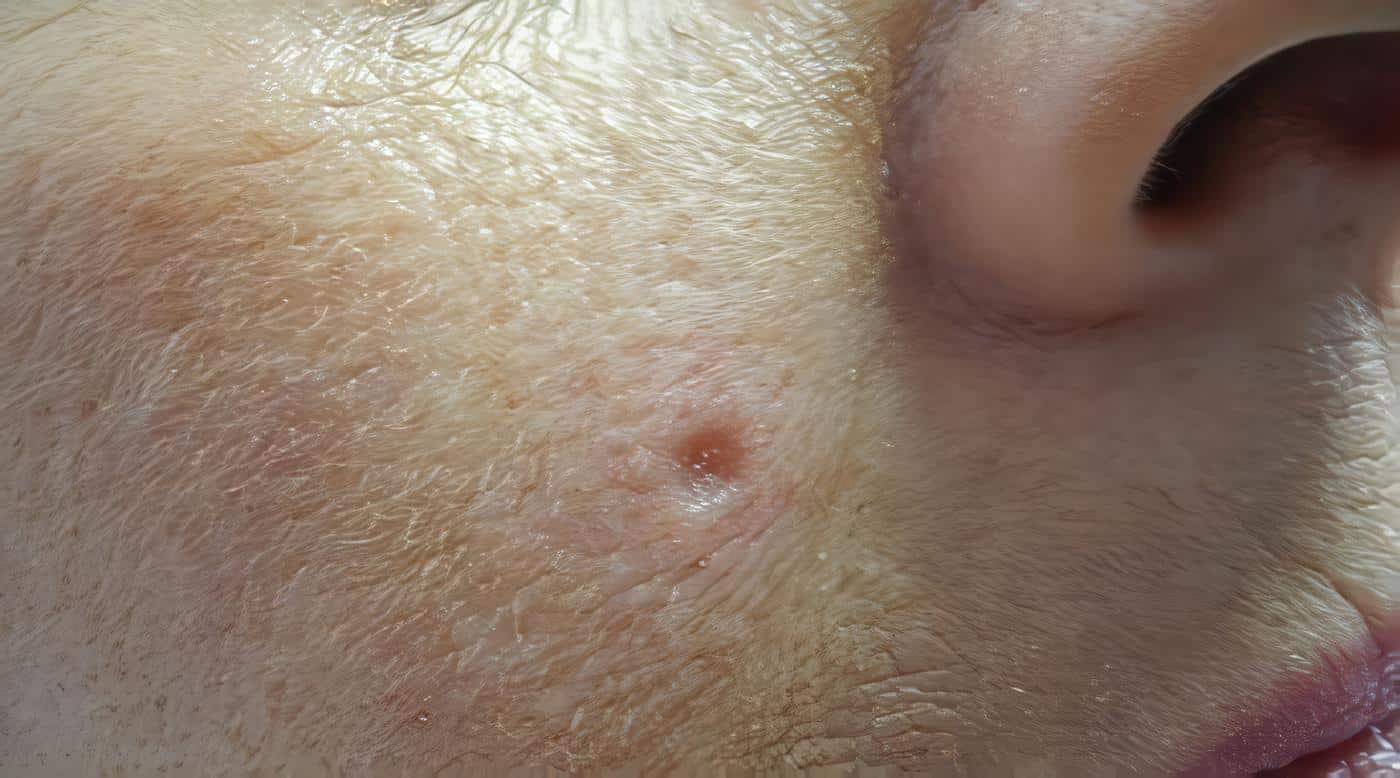
Seguimiento
Las metástasis ocurren más frecuentemente en los primeros 5 años del tratamiento: 69% en el primer año, 85% en los dos primeros años, 91% en los tres primeros años y 95% en los cinco primeros años. Por este motivo, es preciso el control cada tres meses durante los primeros dos años, cada seis meses hasta el quinto año y posteriormente cada año. El seguimiento a largo plazo es importante porque estos pacientes tienen más riesgo que la población general a desarrollar nuevos carcinomas.
Tratamiento Interdisciplinario
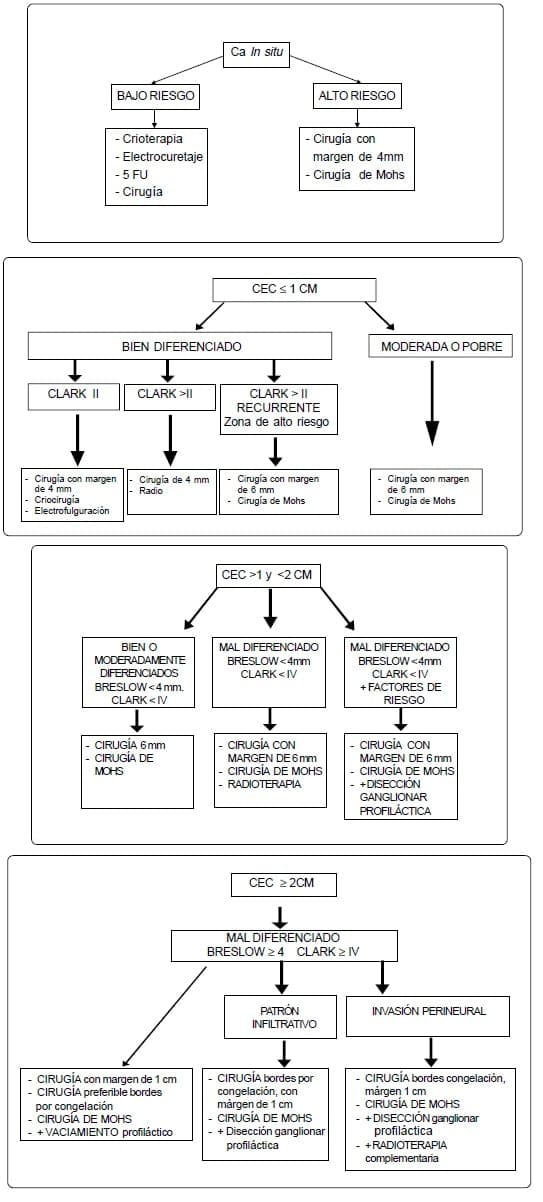
Tratamiento del CEC de piel según factores de riesgo
CEC in situ
- Enfermedad de Bowen de BAJO RIESGO (sin compromiso folicular profundo): criocirugía o electrofulguración y curetaje, o 5-fluorouracilo tópico, o resección quirúrgica.
- Enfermedad de Bowen de ALTO RIESGO (compromiso folicular profundo, o recurrente, o localizada en áreas de alta recidiva): resección quirúrgica. La cirugía micrográfica de Mohs es recomendable cuando los recursos lo permitan.
CEC invasor
CEC Invasor, menor o igual a 1 cm:
- Bien diferenciado. Nivel II de Clark, es decir invasión muy superficial, la primera indicación terapéutica es la cirugía; en segundo lugar, la criocirugía y en tercer lugar la electrofulguración y curetaje.
- Bien diferenciado. Si el Nivel de Clark es mayor de II: resección quirúrgica (con 4 mm de margen de seguridad). Si existe contraindicación médica para la cirugía, radioterapia. Y Si la lesión es recurrente o está localizada en área de alto riesgo, resección quirúrgica (6 mm de margen de seguridad). La técnica de Mohs cuando los recursos lo permitan.
- Moderado a pobremente diferenciado: resección quirúrgica. La cirugía micrográfica de Mohs cuando los recursos lo permitan.
CEC Invasor, mayor de 1 cm y menor de 2 cm
- Bien a moderadamente diferenciado, Breslow < 4 mm y Clark < IV: está indicada la cirugía (con mínimo 6 mm de margen de seguridad). La cirugía micrográfica de Mohs cuando los recursos lo permitan.
- Mal diferenciado, Breslow < 4 mm y Clark < IV: Cirugía (mínimo 6 mm de margen de seguridad). La cirugía micrográfica de Mohs cuando los recursos lo permitan. Si existen contraindicación médica, radioterapia.
- Mal diferenciado, Breslow < 4 mm y Clark < IV: Factores de riesgo (recurrente, perineural, área irradiada, cicatriz): cirugía (con mínimo 6 mm de margen de seguridad). La cirugía micrográfica por técnica de Mohs, cuando los recursos lo permitan se recomienda considerar la posibilidad de practicar disección ganglionar profiláctica.
CEC Invasor ³ 2 cm
- Mal diferenciado, Breslow ³ 4 mm y Clark ³ IV. Resección quirúrgica (preferible con bordes por congelación). La cirugía micrográfica por técnica de Mohs cuando los recursos lo permitan. Además, disección ganglionar profiláctica. Se debe considerar radioterapia complementaria.
- Mal diferenciado, Breslow ³ 4 mm y Clark ³ IV, Patrón infiltrativo o recurrente: resección quirúrgica (preferiblemente con bordes por congelación). La cirugía micrográfica por técnica de Mohs, cuando los recursos lo permitan. Además, disección ganglionar profiláctica.
- Mal diferenciado. Breslow ³ 4 mm y Clark ³ IV, Invasión Perineural: resección quirúrgica con bordes por congelación. La cirugía micrográfica por técnica de Mohs, cuando los recursos lo permitan. Además, disección ganglionar profiláctica y radioterapia complementaria.
NOTA: En los pacientes con adenopatías a nivel de cuello, se practica disección ganglionar radical de cuello clásica, de tipo terapéutico, siempre y cuando los pacientes sean candidatos a resección quirúrgica completa del primario.
Etiología
- Ca originado en cicatriz: resección quirúrgica. La cirugía micrográfica de Mohs cuando los recursos lo permitan. Cuando hay invasión a músculo o hueso, se debe amputar. El manejo multidisciplinario es aconsejable y se debe considerar la posibilidad de disección ganglionar profiláctica.
- Ca radioinducido: resección quirúrgica. Cuando los recursos lo permitan, cirugía micrográfica de Mohs. El manejo del defecto quirúrgico debe ser conservador, con cicatrización por segunda intención o injertos debido a la alta tasa de recurrencia. El manejo multidisciplinario es aconsejable y se debe considerar la posibilidad de disección ganglionar profiláctica.
Otros
- Ca con invasión perineural: resección quirúrgica. La cirugía micrográfica de Mohs, cuando los recursos lo permitan. En ambos casos se debe practicar radioterapia complementaria al sitio del primario. El manejo multidisciplinario es aconsejable, y se debe considerar la posibilidad de disección ganglionar profiláctica.
- Ca verrucoso: resección quirúrgica. Cuando hay invasión a músculo o hueso se debe amputar. La cirugía micrográfica de Mohs, cuando los recursos lo permitan. La radioterapia no es efectiva y puede ocasionar transformación anaplásica. El manejo multidisciplinario es aconsejable.
- Ca periungueal: está indicada la resección quirúrgica. Cuando hay invasión a articulación o hueso se debe amputar. La cirugía micrográfica de Mohs es recomendable practicarla, cuando los recursos lo permitan.
NOTA: En los casos en que se ha practicado resección quirúrgica y se informa algún borde comprometido, se debe estudiar muy bien el caso, discutirlo con patología para localizar con exactitud el sitio de tumor residual y, en primera instancia, re-intervenir. En los casos en que no sea posible, se debe remitir al paciente a radioterapia, pero es preciso indicar al radioterapeuta el sitio exacto a irradiar.
Tratamiento de CEC en Áreas de Transición a Mucosa, según Factores de Riesgo
Ca de VERMILLÓN
Ca in situ de vermillón:
- Menor o igual 1 cm, bien diferenciado: Cualquier método destructivo es eficaz, criocirugía o electrofulguración y curetaje o láser de CO2.
- Mayor de 1cm, pero <2 cm, bien diferenciado: Criocirugía.
- Mayor de 2 cm: resección quirúrgica.
Ca Invasor de vermillón:
- Menor o igual a 1 cm. Bien diferenciado, Breslow > de 1 mm: resección quirúrgica. La cirugía micrográfica de Mohs cuando los recursos lo permitan.
- Mayor de 1 cm y < 2 cm, moderado o mal diferenciado: resección quirúrgica. La cirugía micrográfica de Mohs cuando los recursos lo permitan. La disección ganglionar profiláctica está indicado cuando presenta factores de riesgo adicionales, por ejemplo carcinoma recurrente, invasión perineural, localización en zona previamente irradiada o surge en cicatriz previa.
- Mayor o igual a 2 cm, moderado o mal diferenciado, Breslow > 4 mm, invasión perineural: resección quirúrgica más disección ganglionar supraomohioidea profiláctica del lado comprometido o en forma bilateral si se encuentra en la línea media (disección de los niveles I-II-III del cuello; grupo submandibular, yugulares superiores y yugulares medios). Requiere manejo multidisciplinario.
Ca de labio superior
- Mayor de 2 cm, moderado o mal diferenciado, Breslow > 4 mm, invasión perineural: resección quirúrgica más disección ganglionar parotidea, más disección ganglionar profiláctica supraomohioidea del lado comprometido.
NOTA IMPORTANTE: El tratamiento del CEC de las mucosas de labio es diferente.
Genitales
-
Papulosis Bowenoide:
Métodos destructivos superficiales: criocirugía, electrofulguración y curetaje, 5-fluorouracilo tópico. En los casos en que no se puede distinguir de un Ca in situ o si se trata de una lesión recurrente, resección quirúrgica. Cirugía micrográfica de Mohs cuando los recursos lo permitan.
-
Enfermedad de Bowen (Eritroplasia de Queirat).
Si no hay compromiso folicular profundo, métodos destructivos superficiales: criocirugía, electrofulguración y curetaje, 5-fluorouracilo tópico, radioterapia. Con compromiso folicular profundo, resección quirúrgica. Cirugía micrográfica de Mohs cuando los recursos lo permitan
-
Carcinoma invasor de pene: resección quirúrgica.
Requiere enfoque multidisciplinario. Cirugía micrográfica de Mohs cuando los recursos lo permitan. Se debe amputar en tumores mayor de 3 cm, mal diferenciados y con invasión profunda. -
Ca invasor de vulva: resección quirúrgica.
Requiere enfoque multidisciplinario. Cirugía micrográfica de Mohs cuando los recursos lo permitan. La vulvectomía está indicada para lesiones extensas o multicéntricas. -
Conjuntiva:
Por presentar bordes bien definidos, se puede resecar con 3 mm de margen de seguridad; previa cauterización de vasos epiesclerales, se inicia queratectomía superficial, cuidando de no lesionar la membrana de Bowman, ni penetrar esclera. La resección debe incluir conjuntiva y tenon; luego se realiza plastia conjuntival. Si hay compromiso intraocular, se debe enuclear. Si infiltra la órbita, se debe exanterar. Radioterapia: al realizar exanteración, si la patología informa incompletamente resecado en ápex, complementar radioterapia. Si hay compromiso periorbitario, se debe resecar en bloque: maxilectomía o cirugía craneofacial. Quimioterapia: Cuando hay tumores corneo-conjuntivales que no permiten la oclusión palpebral por su tamaño y en los que queda tumor residual epiescleral, se puede realizar quimioterapia tópica combinada con cortisona colirio para evitar querato-conjuntivitis química.
Anexo 1
Cirugía
Una vez resecado el tumor, la reconstrucción debe realizarse en el mismo acto operatorio. Existen fundamentalmente cinco modalidades:
Cierre por segunda intención
Generalmente corresponde a pequeñas áreas cruentas, menores de 5 mm, que cicatrizan por el fenómeno de contracción, ya que son de espesor total. Tienen mejor resultado estético en superficies cóncavas. No está indicado en bordes libres (por ejemplo párpados, nariz, labios), pues pueden generar retracciones en los tejidos vecinos produciendo deformidades que eventualmente causan alteraciones funcionales y estéticas. La demora en el cierre de las heridas es en promedio de 14 a 21 días. Para superficies mayores se recomienda hacerle cobertura cutánea.
En ciertos casos seleccionados (por ejemplo con riesgo quirúrgico elevado), puede estar indicado el cierre por segunda intención, pues tiene ventajas sobre los métodos “ciegos”: rapidez, economía, disponibilidad de toda la pieza quirúrgica para su correcto estudio en patología de las características del tumor y de los márgenes quirúrgicos.
Cierre primario
Usualmente es un cierre en huso, que puede implicar un pequeño sacrifico de piel sana en los extremos del defecto. La cicatriz final debe adaptarse a las líneas de piel de tensión relajada. Cuando se comprometen los bordes libres, como el párpado o el labio, los diseños deben modificarse a resecciones en pentágono para evitar retracciones. La curación se acerca lo más posible a la cicatrización por primera intención, requiriendo retirar puntos en el mismo tiempo que se recomienda para el cierre de una herida simple de piel de acuerdo al sito anatómico (por ejemplo, en cara entre 5 y 7 días).
Injertos de piel
Se utilizan en superficies preferiblemente convexas (como la nariz) o cuando no hay tejido disponible para un colgajo. En cara se prefieren de espesor total para disminuir el fenómeno de la contracción secundaria, la cual genera retracciones y deformidades con implicaciones estéticas y funcionales no deseadas. Pueden ser complemento de los colgajos cuando el tamaño y localización del defecto lo requiera. Dependen de un lecho bien vascularizado.
Colgajos locales
En defectos relativamente pequeños, menores de 5 cm de diámetro, se pueden utilizar diversidad de colgajos locales, cuando no es posible el cierre primario. Tienen como ventaja frente a los injertos que son piel similar a la del defecto, no se contraen y pueden crecer a la misma velocidad del paciente, tienen circulación propia, es decir que no dependen del lecho, lo cual permite cubrir estructuras nobles. El diseño depende de la forma, tamaño y localización del defecto, así como de la disponibilidad de tejidos adyacentes, la circulación del mismo y la experiencia del cirujano. Permiten hacer reconstrucciones inmediatas y el tiempo quirúrgico es comparable al de los injertos. La curación tiene las mismas condiciones de la cicatrización por primera intención de un cierre primario.
Colgajos a distancia y colgajos libres (microquirúrgicos)
Pueden ser axiales, fasciocutáneos, músculocutáneos. Su elección depende del tamaño y tipo de defecto, de si se requieren además de los tejidos de cobertura tejidos de soporte como hueso o cartílago, ya sea asociando colgajos con injertos o transportando colgajos compuestos. Implican condiciones previas del paciente que permitan ser llevado a cirugía mayor y de la experiencia del cirujano, así como de los recursos técnicos específicos para cada caso.
Anexo 2
Cirugía Micrográfica de Mohs
En cirugía convencional se resecan los cánceres de piel basándose en el aspecto clínico de los límites del tumor, y a partir de este juicio se dejan márgenes de resección amplios, tratando en esta forma de extirpar el cáncer en su totalidad.
La cirugía micrográfica de Mohs, es una técnica para la extirpación secuencial del cáncer de piel, ideada por Frederick Mohs en 1936. Se denomina micrográfica porque un 100% del área de corte se analiza por congelación al microscopio y además porque se marca y gráfica cada uno de los bordes de sección, de suerte que en todo momento se establece una orientación microscópica clara y precisa entre cada uno de los bordes y su exacta localización en el paciente.
Esto permite operar un cáncer de piel en forma secuencial, resecando en forma tridimensional únicamente los sitios comprometidos por el tumor, respetando la piel sana; permite resecar un cáncer de piel con máxima seguridad oncológica y con mínima deformidad funcional y estética, pues se conserva la piel sana. La principal indicación es cuando los límites clínicos o histológicos del tumor no son precisos y cuando el tumor está localizado en áreas en las cuales es indispensable ahorrar tejido sano con fines funcionales y estéticos (por ejemplo, párpados, nariz, pabellones auriculares, etc).
Anexo 3
Radioterapia
Rayos X superficiales
Se puede usar rayos X superficiales o de ortovoltaje.
Para lesiones de 0,5-2 cm la dosis total varía entre 45-51 Gy, en fracciones de 3 Gy/día con energías de 50-150 Kev con hvl de 0,7 mm de aluminio hasta 0,52 mm de cobre, con márgenes de 5-10 mm o fraccionamientos diferentes, hasta dosis equivalentes totales iguales a las descritas.
Para lesiones mayores de 2 cm, la dosis total es de 50-55 Gy, en fracciones de 2,5 Gy/día, con energías de 90-300 Kev con hvl de 0,87-3,7 mm de cobre, con márgenes entre 1-2 cm o fraccionamientos equivalentes diferentes, hasta dosis equivalentes totales iguales a las descritas.
Agregar 0,5 cm a los márgenes de carcinoma basocelular morfeiforme para disminuir recurrencias locales.
Los rangos permitidos varían dependiendo del juicio clínico, estado tumoral y respuesta clínica del tumor y pueden variar entre 30 y 60 Gy, en fracciones de 2-5 Gy/día.
Fotones o electrones de alta energía
Para lesiones de 0,5-2 cm, la dosis total varía entre 49-56 Gy, en fracciones de 3,3 Gy/día con fotones de 4-6 Mev o con electrones de 9-16 Mev, en fracciones de 2 Gy/día dejando márgenes de 10-15 mm.
Para lesiones mayores de 2 cm, la dosis total varía entre 55-60.5 Gy, en fracciones de 2.75 Gy/día con fotones de 4-6 Mev o con electrones de 9-16 Mev, en fracciones de 2 Gy/día dejando márgenes entre 1-2 cm.
Y Para lesiones mayores de 2 cm que comprometan hueso, la dosis total varía entre 68-72 Gy, en fracciones de 2 Gy/día, con energías de fotones de 4-6 Mev, dejando márgenes entre 1-2 cm o con electrones de 9-20 Mev, en fracciones de 2 Gy día dejando márgenes entre 2-2,5 cm.
Los rangos permitidos varían dependiendo del juicio clínico, estado tumoral y respuesta clínica del tumor, de 30 a 75 Gy, en fracciones de 2-5 Gy/ día.
En el Instituto Nacional de Cancerología la recomendación es tratar con rayos X o electrones. Describimos la técnica con fotones de acuerdo con la literatura, pero no la recomendamos, salvo casos de grandes lesiones en las cuales la combinación fotones y rayos X o electrones es utilizada con frecuencia.
Anexo 4
Criocirugía
Es una técnica eficaz y económica. Utiliza nitrógeno líquido como criógeno, que permite alcanzar temperaturas muy bajas en los tejidos, lo que lleva a su destrucción. Se utilizan cuatro técnicas principales: atomizador spray abierto, atomizador spray cerrado, conos y probetas que requieren equipo especial de crioterapia. Es indispensable monitorizar las temperaturas en los tejidos mediante termocouples y un aparato especial de medición.
En un primer tiempo, se delimita al tumor y se dibujan los márgenes quirúrgicos de una manera análoga a los usados en cirugía convencional según las características del carcinoma. Previa asepsia, antisepsia y anestesia local infiltrativa, se realiza una “saucerización” del tumor para estudio de patología, curetaje y se colocan 2 termocuples, un lateral y otra en profundidad. Posteriormente se practica la criocirugía utilizando una de
las cuatro técnicas previamente descritas hasta lograr una temperatura en los tejidos de –50°C. El tiempo de descongelación debe ser mayor al tiempo de congelación y varía según la técnica utilizada. Después de descongelación completa de la lesión se realiza un nuevo ciclo de congelación–descongelación.
La cicatrización por segunda intención dura aproximadamente 6 semanas.
Anexo 5
Electro fulguración Y Curetaje
Está basada en la diferencia de consistencia entre el tejido tumoral y el tejido sano. Los buenos resultados dependen de la experiencia del operador.
Se delimita el tumor y se dibujan los márgenes según los mismos patrones que en cirugía convencional. Previa asepsia, antisepsia y anestesia local infiltrativa, se realiza una “saucerización” del tumor para estudio de patología. Se practica un primer curetaje, con cureta grande, seguido por electrofulguración del lecho quirúrgico. Se repite el procedimiento con cureta pequeña.
La cicatrización por segunda intensión dura en promedio 3 a 6 semanas, según la localización y tamaño del tumor.
Lecturas Recomendadas
- 1. ACOSTA AE. Lesiones premalignas epìdérmicas. En: Actas Medicina Interna. Santafé de Bogotá: Ediciones Acta Médica Colombiana, 1993.
- 2. ACOSTA AE. Cáncer de piel. Programa actualización médica permanente. Ascofame, Afidro 11:17, 1996.
- 3. ACOSTA AE. Clinical parameters of tumescent anesthesia in skin cancer reconstructive surgery. Arch Dermatol 133:451, 1997.
- 4. ACOSTA AE. Cirugía Micrográfica de Mohs I. Arch Dermatol (versión española) 10:45, 1999.
- . ACOSTA AE. Cirugía Micrográfica de Mohs II. Arch Dermatol (versión española) 10:101, 1999.
- 6. BRODLAND DG, ZITELLI JA. Surgical margins for excision of primary cutaneuous cell carcinoma. J Am Acad Dermatol 27:241, 1992.
- 7. COTTEL WI. Perineural invasion by squamous-cell carcinoma. J Dermatol Surg Oncol 8:589, 1982. 8. DZUBOW L, GROSSMAN D. SAUMONS CELL. Carcinoma and Verrucous Carcinoma. En: Cancer of the skin. p 74-84.
- 9. FRIEDMAN RJ, RIGEL DS, KOPF AW, HARRIS MN, BAKER D. Philadelphia: WB Saunders, 1991.
- 10. GOLDSCHMIDT H, SHERWIN WK. Office radiotherapy of cutaneous carcinomas I. Radiation techniques, dose schedules, and radiation protection. J Dermatol Surg Oncol 9:31, 1983.
Referencias
- 11. GOLDSCHMIDT H, SHERWIN WK. Office radiotherapy of cutaneous carcinomas II. Indications in specific anatomic regions. J Dermatol Surg Oncol 9:47, 1983.
- 12. HAAS AF. Features associated with metastasis. En: Cutaneous Oncology. Miller S, Maloney ME (editors). Oxford-Blackwell Science, 1998. p500-505
- 13. HORN TD, MORESI JM. HISTOLOGY. En: Cutaneous Oncology. Miller SJ, Maloney ME (editors). Oxford- Blackwell Science, 1998. p481-93.
- 14. INC. Registro Anual de Cáncer, Instituto Nacional de Cancerología. Santafé de Bogotá, 1998.
- 15. KUFLIK EG, Cryosurgery update. J Am Acad Dermatol 31:925, 1994.
- 16. KWA RE, CAMPANA K, MOY RL. Biology of cutaneous squamous cell carcinoma. J Am Acad Dermatol 26:1, 1992.
- 17. PEARON G, LANG JR. Management of squamous cell carcinomas and lymph node evaluation. En: Wheeland RG. Cutaneous Surgery. Philadelphia: WB Saunders, 1994.
- 18. PRESTON DS, STERN RS. Nonmelanoma cancers of the skin. N Engl J Med 23:1649, 1992.
- 19. ROWE DE, CARROLL RJ, DAY CL, ET AL. Prognostic factors for local recurrence, metastasis, and survival rates in squamous cell carcinoma of the skin, ear, and lip: implications for treatment modality selection. J Am Acad Dermatol 26:976, 1992.
- 20. SALASCHE SJ, CHENEY ML, VARVARES MA. Recognition and management of the high-risk cutaneous squamous cell carcinoma. Curr Probl Dermatol 5:143, 1993. 21. SALASCHE SJ. Features associated with recurrence. En: Cutaneous Oncology. Miller SJ, Maloney ME (editors). Oxford- Blackwell Science, 1998.