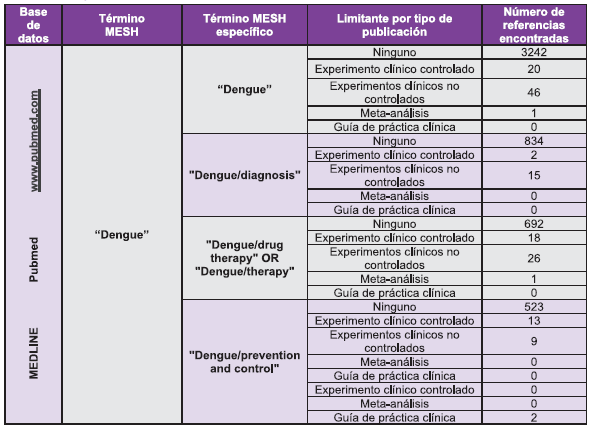
Anexo 1. Estrategia de Búsqueda en Fuentes de Información Primaria
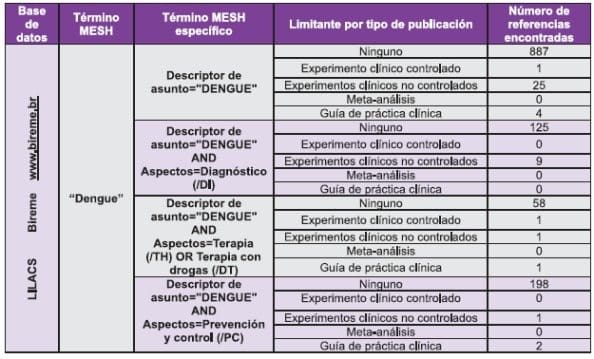
Anexo 2. Estrategia de Búsqueda en Fuentes de Información Primaria LILACS
Como fuentes de informacion secundarias se acudio a la colaboracion Cochrane, analizando las distintas bases de datos de The Cochrane Library Plus en espanol (Issue 1, 2006). En The Cochrane Database of Systematic Reviews (CDSR) se encontraron tres documentos con el termino de busqueda, pero las revisiones no eran pertinentes.
En las bases de datos de Registro de Ensayos Clinicos Iberoamericanos, Bandolera, Informes de Gestion Clinica y Sanitaria y Agencias Iberoamericanas de Evaluacion de Tecnologias Sanitarias tampoco se encontraron resultados alusivos.
En CENTRAL (The Cochrane Central Register of Controlled Trials), se encontraron 39 referencias, que incluyen topicos de inmunizacion, diagnostico serologico, tratamiento con esteroides y rehidratación con diferentes tipos de soluciones. Todos estos se comentan en la bibliografía y en los apartados correspondientes.
Se buscaron guias de practica clinica (GPC) alusivas al tema, principalmente valorando los principales centros de almacenamiento de GPC internacionales (National Guideline Clearinghouse y CMA Infobase Clinical Practice Guidelines).
Con el termino MESH “dengue” solo se encontro una guia sobre virus de fiebres hemorragicas como armas biologicas. Complementando lo anterior, se revisaron las GPC existentes en el pais hasta el momento, Guia de atencion del dengue, Ministerio de Salud, resolucion 00412 de febrero de 2000 (45) y guias de practica clinica basadas en la evidencia Ascofame -ISS (1997, 1998) dengue y fiebre amarilla (46).
Anexo 3. Prueba de Torniquete: Técnica e Interpretación
Presión: insuflar el manguito del tensiometro hasta una cifra intermedia entre la presion sistolica y la diastolica, es decir, la suma de las presiones diastolica y sistolica dividido por 2. Ejemplo: si la tension arterial es de 120/80 la presion que se debe usar es de 100.
Tiempo de la prueba: la presion debe mantenerse durante cinco minutos.
Criterios de positividad: aparicion de petequias en cualquier region distal alsitio de la presion. La positividad de la prueba debe correlacionarse con el cuadro clinico, no solamente con el numero absoluto de petequias. Se considera positiva la prueba si se observan 20 o mas petequias en un espacio de 2,5 cm2 en la piel del antebrazo (OMS) (47).
Si no hay sangrado, la prueba del torniquete es negativa y no hay presencia de signos de alarma, el paciente puede recibir atencion ambulatoria, instruyendose al mismo o a sus familiares sobre la posibilidad de aparicion de sangrados como equimosis, petequias, otros signos de alarma y la indicación perentoria de consultar al medico o acudir a un centro asistencial tan pronto uno de estos aparezca.
Al aplicar esta prueba en mas de 1.100 ninos, esta tecnica estandar mostro una sensibilidad de 41,6% para infeccion por dengue con especificidad de 94,4%, valor predictivo positivo de 98,3% y valor predictivo negativo de 17,3%. Esta prueba diferencia pobremente entre dengue hemorragico (positivo en 45% de casos) y dengue clasico (positivo en 38% de casos). Al aplicar una prueba modificada disminuyendo el umbral a 10 petequias por 2,5 cm2 la sensibilidad aumenta a 45% con especificidad de 85% (48).
Anexo 4. Estudios Específicos de la Confirmación del Dengue Estudio Virológico
En los pacientes con dengue, la identificacion del serotipo causante de la enfermedad solo es posible amplificando la infeccion mediante aislamiento viral o por PCR. Idealmente, la muestra de sangre debe tomarse en los primeros tres dias de fiebre, maximo los primeros cinco dias, aunque excepcionalmente se ha aislado el dengue despues de este lapso.
Selección de pacientes: Pacientes que consulten por cuadro febril, preferiblemente de menos de 72 horas de evolucion y que no tengan otra causa conocida para su fiebre. Los pacientes que resulten negativos en la gota gruesa para malaria, provenientes de la zona urbana son buenos candidatos.
Recolección de la muestra: a) tome 10 ml de sangre total en un tubo esteril sin anticoagulante, mejor en tubo al vacio debidamente marcado, b) coloque la sangre en un lugar fresco hasta que el coagulo se forme y se retraiga; si se dispone de centrifuga, tambien es posible separar el suero por este procedimiento, c) una vez separado el suero, decantelo con tecnica aseptica a otro tubo esteril.
Coloque la muestra de inmediato en refrigeracion (4oC) si la muestra puede ser procesada en las siguientes 48 horas, si lo va a ser en periodos mayores debe congelarse a – 70oC (nitrogeno liquido) o en hielo seco. No se debe guardar en el refrigerador de la nevera porque esto disminuye notoriamente la variabilidad del virus dengue.
Transporte de la muestra: el tiempo entre la recoleccion de la muestra y su remision al laboratorio debe ser muy corto (hasta cuatro horas) porque el virus del dengue es muy termolabil. Las muestras deben enviarse refrigeradas (4oC) inmediatamente al laboratorio. Si no se garantiza la refrigeración durante todo el transporte no envie la muestra.
Cuando esto no es posible, las muestras pueden mantenerse refrigeradas hasta por una semana sin que se modifique sustancialmente la vitalidad del virus. Si este tiempo se prolonga, la muestra debe congelarse a – 70oC y garantizar su transporte a esta misma temperatura.
Remita la muestra acompanada de la respectiva orden de laboratorio con la siguiente informacion: nombre, fecha de recoleccion, fecha de inicio de sintomas, procedencia, indique que es para diagnostico de dengue.
El proceso de aislamiento e identificacion del virus toma aproximadamente quince dias a menos que sea una emergencia, hecho que debe manifestarse telefonicamente para acelerar el resultado. En el INS es posible hacerlo en 24 horas en casos de emergencia.
Resumen del procedimiento de la recoleccion del suero o plasma del paciente:
1. Rotule el tubo con el nombre del enfermo, fecha y lugar.
2. Tome de 5 a 10 ml de sangre total
3. Tape el tubo
4. Deje el tubo con la sangre en reposo y en posicion vertical, de una a dos horas, hasta que se produzca retraccion completa del coagulo y se separe del suero.
5. Con tecnica aseptica destape el tubo y aspire el suero con pipeta o jeringa esteril.
6. Remitalo al laboratorio de referencia inmediatamente en refrigeracion, recomendandose el uso de termo de icopor lleno de hielo para que no haya peligro de calentamiento.
4.1 Estudio Serológico
Consiste rutinariamente en la identificacion de anticuerpo de tipo IgM mediante la prueba Elisa, o anticuerpos totales mediante la prueba de inhibición de la hemaglutinacion, fijacion del complemento o neutralizacion.
• Seleccion de pacientes: Pacientes que consulten por cuadro febril de más de cinco dias de evolucion y que no tengan otra causa conocida para su fiebre
• Recoleccion de la muestra: a) tome 10 ml de sangre total en un tubo esteril sin anticoagulante, preferiblemente en tubo al vacio debidamente marcado, b) coloque la sangre en un lugar fresco hasta que el coagulo se forme y se retraiga; si se dispone de centrifuga, tambien es posible separar el suero por este procedimiento, c) una vez separado el suero, decántelo con tecnica aseptica a otro tubo esteril
• Transporte de la muestra: debe hacerse en condiciones de refrigeracion y con su respectiva orden de laboratorio debidamente diligenciada o una copia de la ficha clinica y epidemiologica del caso
• Procedimiento en la obtencion de suero postmorten: el tiempo de la toma de la muestra no debe ser mayor de 30 minutos postmorten con jeringa de 10 ml provista de aguja numero 18 a 20, haga una puncion cardiaca en el sexto o septimo espacio intercostal izquierdo, sobre la linea mamaria o sobre la linea media entre la linea mamaria y la línea axila anterior. Succione permanentemente mientras introduce la aguja para crear presion negativa, de tal modo que cuando la aguja penetre en la cavidad ventricular (izquierda o derecha) la sangre sea succionada hacia la jeringa. Continue con el procedimiento normal
(Ocasionalmente, la fibrinolisis postmortem altera los mecanismos de coagulación y, entonces, el suero no se separa. En tales circunstancias, debe centrifugarse de todas maneras el tubo de ensayo para separar el plasma de los globulos rojos, durante 30 minutos a 2.500 revoluciones por minuto. El plasma asi separado se pasara a un vial con tapa rosca debidamente rotulado).