CAMILO HERNÁNDEZ DE ALBA, M.D.
A pesar del incremento significativo en los índices de detección logrados mediante la implementación del tamizaje bioquímico para las diferentes cromosomopatías, surge la evaluación ecográfica del feto, en busca de ” marcadores ” que sugirieran compromiso fetal , como la alternativa que ofrece los más altos índices de detección.
El tamizaje ecográfico secuencial se realiza entonces en dos etapas del embarazo:
A- Entre las 10 – 13 Semanas: Mediante la determinación sistemática de la translucencia nucal (98,99,100,101.102,103,104) considerando como patológico cualquier valor por encima del percentil 95 para el CRL correspondiente.
B- Entre las 16 – 22 Semanas: Mediante la búsqueda detallada de ” marcadores ” de cromosomopatía (105,106,107,108,109,110,111,112,113) así:
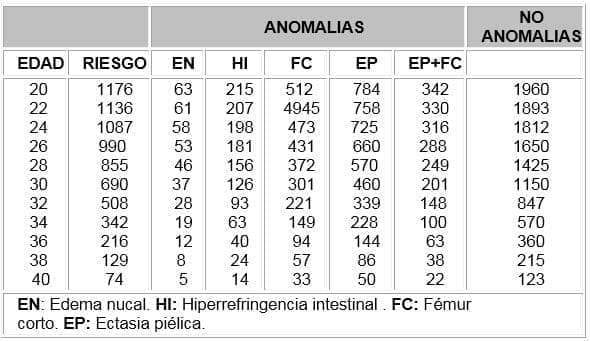
- Edema nucal. ( > o = 6 mm )
- Braquicefalia.
- Quiste de plexo coroideo.
- Golf – balls . ( Corte de cuatro cámaras cardíacas)
- Ectasia piélica.
- Hiperrefringencia intestinal.
- Húmero y fémur cortos.
- Clinodactilia.
- Sandal – Gap.
- Defecto estructural fetal.
Se aconsejará técnicas invasivas para cariotipaje fetal ante:
Translucencia nucal positiva. ( > P 95 para CRL correspondiente)
Edema nucal positivo. ( >= 6 mm )
Presencia de cualquier defecto de tipo estructural.
Presencia de marcadores ecográficos menores que al ser integrados de acuerdo a la tabla ( 3 ), arrojen un riesgo > o = 1: 270.
(Lea También: Técnicas Invasivas de Diagnóstico Prenatal)
Tabla #3

3. Diagnóstico prenatal en células fetales circulantes en sangre materna
La obtención no invasiva de células fetales a partir de la circulación materna, y el posterior diagnóstico a través de las mismas de anomalías genéticas, constituye uno de los principales retos de la medicina fetal actual.
Las investigaciones se centran en el aislamiento de las células fetales que atraviesan la barrera placentaria y circulan en sangre materna. Dichas células al ser nucleadas constituyen una fuente de cromosomas y de DNA fetal para diagnóstico genético prenatal.
En los últimos cuarenta años se han publicado múltiples trabajos sugiriendo primero y confirmando después, la presencia de células nucleadas procedentes del feto en la circulación periférica de mujeres embarazadas. Sin embargo, los resultados publicados durante los primeros años de investigación fueron pocos alentadores.
Actualmente, gracias a los avances realizados en las áreas de la inmunología ( anticuerpos monoclonales ), de la separación celular ( fluorescence activated cell shorter o FACS, magnetic activated cell shorter o MACS ) y de la biología y citogenética molecular ( reacción en cadena de la polimerasa o PCR, hibridación insitu fluorescente o FISH ), resulta posible estudiar y caracterizar las diferentes poblaciones celulares fetales presentes en la circulación periférica de la mujer embarazada.
Los principales tipos celulares estudiados son : linfocitos, células trofoblásticas y eritroblastos (114, 115, 116, 117, 118, 119, 120)
Linfocitos Fetales
La detección más temprana de linfocitos fetales en sangre materna, es referida por Faust y cols. En 1.976 a las 7-8 semanas de embarazo. La proporción de linfocitos fetales en sangre materna oscila entre 0.01 % y 3.7 % estimándose que la relación entre linfocitos fetales y maternos varía entre 1/800 y 1/60.000.
Sin embargo el aislamiento de los linfocitos fetales a partir de sangre periférica materna mediante anticuerpos monoclonales anti HLA, presenta tres grandes dificultades. Por un lado, el gran polimorfismo de los loci HLA hace que la selección del anticuerpo sea especialmente difícil . Por otro lado, la necesidad de identificar los antígenos celulares parentales previamente al aislamiento de las células fetales, convierte al método en demasiado largo y costoso para la práctica clínica. Y por último la falsa paternidad es un punto importante a tener en cuenta, si el aislamiento de células fetales se realiza únicamente con base a los loci HLA paternos.
De todas formas el curioso fenómeno de la persistencia de linfocitos fetales en la circulación materna durante un período de tiempo superior a cinco años postparto, hace que esta población celular fetal no sea la más idónea para el diagnóstico prenatal no invasivo.
Células trofoblásticas
Las células trofoblásticas son células fetales multinucleadas procedentes de las vellosidades coriales, que están en íntimo contacto con la circulación materna. En 1.982, Goodfellow y Taylor publican el aislamiento de células trofoblásticas en sangre periférica materna usando un anticuerpo microvellositario antitrofoblástico.
Se cree que a partir del segundo mes de embarazo, la tasa por día de células trofoblásticas que migran desde las vellosidades coriales a la circulación materna es de 100.000, estimándose que su dilución en la población de leucocitos maternos es de 1:10.
A pesar de que las células trofoblásticas son la población celular fetal que más tempranamente se pone en contacto con la circulación materna, y probablemente también es el grupo celular fetal con mayor representación en el torrente sanguíneo materno, su utilización en el diagnóstico prenatal no invasivo presenta varios problemas : la posibilidad de una discrepancia genética entre el trofoblasto y el feto, y el aspecto multinucleado de las mismas, que puede representar un problema a la hora de la interpretación y análisis genético de dichas células.
Eritroblastos fetales
Una de las primeras publicaciones en documentar el paso de eritroblastos fetales a la circulación materna es la de Creger y Steele en 1.957. se ha estimado que la proporción de eritroblastos fetales en la circulación materna es de más de una célula fetal por 50.000 células maternas. Aproximadamente 0.7cc de sangre fetal se encuentra diluida en la circulación materna.
Los eritroblastos representan una población celular diana ideal para los experimentos de aislamiento y detección de células fetales a partir de la circulación materna, dado que en muy raras ocasiones circulan en sangre periférica de adultos normales, estando presentes en cantidades considerables en la circulación fetal. Dado que los eritroblastos tienen una vida media de tres meses, aquellos que se aislen de la circulación periférica materna durante el embarazo, seguramente habrán derivado del mismo.