RTU de próstata, análisis de 95 pacientes
Resumen
Se evalúa en forma retrospectiva 95 pacientes con elevación en los niveles de antígeno prostático específico (PSA), a quienes se les practica resección transuretral de próstata (RTUP) o adenomectomía transvesical después de realizar una o varias biopsias de la glándula con resultado negativo para diagnóstico de cáncer de próstata.
El tamizaje empleado en la actualidad para el diagnóstico de cáncer de próstata, deja un grupo de pacientes en quienes no se logra confirmar el diagnóstico a pesar de varias biopsias de la prostática. Todos los pacientes intervenidos presentan sintomatología urinaria obstructiva baja, quienes requieren de la cirugía de Próstata para aliviar el prostatismo y son estudiados con Urodinamia – Estudio Flujo Presión, para confirmar el componente obstructivo por el crecimiento de la próstata.
La incidencia de carcinoma de próstata en la presente revisión es de 7.36%, que corresponde a 7 pacientes. 3 meses después de la cirugía 5 pacientes permanecen con nivel de PSA elevado y en 2 de ellos se diagnostica posteriormente carcinoma mediante nuevas biopsias transrectales de próstata. A los 83 pacientes restantes el PSA se normaliza, dato confirmado en el control de 3 meses pos operatorio.
Se demuestra con la presente revisión el beneficio diagnóstico y terapéutico con la cirugía en pacientes con PSA persistentemente elevado, a quienes se les demuestra patrón obstructivo con estudio Urodinámico.
Summary (Prostate RTU or Transvesical Adenomectomy as Diagnostic and Therapeutic Method in Patients with High PSA, Analysis of 95 Patients)
95 patients with high levels of specific prostate antigen (PSA) were evaluated in retrospective way, to whom Prostate Transurethral Resection is being practiced (RTUP) or Transvesical Adenomectomy after doing one or many biopsies of the gland with negative result for prostate cancer diagnosis.
The screening used currently for the prostate cancer diagnosis, leaves a group of patients on whom it was impossible to confirm the diagnosis despite of the many prostate biopsies done.
All operated patients presented low obstructive urinary symptomatology, who required prostate surgery to relief the prostatism and who are studied with Urodinamy – Pressure Flow Study, to confirm the obstructive component due to the growing of the prostate.
The incidence of prostate carcinoma in the present review is 7.36%, which corresponds to 7 patients. Three months after the surgery 5 patients continue with high PSA level and in two of them it is later diagnosed carcinoma through new prostate transrectum biopsies. The rest of the 83 patients present normal PSA, information confirmed in the three-month post- surgery control.
With the current review it is demonstrated the therapeutic and diagnostic benefit with the surgery in patients with persistently high PSA, to whom it is demonstrated obstructive pattern with Urodinamic study.
Luis Eduardo Cavelier Castro (1) y Jorge García Cuestas (2).
Jefe Servicio de Urología, Clínica de Marly, S.A. (1)
Patólogo, Clínica de Marly (2).
Bogotá, D.C. – Colombia
Introducción
El cáncer de próstata es el tumor maligno más frecuente en los Estados Unidos de América. Mientras el cáncer de próstata es inequívocamente letal en algunos pacientes, la mayoría de hombres con esta patología mueren con el cáncer y no por el cáncer.
El uso masivo del antígeno prostático específico (PSA) ha permitido que el cáncer prostático se diagnostique más frecuentemente, en etapas más tempranas, y en hombres más jóvenes. La mayoría de estos casos tienen enfermedad limitada a la glándula, y por lo tanto se pueden beneficiar de un tratamiento limitado a la próstata. Las opciones terapéuticas de hoy incluyen: observación clínica, cirugía radical, braquiterapia, radioterapia externa, crioterapia y tratamiento hormonal.
El tamizaje rutinariamente utilizado para el diagnóstico temprano de cáncer de próstata permite diagnosticar un grupo considerable de pacientes con esta enfermedad, aun así, deja un grupo importante de pacientes, en quienes se sospecha clínicamente la enfermedad y no se logra confirmar el diagnóstico a pesar de múltiples biopsias glandulares.
Frecuentemente vemos pacientes con elevación considerable en los niveles del antígeno prostático específico, hecho que se asocia a prostatismo generalmente secundario a hipertrofia prostática benigna.
Este grupo de pacientes que usualmente es sometido a múltiples biopsias de próstata, debe ser estudiado en detalle con el fin de definir si se requiere de la intervención quirúrgica para resolver su patología obstructiva.
Detección de neoplasia en la próstata
Lo anterior nos lleva a proponer la resección transuretral de próstata o la adenomectomía transvesical como método diagnóstico y terapéutico, que permita descartar o confirmar la presencia de la neoplasia y a su vez corregir el fenómeno obstructivo del tracto urinario de salida.
A pesar de los avances en ultrasonido transrectal existen limitantes para la detección del cáncer de próstata, debido a la variabilidad en la apariencia ecográfica de los tumores. Aunque la mayoría de los tumores son hipoecoicos, no todas las lesiones de estas características son neoplasias.
Keetch y colaboradores demostraron que en un paciente con tacto rectal normal y PSA entre 4 y 20 ng/ml la probabilidad de encontrar cáncer es del 25%. Sin embargo, es de interés que la tasa de biopsias positivas en un segundo muestreo de biopsias por sextantes es de un 20% en aquellos con un primer muestreo negativo. Esto implica que las biopsias por sextantes no son suficientes para hacer una evaluación adecuada inicial, por eso el realizar más muestras en el primer muestreo podría mejorar la detección de cáncer.
El tamizaje implica iniciar los controles y estrategias de búsqueda a partir de los 50 años, en hombres que tengan una expectativa de vida superior a 10 años, mediante la realización anual del examen rectal y toma de antígeno prostático específico.
La amplia difusión de estas estrategias, ha incrementado el diagnóstico temprano de la enfermedad, en un estadio patológico órgano confinado, mejorando el pronóstico al establecer medidas terapéuticas oportunas. Sin embargo, estos procedimientos de promoción, conllevan a riesgos de detección de cáncer de próstata clínicamente no significativos. Igualmente, se ha incrementado de manera exponencial la realización de biopsias de próstata, muchas veces innecesarias y conducentes a complicaciones.
Estudios recientes mencionados por Catalona
En dichos estudios, se encontró que pacientes llevados a múltiples biopsias prostáticas transrectales, disminuían la sensibilidad diagnóstica de manera progresiva, de 44% positivas para cáncer en la primera biopsia, a 18% en la quinta biopsia, 12% en la sexta biopsia, y 0% en las biopsias siguientes. Lo anterior hace pensar que el número de biopsias que se realizan por paciente, tiene un límite, con buena frecuencia nos extralimitamos en la búsqueda de una neoplasia, olvidándonos de otras patologías que igualmente causan incremento en los niveles de PSA.6
El cáncer de próstata tiene una distribución anatómica en la glándula prostática de 80% en la zona periférica y 20% en la zona transicional; estos últimos son la mayoría de los tumores no palpables y son los resecados durante la cirugía Transuretral.
Históricamente el diagnóstico de cáncer, en pacientes llevados a resección transuretral de próstata por hiperplasia prostática constituyen el 10% de los casos y se clasifican como T1a-T1b.
Los tumores en estado T1a, son diferentes a los detectados clínicamente por su bajo volumen, menos del 5% del volumen resecado, o de 3 a 5 fragmentos comprometidos, posterior a la resección transuretral de próstata. Estas neoplasias son bien diferenciados, usualmente confinados a la próstata en el 97% de los casos; un 3% tienen extensión extracapsular. Se ha postulado que estos podrían ser tratados únicamente observando, bajo control periódico de los niveles de PSA, vigilando su velocidad y su tiempo de doblaje.
Sobrevida para pacientes entre 65 años y 75 años
Albertsen, estimó una sobrevida mayor de 15 años para pacientes entre 65 y 75 años encontrando que los cánceres de próstata diagnosticados por resección transuretral, son de características histológicas benignas con grado de diferenciación baja (puntaje Gleason entre 2 y 4), sin que disminuyan la expectativa de vida comparándolos con la población en general, permaneciendo insignificantes durante toda la vida. Sin embargo, algunos tumores pequeños; T1a pueden ser potencialmente peligrosos y tienen el 52 % de probabilidad de requerir tratamiento más agresivo en los 5 años siguientes al diagnóstico.
Otros estudios han mostrado, que la progresión de los pacientes con estadio T1a fue solamente el 2 % y solo el 16 % tenían riesgo de progresar a 8 años. Lowe encontró que el 9% sufre progresión a los 9 años y la mortalidad ocurre solamente en el 1%.
El estadio T1b, presumiblemente más activo, definido como volumen comprometido por el tumor mayor del 5%, o cualquier lesión de alto grado (Gleason 7 o mayor), de acuerdo a los estudios de Stamey está confinado, cuando el volumen tumoral es menor de 1 cc.; en contraste, cuando el volumen tumoral es mayor de 3 cc, el 25 % de los pacientes tienen en la linfadenectomía pélvica, evidencia de metástasis y luego cáncer residual en el espécimen de patología posterior a prostatectomía radical.
Materiales y métodos en el estudio de RTU de próstata
Se trata de un estudio retrospectivo realizado en un lapso de tiempo de 10 años, en el servicio de Urología de la Clínica de Marly S.A., en los pacientes que llegan a consulta médica de rutina o pacientes quienes ya han sido estudiados previamente por elevación en los niveles del antígeno prostático específico. El grupo de estudio lo conforman 95 pacientes que provienen del sistema de aseguramiento en salud de tipo medicina prepagada y pacientes de tipo particular.
Los pacientes tienen historia clínica completa y los hallazgos al tacto rectal, se definieron como normal o anormal.
Todos los pacientes en el grupo estudiado tienen elevación persistente en el PSA, a quienes se les ha realizado como mínimo 1 biopsia ecodirigida de próstata, bajo el método que describe más adelante.
El examen de la ecografía y biopsias de próstata fue realizado por un Urólogo especialista, con un ecógrafo Siemens Sonoline Prima, con un transductor biplanar de 5 a 7,5 MHz. Las biopsias ecodirigidas se obtienen usando una aguja de biopsia 18 gauge con una pistola de biopsia automática. Las muestras fueron enviadas en frascos por separado al servicio de patología, marcados con los números de 1 a 6-8, se tomarán muestras adicionales de lesiones sospechosas visibles por ecografía. Los resultados de las biopsias de diagnóstico son todos negativas.
Se entregará al paciente previo a la realización del examen una hoja con las instrucciones para su preparación, consiste en la toma de antibiótico por 3 días (Ciprofloxacina), y la colocación de un enema evacuador previo al examen. Se entregan posterior al examen recomendaciones por escrito.
El esquema de muestras se realiza de acuerdo a la figura 1:
 Se realizó medición del volumen prostático durante el examen, dato de importancia para la decisión posterior de la vía quirúrgica. El volumen se calcula en tres dimensiones: Volumen = (Diámetro AP x Transverso x longitudinal) x 0,523
Se realizó medición del volumen prostático durante el examen, dato de importancia para la decisión posterior de la vía quirúrgica. El volumen se calcula en tres dimensiones: Volumen = (Diámetro AP x Transverso x longitudinal) x 0,523
Ante la persistencia en la elevación de los niveles de PSA, y la realización en la mayoría de los casos de múltiples biopsias de próstata negativas para malignidad, se estudia el paciente por su prostatismo mediante Urodinamia (estudio flujo – presión) y al confirmar la sospecha clínica de obstrucción del tracto urinario de salida por hipertrofia prostática, se propone realizar cirugía desobstructiva, RTU de próstata o Adenomecomía Transvesical. La vía quirúrgica se decide de acuerdo al volumen prostático establecido en el estudio ecográfico realizado durante la toma de biopsias.
El abordaje quirúrgico abierto se plantea en los pacientes con volumen próstatico mayor de 90 cc. Todos los pacientes tienen control de PSA 3 y 6 meses después de la intervención quirúrgica. Se diseñó una base de datos en Excel versión 2001, para el posterior análisis de los datos.
Resultados de la RTU de próstata o adenomectomía transvesical
Se estudia un total de 95 pacientes, desde Enero de 1995 hasta Mayo de 2.005. El promedio de edad de los pacientes es de 64.8 años, con un rango de 51 a 80 años, desviación típica de 7.39 años.
El Antígeno Prostático Específico, muestra niveles con un promedio para la muestra de 11.7 ngs/ml, y un rango de 4.16 a 50.0 ngs/ml. La distribución de las frecuencias por edad y por nivel de PSA se muestra en la tabla 1.
 Todos los pacientes son sometidos a examen rectal digital antes de las biopsias, encontrando 78 pacientes (82,1%) con hallazgo normal, y cerca de un 17% de los pacientes presentan hallazgo anormal.
Todos los pacientes son sometidos a examen rectal digital antes de las biopsias, encontrando 78 pacientes (82,1%) con hallazgo normal, y cerca de un 17% de los pacientes presentan hallazgo anormal.
Los pacientes son sometidos a diferente número o sets de biopsias; el rango de muestreos es como mínimo 1 y como máximo 7 procedimientos. Tabla 2.
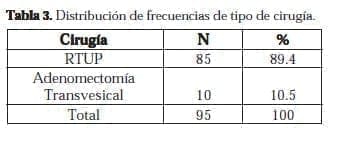
 Se practica como método quirúrgico la resección transuretral de próstata en 85 pacientes, y la cirugía abierta en los 10 pacientes restantes. Tabla 3.
Se practica como método quirúrgico la resección transuretral de próstata en 85 pacientes, y la cirugía abierta en los 10 pacientes restantes. Tabla 3.
 El peso promedio del tejido prostático resecado para RTU de próstata es de 37.2 gramos, con un rango entre 6 gramos a 80 gramos. El promedio para la cirugía abierta es de 100.8 gramos, con un rango entre 65 gramos y 167 gramos.
El peso promedio del tejido prostático resecado para RTU de próstata es de 37.2 gramos, con un rango entre 6 gramos a 80 gramos. El promedio para la cirugía abierta es de 100.8 gramos, con un rango entre 65 gramos y 167 gramos.
Resultados de la resección transuretral de próstata y presencia de adenocarcinoma
Los resultados de la resección transuretral de próstata (RTUP), de acuerdo al informe de patología mostró presencia de un Adenocarcinoma de próstata en 6 casos, lo que corresponde a un 7.05% de los pacientes y para el grupo de la adenomectomía abierta se encuentra 1 solo caso positivo para neoplasia. Los resultados histopatológicos se resumen en la tabla 4.
 Cuatro pacientes presentan carcinoma de próstata Gleson 3+36 que corresponde al 57.1%, dos pacientes con Gleason 2+35 (28.5%) y un paciente con Gleson 3+47. De los 7 pacientes positivos para carcinoma de próstata, se encuentra anormalidad en el tacto rectal en 2. La tabla 5, muestra el número y porcentaje de pacientes con carcinoma de próstata de acuerdo a los niveles de PSA.
Cuatro pacientes presentan carcinoma de próstata Gleson 3+36 que corresponde al 57.1%, dos pacientes con Gleason 2+35 (28.5%) y un paciente con Gleson 3+47. De los 7 pacientes positivos para carcinoma de próstata, se encuentra anormalidad en el tacto rectal en 2. La tabla 5, muestra el número y porcentaje de pacientes con carcinoma de próstata de acuerdo a los niveles de PSA.

Respecto al seguimiento de los niveles de PSA después de la cirugía, se logra establecer que 90 pacientes han normalizado el PSA en control realizado a los tres meses y 5 pacientes continúan con antígeno prostático específico elevado. Estos pacientes son sometidos a nuevo muestreo de biopsias, encontrando Carcinoma de Próstata en 2 pacientes lo que hace concluir que la RTUP o Adenomectomía Transvesical no diagnostican el 2.10% de las neoplasias.
Discusión
Utilizando los métodos y pruebas de laboratorio existentes en la actualidad con frecuencia no es fácil diagnosticar un carcinoma de próstata, ya que se carece de una prueba de adecuada sensibilidad diagnóstica. En la presente serie se concluye que la cirugía de próstata, bien sea la resección transuretral o la intervención abierta, es un método apropiado para diagnósticar esta patología, ya que tiene un valor predictivo positivo alto.
Nuestra experiencia con la presente revisión, muestra porcentaje de diagnóstico de 7.36%, número que se acerca al 10% reportado en la literatura como diagnóstico accidental de la resección transuretral de próstata.
Realizar la intervención quirúrgica en los pacientes con PSA persistentemente elevado y con fines terapéuticos parece razonable, ya que permite resolver y prevenir serios problemas en los pacientes con síndrome obstructivo en el tracto urinario de salida y a su vez diagnosticar un evento neoplásico.
Es una herramienta adecuada para diagnóstico, en aquellos individuos con prostatismo, ya que al realizar la intervención disminuye en forma considerable la necesidad de practicar innecesarias biopsias de próstata. Esto disminuye en forma considerable los costos de las múltiples biopsias que frecuentemente se realizan en estos pacientes. De igual forma se evitan las frecuentes complicaciones de las biopsias transrectales de próstata.
Bibliografía
- 1. The Cochrane Library 2002 Issue 1 Selly S, Donovan J, Faulkner A. Diagnosis, management a screening of early localised prostate cancer. Health Technology Assessment 1997 1 (2) 1-96
- 2. Stroumbakis N, Cookson M. Clinical significant of repeat sextant biopsies in prostate cancer patients. Urology 49 Mar 3A Suppl 113-118
- 3. RietbergerJ, Boeken A. Repeat screening for prostate cancer after 1 year followup in 984 biopsied men: Clinical and Pathological feataures of detected cancer. Journal of Urology Dec 1998 Vol 160, 2121-2125.
- 4. Babanni F, Stroumbakis N. Incidence and Clinical significance of false negative sextant prostate biopsies. Journal of Urology. April 1998 Vol 159, 1247-1250.
- 5. Cajigas J.A., Schlesinger R., Quiroga W., Caicedo C. y Rojas J. RTU de Próstata como diagnóstico para pacientes con PSA elevado y múltiples biopsias de próstata. Urología Colombiana, 2004.
- 6. Campbell´s urology cap 6 Séptima edición. Vol 1 Urinary Tract Imaging and Intervention: Basic principles pags 206-210.
- 7. Peller P, Young D. Sextant Prostate Biopsies. Cancer Jan 1995 Vol 75 No.2 530-538
- 8. Hodge Kathryn, Mc Neal J, Terris M, Stamey T. Random systematic versus directed ultrasound guided transrectal core biopsies of the prostate. Journal of Urology. July 1989 Vol 142: 71-72
- 9. Klein E, Zippe C. Transrectal Ultrasound guided prostate biopsy- Defining a new standard. Journal of Urology. Jan 2000, Vol 163,179-180
Referencias
- 10. Presti J, Chang J. The optimal systematic prostate biopsy scheme should include 8 rather than 6 biopsies: Results of a prospective clinical trial. Journal of Urology. Jan 2000, Vol 163, 163-167.
- 11. Babaian J, Toi A, Kamoi K, Troncoso P. A Comparative analysis of sextant and extended 11 core multisite directed biopsy strategy. Journal of Urology. Jan 2000, Vol 163, 152-157.
- 12. Borboroglu P, Comer S, Riffenburgh R, Amling C. Extensive Repeat transrectal Ultrasound guided prostate biopsy in patients with previous bening sextant biopsies. Journal of Urology. Jan 2000, Vol 163, 158-162.
- 13. Cookson M. Technical Refinements of Transrectal Ultrasound-Guided Needle Biopsy and Re-Biopsy of the Prostate. AUA Up Date Series lesson 11 Vol XX 2001
- 14. Hammerer P, Huland H. Systematic Sextant biopsies in 651 patients referred for prostate evaluation. Journal of Urology. Jan 1994, Vol 151,99-102.
- 15. Roehrborn C, Pickens J, Sanders J. Diagnostic yield of Repeated transrectal ultrasound-guided biopsies stratified by specific histopathologic diagnoses and prostate specific antigen levels. 1996, Vol 47: 347-352.
- 16. Terris Martha, Mc Neal J, Stamey T. Detection of Clinically sigfnificant prostate cancer by transrectal ultrasound guided systematic biopsies. Journal of Urology. Sep 1992. Vol 148, 829-832.
- 17. Keetch D, Catalona W, Smith D. Serial prostatic biopsies in men with persistently elevated serum prostate specific antigen values. Journal of Urology, June 1994, Vol 151, 1571-1574.
- 18. Slonim S, Cuttino J, Johnson C. Diagnosis of prostatic Carcinoma: Value of Random Transrectal Sonographycally Guided Biopsies. AJR, 1999, Vol 161, 1003.
Recibido para publicación: Julio de 2005
Aceptado para publicación: Marzo de 2006