TRABAJO PRESENTADO EN EL CONGRESO COLOMBIANO – CALI 2005
Experiencia de 5 Años en el Hospital Universitario del Valle
Alirio Salinas
Docente de urología
Gino Arbelaez C., Alberto Bermúdez P., Andrés García A.
Residentes
Servicio de Urología del Hospital Universitario del Valle Evaristo García, Universidad del Valle, Cali, Colombia
Resumen
Propósito: Describimos la experiencia con 18 pacientes con fístula besico vaginal entre 1999 y 2004 manejadas en nuestro servicio, analizando su comportamiento y evolución.
Materiales y métodos: Revisamos las historias clínicas de 18 mujeres que consultaron a nuestro servicio con el diagnóstico de Fístula Vesico Vaginal (FVV) entre 1999 y 2004, analizando variables tales como etiología probable, diagnostico, sitio de la fístula, manejo instaurado, respuesta y evolución.
Resultados: Es una complicación que se presenta en mujeres de edad media a menudo en periodo fértil, asociado con la multiparidez, y claramente demostrado con el antecedente de cirugía o procedimiento ginecológico, y otro tanto por causas ginecooncológicas. Es de vital importancia el diagnóstico endoscópico por parte del servicio de urología
Conclusiones: La Fístula vesico vaginal es una complicación relativamente poco frecuente, pero con una morbilidad asociada importante; En su gran mayoría tienen origen en procedimientos ginecológicos y su corrección por lo general muestra resultados favorables, según el sitio y la cronicidad del hallazgo.
Palabras Claves: Fístula Vesico Vaginal, Cistoscopia, Parto, Anticolinérgico.
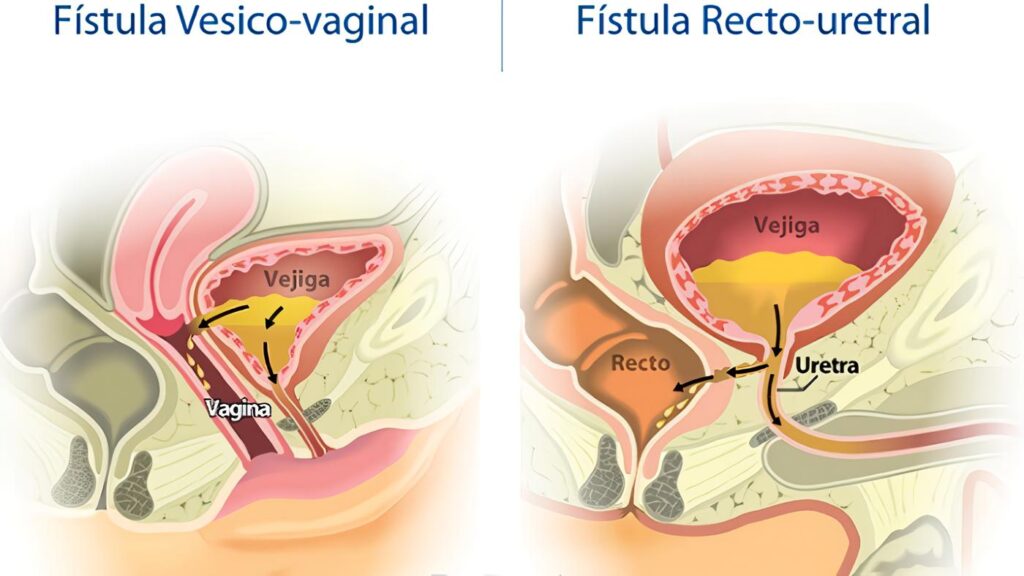
Las fístulas vesicovaginales (FVV) son un subtipo de fístulas urogenitales femeninas; son trayectos fistulosos que se extienden entre la vejiga y la vagina que permite la descarga continua involuntaria de orina a la cavidad vaginal.
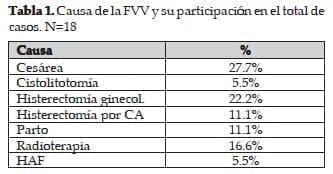
Entre las causas más comunes se encuentran los procedimientos ginecológicos y obstétricos (hasta 1 en 1.800 histerectomías), la radioterapia y la infiltración neoplásica directa. La aparición de estas lesiones puede ser pronta o tardía según la causa.
El examen físico corrobora el diagnostico y por lo general se confirma con cistoscopia y / o urografía excretora.
Ocasionalmente las FVV:
se pueden manejar de forma conservadora en situaciones y pacientes escogidos, pero usualmente se requiere cirugía la cual tradicionalmente se ha enseñado a realizar de forma diferida, y de la cual existen varias técnicas con resultados diferentes pero parecidos; El pronóstico de este tipo de operaciones depende de muchos factores, como la edad, el peso, las cirugías previas, calidad de los tejidos y la exposición a radioterapia, etc.
Los servicios de Urología de nivel tres son los encargados de manejar este tipo de patología.
La retroalimentación y vigilancia del comportamiento de las FVV tratadas en este servicio brinda información valiosa que permite hacer un análisis y replanteamiento sobre la calidad, validez y efectividad de la opción terapéutica que se les ofrece a las pacientes.
En este estudio mostraremos la experiencia con 18 pacientes durante 5 años en el Hospital Universitario del Valle Evaristo García de Cali, Colombia.
Materiales y Métodos
Se realizó una revisión retrospectiva de historias clínicas de 18 pacientes con diagnostico de FVV en los últimos 5 años, observando todas las variables que influyeron en su evolución.
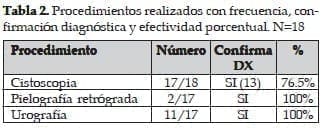
En todas se registró el motivo de consulta como pérdida de orina continua por vagina; Una de las 18 pacientes era nulípara, y el resto tenían multiparidez que iba desde 2 hasta 12 embarazos, con un promedio de 4.5. A 17 pacientes se les realizo Uretrocistoscopia como procedimiento diagnóstico inicial, 11 fueron sometidas a Urografía Excretora y a dos se les realizo pielografia retrograda por la sospecha de fístula ureterovaginal.
Se les investigo la causa previa mas probable que hubiera originado el problema, como partos, cesáreas, cirugías vesicales, histerectomía, trauma o radioterapia.
El manejo quirúrgico propuesto fue el abordaje abdominal transvesical de corrección de fístula, incluso con reimplante ureteral, ó corrección endoscopica, a otras en cambio se les dio manejo medico con sonda vesical a permanencia y anticolinergico; En total cinco pacientes no volvieron para ofrecerles un manejo adecuado a pesar de su diagnóstico.
El seguimiento se hizo clínicamente en la consulta externa, en la primera, segunda y cuarta semanas, posteriormente los controles se espaciaron, aunque todas las pacientes no tuvieron la misma adherencia y regularidad al tratamiento y las recomendaciones médicas.
El análisis de la información se hizo creando una base de datos en el programa de Microsoft Access ® 2000.
Resultados
En total se recopilaron 18 casos en 5 años para un promedio de un caso cada 3.3 meses. La edad promedio de las pacientes fue de 38.5 años, aunque el rango de edad es amplio.
Todas las pacientes llegan remitidas al Servicio de Urología por ser este un nivel III de referencia.
Dentro de las causas encontramos la cesárea previa con un 27.7%, la Histerectomía por causa gineco / obstétrica en un 22.2%, Histerectomía por Ca In situ 11.1%, partos 11.1, y Radioterapia 16.64%; Una cistolitotomia causo un 5.5%. A 17 pacientes (94%) se les realizó cistoscopia como procedimiento diagnóstico inicial, encontrando el sitio de la fístula en el 76.4% de los casos; A 11 pacientes (61.1%) se les realizó Urografía excretora como complemento diagnóstico y con el fin de ubicar lesiones no visualizadas durante la cistoscopia. Dos pacientes fueron llevadas a Pielografia Retrograda con el fin de diagnosticar fístulas ureterovaginales, o sea un 11.1% del total de las pacientes.
En la cistoscopia, se encontraron lesiones que comprometían directamente el cuello vesical en un 17.6%. El 58.7% de las lesiones estaban en o cerca al trígono.
Se les ofreció manejo quirúrgico abierto a 10 pacientes, es decir al 55%, con 4 casos de recidivas; dos se corrigieron nuevamente abiertas (una de ellas con reimplante ureteral) y una tercera endoscopica, todas con buenos resultados; la cuarta paciente con antecedente de radioterapia por cáncer recidivo por segunda vez, y nunca tuvo buen resultado. Arrojando todo lo anterior una efectividad global del 60% en la primera intervención y del 75% en la segunda cirugía correctiva.
La técnica utilizada en la cirugía abierta fue la reparación vía abdominal transvesical, y todas iniciaron el anticolinérgico oral desde el postoperatorio mediato.
De las 10 cirugías abiertas, dos requirieron reimplante ureteral, y a una se le realizó técnica de vejiga psoica. Una paciente presentaba compromiso uretral directo por lo que fue necesario realizarle técnica de Martius.
Dos pacientes, (11.1%) se manejaron con sonda vesical a permanencia (Foley 16 ó 18 fr de 2 vías con cambio cada 20 días) además de manejo farmacológico con anticolinérgicos (10 mg / día de Oxibutinino de liberación controlada en una sola toma o 5 mg cada 8 horas), con buena respuesta y ausencia de síntomas a 6 semanas.
Hubo 5 pacientes en total que no regresaron a la consulta a pesar de habérseles realizado el diagnostico de FVV; Tres pacientes jóvenes (en promedio 31 años de edad) con cesárea previa como antecedente quirúrgico inmediato (una de ellas por Feto Muerto) y dos pacientes de 53 y 56 años, ambas con Radioterapia previa por Cáncer de Cuello Uterino.
En general, en un plazo de 4 a 8 semanas, las pacientes operadas y reintervenidas no presentaban pérdidas de orina por vagina, a excepción de la paciente descrita.
Discusión
Los pacientes con esta condición por lo general no tardan mucho en consultar a los servicios de Urología de nivel III, ya que la pérdida de orina por vagina se constituye en un hallazgo dramático después de cualquier procedimiento quirúrgico o terapéutico.
Aunque teóricamente esta afirmación se cumple, en la práctica clínica de nuestro servicio hemos podido observar cierto grado de “tolerancia” en nuestras pacientes, que, si bien acuden a la consulta y demandan soluciones, logran convivir con su problema, e incluso lo asumen como una complicación aceptable.
Lo anterior se ve reflejado en el alto numero de pacientes que no vuelven a consultar y de quienes se desconoce su estado actual. Este fenómeno también podría explicarse por factores socioeconómicos y prejuicios que condicionan la disponibilidad del paciente y su familia, ya que la corrección de una fístula supone una cirugía que no estaba planeada.
De las 5 pacientes que dejaron de consultar, 2 tenían en sus antecedentes radioterapia por cáncer de cuello uterino y una de ellas con cáncer de vulva adicionalmente; En estas pacientes las similitudes son la edad, el diagnostico y la irradiación, que muy posiblemente predisponen a las pacientes y su familia a abandonar el proceso de diagnóstico y tratamiento quirúrgico reparativo propuesto.
El 94% de las pacientes son multíparas, un factor claramente asociado al riesgo de fístulas, si se tiene en cuenta que aumenta la exposición de estas a los procedimientos gineco/obstétricos y con este a lesiones intraoperatorias iatrogénicas.
En total los procedimientos de este tipo o los relacionados indirectamente como la radioterapia por cáncer ginecológico, representan el 89% de las causas de fístulas en esta muestra, cifra que nos demuestra claramente la asociación y por tanto sugiere altamente la instauración de medidas preventivas en estas cirugías.
Es importante resaltar que:
A excepción de una cirugía, todas fueron realizadas en centros asistenciales diferentes o de otro nivel. Es claro que la enfermedad tumoral per se además de la calidad de tejidos irradiados no ofrecen los mejores resultados quirúrgicos, presentando altas tasas de refistulización.
En esta serie una sola paciente fue llevada a reparación quirúrgica de fístula con el antecedente de cáncer de cuello y radioterapia, con resultados pobres y refistulización.
En estos casos y con pacientes de estas características se debe realizar una evaluación prequirúrgica rigurosa y honesta en cuanto a las expectativas de la paciente y su familia, dada la posibilidad de fracaso.
Una paciente con retardo mental, infecciones urinarias a repetición y cistolitiasis se llevó a cistolitotomia con drenaje de absceso vesical y posteriormente se documentó la fístula que se corrigió sin complicaciones.
Es importante aquí resaltar el soporte familiar en pacientes con Karnofsky bajos o que tengan algún grado de discapacidad, ya que los procesos inflamatorios crónicos en este tipo de pacientes implican gran morbilidad, ya sea por vejiga neurogénica, cistolitiasis, cistitis severas, fístulas o incluso tumores.
 El trauma no deja de ocupar desafortunadamente un lugar importante como factor causal en casi todas las especialidades.
El trauma no deja de ocupar desafortunadamente un lugar importante como factor causal en casi todas las especialidades.
En una de nuestras pacientes su fístula se originó como complicación de una laparotomía en la que se encontró una herida vesical que requirió reimplante ureteral derecho, esta paciente se refistulizo y nuevamente se llevó a corrección quirúrgica, otra vez con reimplante ureteral e incluso ureterolitotomia ipsilateral con buen resultado a largo plazo.
La uretrocistoscopia es un procedimiento de gran sensibilidad y especificidad en cuanto al diagnóstico, ubicación y caracterización de las FVV; Brinda información extra sobre calidad de tejidos, así como ofrece la versatilidad de visualizar vagina directamente si se requiere.
A excepción de una paciente:
A todas les realizó cistoscopia encontrando el sitio de la fístula en más de las tres cuartas partes de los casos. La Urografía Excretora complementa de manera eficaz la evaluación endoscopica, permitiendo apreciar de manera anatómica el árbol urinario superior y el trayecto ureteral bilateral; En los casos en los que se sospecha fístula ureterovaginal, esta indicada la pielografia retrograda, un procedimiento rápido y de baja complejidad que brinda información importante.
Cerca de un quinto de las pacientes mostraron lesiones en el cuello vesical o en la uretra, lo que implicaba un reparo más complejo y enfoque diferente.
Casi el 60% de las pacientes tenían lesiones en el trígono o el retrotrigono, mientras que solo 2 pacientes tenían fístulas ureterales únicas a vagina. No hubo una tendencia clara sobre algún lado en especial en los dos últimos tipos de lesiones.
 Cuando las fístulas eran puntiformes o de difícil localización, se usaba como herramienta pruebas como la del azul de metileno que aclaran el diagnóstico.
Cuando las fístulas eran puntiformes o de difícil localización, se usaba como herramienta pruebas como la del azul de metileno que aclaran el diagnóstico.
Definitivamente en la cuarta parte de las cistoscopias con indicación fístula, no se logró ubicarla, a pesar de realizar una búsqueda exhaustiva y vaginoscopia, en estos casos se dejaba la paciente con sonda vesical y anticolinérgico el tiempo que demorara en practicarse las otras imágenes diagnosticas como Urografía o Pielografia.
Cuando las pacientes ya tienen el diagnóstico urológico y la propuesta quirúrgica, son citadas a Anestesiología de alto riesgo para su evaluación prequirúrgica y del estado funcional; en ese orden de ideas todas las alteraciones cardiovasculares, metabólicas y nutricionales que se detecten serán corregidas precozmente para optimizar así el pronóstico quirúrgico.
Se establecieron plazos mínimos de espera entre intentos de reparación de al menos tres meses (90 días). 24 horas antes se realiza preparación de colon y en el preoperatorio inmediato se colocan antibióticos de forma profiláctica (Cefalosporinas de 1a generación).
Las pacientes a las que se les realizó reimplante se manejaron con prótesis endoureteral o catéter de doble J, para tutorizar el uréter y evitar al máximo filtraciones que comprometieran el resultado quirúrgico. Estos catéteres se retiran a las 3 semanas por cistoscopia.
La técnica quirúrgica utilizada es vía abdominal transvesical, con disección y circuncisión de los bordes de la fístula y rafias con material sintético absorbible del plano vaginal y vesical.
La hematuria postoperatoria autoresolvió y no representó complicación alguna. En promedio la estancia hospitalaria es de 2.5 días.
Diez pacientes se llevaron a corrección quirúrgica, de las cuales 6 tuvieron resultado favorable; las cuatro pacientes que recidivaron, requirieron reevaluación cistoscopica, pero continuaron con la sonda vesical a libre drenaje y el manejo farmacológico con el anticolinérgico oral durante al menos 4 semanas más, momento en el cual se decidía con los hallazgos posquirúrgicos, clínicos e imagenológicos, ofrecer nuevamente cirugía.
A una de estas pacientes se le encontró un trayecto fistuloso puntiforme fibrótico en la cistoscopia de control que resolvió con el procedimiento por vía endoscópica, además del manejo con sonda y anticolinergico. Otras dos requirieron nueva corrección abierta, una de ellas con reimplante ureteral lo que supone una tasa de éxito menor dada la fibrosis del procedimiento previo y en alusión al concepto según el cual la primera cirugía tendrá los mejores resultados.
Afortunadamente los resultados de estas tres pacientes que recidivaron fueron favorables, lo que invita a pensar en ofrecer una segunda opción a pacientes escogidas, con buen estado funcional, soporte familiar y con buena adherencia al tratamiento.
La paciente que se refistulizo nuevamente después del segundo reparo quirúrgico representa el opuesto del concepto que acabamos de emitir; lo concerniente al pronóstico en estas pacientes ya fue mencionado al inicio de esta discusión.
En cuanto a las dos pacientes que se manejaron médicamente:
Consultaron al servicio con la conducta ya establecida, es decir con sonda y anticolinergico oral, pero lo que se adicionó a su manejo fue prolongar el uso de sonda hasta por 7 semanas, además de optimizar las dosis del Oxibutinino Cloruro o iniciar Tolterodina a dosis de 4 miligramos diarios, con lo cual se obtuvieron resultados similares y favorables.
Esto implica cierta flexibilidad en el esquema que debe ser considerada a la hora de evaluar fracasos tempranos en pacientes tributarias de manejo médico.
Más de un cuarto de las pacientes, es decir 5, no volvieron a consultar; llama fuertementela atención que tres de ellas eran jóvenes (edad promedio de 31 años) y llevaban con su problema 1, 3 y 8 años, en todos los casos posterior a una cesárea.
Dos de ellas provenían de zona rural y otra urbana; es difícil interpretar los motivos que llevan a una paciente de estas a no reconsultar dado su problema, aunque en las anamnesis se percibe un marcado aislamiento social por el problema higiénico en que se convierte su condición.
Es claro que a este tipo de pacientes hay que ofrecerles soluciones prioritarias.
Conclusiones
La FVV es una complicación relativamente poco frecuente en los procedimientos ginecológicos y obstétricos, que tiene buenos resultados cuando se corrige quirúrgicamente.
En algunas pacientes causa aislamiento social que paradójicamente puede desmotivar a las pacientes a consultar tempranamente, hecho que no debe permear al Urólogo quien debe ofrecer soluciones a este tipo de pacientes, incluso las que ya han sido operadas previamente.
El resultado quirúrgico esta condicionado por varios factores, como la técnica usada por el cirujano, la edad de la paciente, los reparos quirúrgicos previos, si ha recibido radioterapia por cáncer, etcétera.
La adecuada preparación y evaluación prequirúrgica aunadas a una técnica quirúrgica adecuada disminuyen el riesgo de fracaso en los resultados.
Bibliografía
- 1. Miller E. A. And Webster, G. D.: Current management of vesicovaginal fistulae. Curr opin Urol, 11: 417, 2001
- 2. Hilton, P. Vesico vaginal Fistulae: New perspectives. Curr Opin Obstet Gynecol, 13: 513, 2001
- 3. O´Conor V. J. Jr.: Review of experience with vesicova ginal fistulae repair. J. Urol, 123: 367, 1980
4. Ou. C. S. , Huang U. C., Tsuang, M and Rowbotham, R. Laparoscopic repair of vesicovaginal fistulae. J Laparaendosc Adv Surg Tech A, 14: 17, 2004 - 5. Shlomo, R.: Editorial Comment: Early vs late repair of vesicovaginal repair fistulaes: vaginal and abdominal approaches. J. Urol, 153: 1112, 1995
- 6. Blaivas, J.G. Heritz, D.M. And Romanzi, L.J. Early vs late repair of vesicovaginal repair fistulaes: vaginal and abdominal. J. Urol, 153: 1112, 1995
- 7. Raz, S. Bregg, K. Nitti, V. and Sussman E.: Transvaginal repair of vesicovaginal fistulae using a peritoneal flap. J. Urol, 150: 56, 1992
- 8. Sotelo, R. Mirandolino B. Garcia Segui, A. Dubois R., Spaliviero M., Keklikian W.,: Laparoscopic repair of vesicovaginal fistulae. J. Urol 173: 1615, 2005-06-07
- 9. Iselin CE., Aslan P. Webster GD.: Transvaginal repair of vesicovaginal fistulae after hysterectomy by vaginal cuff excision. J. Urol 1998; 160: 728-730
- 10. Leach GE., Trockman BA. Surgery for fistulas and diverticulum In. Campbell´s Urology,8th edition Walsh, Retik, Vaughan, Wein (editors) Philadelphia WB Saunders Company, 2003, pp 1135-1153.
Enviado para publicación: Junio de 2005
Aceptado para publicación: Enero de 2006