MENCIÓN DE HONOR
TRABAJOS DE PODIO TODAS LAS SECCIONES
Diferencias clínicas y anatomopatológicas entre los patrones 3+4 y 4+3 encontradas en 117 prostatectomías radicales.
Dr. Arbeláez Arango S.1-3, Aguiló Lucia F.1, Condom Mundó E.2, Escobar Jaramillo F.3,
Suarez Novo J.1, Muñoz Seguí J.1, Camps N.1, Serrallach Mila N.1
Servicio de Urología1, Servicio de Patología2, Hospital Universitario de Bellvitge, Barcelona, España. Servicio de Urología3, Clínica Medellín, Colombia
Introducción
En carcinoma de próstata en Europa ocupa el tercer lugar en frecuencia después del cáncer de pulmón y colon, estimándose su incidencia para la población española, europea y mundial en 120,1, 103,5 y 68,6 casos por 100.000 hombres respectivamente1.
El riesgo de padecer carcinoma de próstata aumenta con la edad, siendo la posibilidad de desarrollar esta patología a lo largo de la vida de un 17% (uno de cada 6 hombres), y de un 3% (uno de cada 30 hombres) la posibilidad de morir a causa de esta2. La efectividad de la prostatectomía radical en hombres con cáncer de próstata clínicamente localizado para disminuir la mortalidad cáncer específica y la posibilidad de desarrollar metástasis a distancia quedó demostrada por Holmberg y cols3.
El valor de Gleason en el espécimen de prostatectomía radical es uno de los factores que determina la posibilidad de recidiva bioquímica tras la intervención. Los casos que presentan sumatoria de Gleason 7 tienen peor pronóstico respecto a la mortalidad cáncer específica que aquellos con sumatoria de Gleason inferior4, siendo peor está en los casos con patrón 4+3 que los casos con patrón 3+45,6,7.
Dado que la prostatectomía radical tiene la ventaja sobre las demás técnicas terapéuticas para el carcinoma de próstata clínicamente localizado de poder disponer del espécimen quirúrgico, en este estudio hemos analizado cómo esta diferencia de comportamiento puede ser interpretada de acuerdo a los hallazgos clínicos en el momento del diagnóstico y en las características anatomopatológicas de la pieza quirúrgica de la prostatectomía radical.
Materiales y Métodos
Del total de pacientes diagnosticados de carcinoma de próstata T1c en nuestro centro entre enero 01 de 1999 y diciembre 31 de 2002, se incluyeron en el estudio los 202 a quienes se les realizó una prostatectomía radical retropúbica con técnica ascendente y linfadenectomía iliobturatríz bilateral. Ninguno de los pacientes había tenido tratamientos previos tales como cirugía prostática, manipulación hormonal, radioterapia externa o braquiterapia prostática.
En todos los casos se habían obtenido al menos seis cilindros de biopsia prostática y todos habían tenido estudio de extensión negativo de acuerdo al protocolo de nuestro centro (Tomografía Computarizada abdominopélvica en todos los pacientes y Gammagrafía ósea cuando el PSA era mayor de 20 ng/ml). La totalidad de los especímenes de prostatectomía radical y la mayoría de las biopsias diagnósticas fueron leídas por un único uropatólogo (ECM).
Para la graduación tumoral y estadiaje TNM se siguieron los criterios de la American Joint Committee on Cáncer (AJCC) de 1997 vigentes en el momento del estudio. En cada caso se analizaron los parámetros clínicos en el momento del diagnóstico y las características anatomopatológicas tanto de las biopsias como del espécimen de prostatectomía radical. En todos los casos se realizó inclusión total para el procesamiento del espécimen quirúrgico. Se definió el diámetro tumoral máximo (DTM) como el diámetro máximo en centímetros del principal foco tumoral presente en la pieza quirúrgica.
El número de focos tumorales se valoró macroscópicamente en la pieza cuando esto fue posible o microscópicamente en su defecto.
Los demás parámetros anatomopatológicos se hicieron siguiendo las recomendaciones del Uropathology Workshop realizado en junio 15 de 2003 en Florencia, Italia8. La información fue analizada con el paquete estadístico SPSS 9,0 para Windows, utilizando estadística descriptiva, análisis de la varianza (ANOVA) y el Test de Scheffe.
Resultados
De los 202 casos que cumplieron los criterios de ingreso para este estudio, un total de 117 (57,9%) presentaron un valor de Gleason 7 en el espécimen de prostatectomía radical.
De ellos, 76 casos correspondieron a Gleason 3+4 (64,9%) y 41 correspondieron a Gleason 4+3 (35,1%).
El promedio de edad para el grupo total fue de 63,9 años, sin encontrarse diferencia respecto al patrón de Gleason. El promedio de PSA en el momento del diagnóstico fue de 9,1 ng/ml para todos los casos Gleason 7, existiendo una diferencia estadísticamente significativa entre los tumores con patrón de Gleason 3+4 y 4+3 (p=0,004), siendo este en promedio 8,1 y 10,8 ng/ml respectivamente. El 94% de los casos fueron diagnosticados en la primera sesión de biopsias.
Ningún caso con patrón 3+4 requirió más de cuatro sesiones para el diagnóstico y ningún caso 4+3 requirió más de dos sesiones para ser diagnosticado.
El valor de Gleason más frecuente en las biopsias fue 7, en el 54,8% de los casos, seguido de 6 en el 37,0% de los casos, sin observarse diferencia estadísticamente significativa según fue el patrón 3+4 ó 4+3. El peso promedio del espécimen quirúrgico fue de 50,9 gr para los casos 3+4 y de 59,1 gr para los casos con patrón Gleason 4+3, siendo esta diferencia estadísticamente significativa (p=0,037).
El promedio de focos tumorales fue de 3,69 en promedio para ambos grupos. El DTM para el grupo 3+4 fue de 2,3 cm en promedio y de 2,9 cm para el grupo 4+3, existiendo una diferencia estadísticamente significativa (p<0,001). No se observó diferencia significativa entre los dos grupos respecto a la localización anterior o posterior del tumor dentro de la próstata, ni tampoco respecto a la presencia de margen quirúrgico positivo.
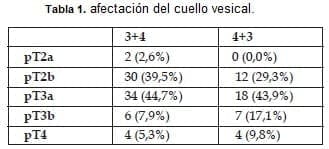
Los casos con patrón 4+3 presentaron estadios tumorales más avanzados que aquellos con patrón 3+4 (Tabla 1). Los ocho casos pT4 diagnosticados correspondieron exclusivamente a afectación del cuello vesical.
 Discusión
Discusión
El valor de Gleason en el espécimen de prostatectomía radical es un fuerte predictor de la progresión postquirúrgica de la enfermedad.
Los casos de prostatectomía radical con Gleason menor ó igual a 4 y aquellos con Gleason mayor ó igual a 8 son escasos y su pronóstico está determinado en gran medida solamente por su graduación.
El pronóstico de los casos con Gleason 6 en el espécimen quirúrgico está relacionado en gran medida con el estadio patológico y con la presencia de márgenes quirúrgicos positivos. Los casos con Gleason 7 tienen un pronóstico peor que los Gleason 6 ó menores, y mejor que aquellos con Gleason 8 ó mayores.
Aún así, los casos con Gleason 7 no presentan un comportamiento uniforme respecto a la progresión de la enfermedad y mortalidad de la misma, quedando claro que los casos con patrón Gleason 3+4 presentan una evolución más benévola que aquellos con patrón 4+3, según lo han demostrado numerosos autores5,6,7.
Del total de casos de prostatectomía radical incluidas en nuestra serie, casi 6 de cada 10 fueron Gleason 7, proporción alta si se compara con lo publicado por Chan y cols9 quienes encontraron que de una serie de 2.390 prostatectomías radicales el 23,8% (570 casos) tuvieron un valor de Gleason 7 en el espécimen quirúrgico.
Uno de los hechos que pueden haber afectado la selección de la muestra y por lo tanto los resultados, es que en nuestro centro se ofrece la braquiterapia prostática como una opción terapéutica más para el carcinoma de próstata clínicamente localizado.
A los pacientes que cumplen los criterios10 (Gleason entre 2 y 6 en la biopsia:
PSA menor de 10 ng/ml y peso prostático inferior a 50 gr). se les explican las opciones terapéuticas y se les da a elegir entre la braquiterapia y la prostatectomía radical.
Durante el período de tiempo analizado en este trabajo, un total de 120 pacientes optaron por tratamiento con braquiterapia. Si bien el hecho de disponer de un abanico amplio de opciones para el tratamiento del carcinoma de próstata clínicamente localizado puede ser ventajoso en muchos aspectos, puede también generar una selección adversa de casos para algunas técnicas, como pudo haber ocurrido con la prostatectomía radical en nuestro centro.
Del total de casos Gleason 7 incluidos en nuestro análisis, el patrón 3+4 representó dos terceras partes y el patrón 4+3 una tercera parte, hecho que coincide con lo publicado por Lau y cols11 quienes en el análisis de 263 pacientes con carcinoma de próstata Gleason 7 en el espécimen de prostatectomía radical encontraron que el 66% de los casos correspondieron al patrón 3+4 y el 34% al patrón 4+3. Llama la atención el hecho de que en la serie publicada por Chan y cols el 80% de los casos correspondieron al patrón 3+4, y 20% al patrón 4+3.
En nuestra serie los casos con patrón 4+3 presentaron en promedio un valor PSA 20% más alto que aquellos con patrón 3+4, hecho que tuvo diferencia significativa.
Este hallazgo coincide con lo informado por otros autores como Chan y cols quienes informan 8,4 ng/ml para el patrón 3+4, y 9,8 ng/ml para el patrón 4+3 ó Lau y cols con 9,0 ng/ml para el patrón 3+4, y 13,5 ng/ml para el patrón 4+3, valores considerablemente más altos que los encontrados por nosotros.
Las biopsias prostáticas fueron altamente sensibles para la detección de los casos Gleason 7, detectando 9 de cada 10 casos en la primera sesión de biopsias. Siendo valoradas por un mismo uropatólogo, el valor de Gleason de las biopsias coincidió con el hallado en el espécimen quirúrgico en cerca de la mitad de los casos. Destaca que el valor que más coincidió fue el Gleason 7, de los cuales el 77,6% de los casos con este valor en la biopsia siguieron siéndolo en el espécimen de prostatectomía radical.
Los especímenes de prostatectomía radical correspondientes a Gleason 4+3 pesaron alrededor de un 20% más que los del grupo Gleason 3+4, situación que fue estadísticamente significativa (p=0,037). Tal como se demostró, los distintos patrones de Gleason 7 no presentaron variaciones de edad significativas que pudieran indicar diferencias respecto a la presencia de hiperplasia benigna de próstata asociada, por lo que la diferencia de pesos debe ser contemplada desde el punto de vista tumoral.
En nuestra serie no se encontramos diferencia estadísticamente significativa entre los distintos patrones de Gleason 7 respecto al número de focos tumorales, como tampoco diferencias en cuanto a la localización tumoral dentro de la glándula.
La relación entre pronóstico y volumen tumoral en el espécimen de prostatectomía radical ha sido demostrada por numerosos autores12,13,14,15,16,17.
Si bien es factible medir el total del volumen tumoral con técnicas de ordenador, éstas requieren tiempo, dinero y entrenamiento. La medición del DTM en el espécimen de prostatectomía radical, requiere solamente unos segundos de tiempo, una regla y precisa un mínimo entrenamiento ya que es una técnica habitualmente utilizada por los anatomopatólogos en otro tipo de tumores.
Renshaw y cols demostraron que la medición macroscópica del diámetro tumoral máximo se correlaciona con la medición del volumen tumoral hecha con un programa de ordenador, mediante el cálculo del área de las imágenes digitales de los tumores.
Las publicaciones presentadas por Renshaw y cols19. y D’Amico y cols20. Demuestran que el diámetro tumoral máximo predice en forma independiente la recidiva de PSA tras la prostatectomía radical. Según sus hallazgos, sólo el 15% de los pacientes que tenían tumores con un DTM inferior a un centímetro presentaron recidiva bioquímica tras la prostatectomía radical, mientras que sí la presentaron el 73% de los pacientes con un diámetro tumoral máximo superior a 2 cm.
La valoración del DTM en los casos con Gleason 7 de nuestra serie, demostró una diferencia estadísticamente significativa entre el patrón de Gleason 3+4 y 4+3, siendo éste 2,3 cm. y 2,9 cm. en promedio respectivamente.
Dicha diferencia confirma el mayor volumen tumoral presente en los casos con patrón de Gleason 4+3. Dado que el DTM hallado por nosotros es elevado si se compara con la literatura e implica teóricamente un alto riesgo de recidiva bioquímica para la mayoría de los pacientes, especialmente aquellos con patrón Gleason 4+3, será sin duda un elemento interesante a tener en cuenta en el seguimiento de los pacientes incluidos en esta serie.
La valoración de los casos con Gleason 7 en nuestra serie:
Demostró que aquellos con patrón 4+3 presentaron margen quirúrgico positivo en el 56,1% de los casos, mientras que aquellos con patrón 3+4 lo presentaron en el 50,0%. Probablemente no se encontró diferencia estadísticamente significativa entre ambos grupos debido a una n pequeña, pero la tendencia apreciada puede estar en relación con el mayor volumen tumoral observado en el grupo con patrón 4+3.
Dentro del grupo de casos con Gleason 7 en el espécimen de prostatectomía radical de nuestra serie, aquellos con patrón 3+4 presentaron estadios tumorales menos avanzados que los que tenían patrón 4+3. En el primer grupo el tumor estuvo organoconfinado en el 42,1% de los casos, mientras que esto se dio solamente en el 29,3% de los casos Gleason 4+3.
Los casos con estadio pT4 dentro del grupo 4+3 porcentualmente fueron el doble que los del grupo 3+4. Contrastando nuestros resultados con los de Chan y cols202 quienes encontraron tumor organoconfinado en el 35,4% de los casos con patrón 3+4 y en el 32,1% de los casos con patrón 4+3.
La serie publicada por Lau y cols203, encontraron tumor organoconfinado en el 58% de los casos con patrón 3+4 y en el 45% de los casos con patrón 4+3. Sorprende la diferencia entre estas series y la nuestra, dado que se trata de casos con tumor clínicamente localizado y patrón de Gleason igual en el espécimen de prostatectomía radical, quedando como variable no controlada que pueda explicar la diferencia, la técnica quirúrgica empleada.
De la discusión anterior:
Destaca que los con patrón de Gleason 4+3 en el espécimen de prostatectomía radical presentan características anatomopatológicas en la pieza quirúrgica que les confiere un peor pronóstico que aquellos con patrón de Gleason 3+4.
Conclusión
Los carcinomas de próstata Gleason 4+3 presentan valores de PSA significativamente mayores que aquellos con patrón de Gleason 3+4. Igualmente, los tumores con patrón 4+3 presentan características anatomopatológicas tales como mayor volumen tumoral y estadios patológicos más avanzados que los casos con patrón 3+4, hechos que se correlacionan con el comportamiento clínico de estos tumores.
Dado lo anterior, consideramos fundamental diferenciar ambos patrones cuando se haga referencia al carcinoma prostático Gleason 7.
Bibliografía
- 1. Herranz F, Arias F, Arrizabalga M, y cols. El cáncer de próstata en la comunidad de Madrid en el año 2000. Actas Urol Esp. 2003; 27:323-334.
- 2. Jemal A, Thomas A, Murria T, Thun M. Cancer Statistics, 2002. J. Clin 2002; 52:181-182.
- 3. Holmberg L, Bill-Axelson A, Helgessen F, et al. A randomized trial comparing radical prostatectomy with watchful waiting in early prostate cancer. N Engl J Med 2002; 347:781-789.
- 4. Tefilli MV, Gheiler EL, Tiguert R, et al. Should Gleason score 7 cancer be considered a unique grade category? Urology 1999; 53:372-376.
- 5. Sakr W. Gleason score 7 prostate cancer: A heterogeneous entity? Correlation with pathologic parameters and disease-free survival. Urology 2000; 56:730-734.
- 6. Noldus J, Palisaar J, Huland H. Treatment of prostate cancer: The clinical use of radical prostatectomy. Eur Urol 2003; 1:16-22.
- 7. Truan C, Gutierrez A, Beardo P, et al. El cáncer de próstata Gleason 7: Una entidad heterogénea? Actas Urol Esp 2003; 27:24 (Abstract C-19).
- 8. Montironi R, Van der Kwast T, Boccon-Gibod L, et al. Handling and pathology reporting of radical prostatectomy specimens. Eur Urol 2003; 44:626-636.
- 9. Chan TY, Partin AW, Walsh PC, Epstein JI. Prognostic significance of Gleason score 3+4 versus Gleason score 4+3 tumor at radical prostatectomy. Urology 2000; 56:823-827.
- 10. Aguiló F, Suarez JF, Guedea F, et al. Indicaciones y técnica de la braquiterapia prostática. Actas Urol Esp 2002; 26:24-28.
- 11. Lau WK, Blute ML, Bostwick DG, et al. Prognostic factors for survival of patients with pathological Gleason score 7 prostate cancer: Differences in outcome between primary Gleason grades 3 and 4. J Urol 2001; 166:1692-1697.
Referencia
- 12. Humphrey PA, Vollmer RT. Intraglandular tumor extent and prognosis in prostate carcinoma. Hum Pathol 1990; 21:799-804.
- 13. Humphrey PA, Frazier HA, Vollmer RT, Paulson DF. Stratification of pathologic features in radicalprostatectomy specimens that are predictive of elevated initial postoperative serum PSA levels. Cancer 1993; 71:1821-1827.
- 14. McNeal JE, Villers AA, Redwinw EA, Stamey TA. Capsular penetration in prostate cancer: significance for natural history and treatment. Am J Surg Pathol 1990; 14:240-247.
- 15. Stamey TA, McNeal JE, Redwine E. Morphometric and clinical studies on 68 consecutive radical prostatectomy. J Urol 1988; 139:1235-1241.
- 16. Epstein JI, Partin AW, Walsh PC. Is tumor volume an independent predictor of progression following radical prostatectomy? A multivariate analysis of 185 clinical stage B adenocarcinomas of the prostate with 5 years of followup. J Urol 1993; 149:1478-1481.
- 17. Partin AW, Epstein JI, Walsh PC. Morphometric measure of tumor volume and percent of gland involvement as predictors of pathological stage in clinical stage B prostate cancer. J Urol 1989; 141:341-345.
- 18. Renshaw AA, Chang H, D’Amico AV. Estimation of tumor volume in radical prostatectomy specimens in routine clinical practice. Am J Clin Pathol 1997; 107:704-708.
- 19. Renshaw AA, Richie JP, D’Amico AV. The greatest dimension of prostate carcinoma is a simple, inexpensive predictor of PSA failure in radical prostatectomy specimens. Cancer 1998; 83:748-752.
- 20. Renshaw AA, Richie JP, D’Amico AV. Maxium diameter of prostatic carcinoma is a simple, inexpensive, and independient predictor of PSA failure in radical prostatectomy specimens. Validation in a cohort of 434 patients. Am J Clin Pathol 1999; 111:641-644.


 Discusión
Discusión