También se ha demostrado en estudios In Vitro, la capacidad de la HAM de inhibir la proliferación de varias líneas celulares derivadas a partir del epitelio ovárico normal, el cual es el sitio de origen de los cánceres del epitelio ovárico.
También se han encontrado expresión de HAMRII en tejidos de seno, fibroadenomas y adenocarcinomas, sugiriendo que este órgano podría ser un blanco potencial para la acción de la HAM13.
Gran parte de la diferenciación y desarrollo de la glándula mamaria ocurre durante la pubertad y el embarazo. Se ha visto que la expresión de HAMRII varía de forma inversa con el crecimiento de la glándula. Estudios en ratones hembras vírgenes con HAM producen aumento de la apoptosis del epitelio de los conductos mamarios lo que sugiere que la HAM juega un papel fisiológico significativo en el control de la involución del seno normal13.
Presentación de los casos
Paciente N° 1.
JDR
Paciente con fenotipo masculino de 3 años de edad, producto de primer embarazo de padres no consanguineos, quien consulta por criptorquidia bilateral, tiene como antecedente un primo por línea materna con patología de “ambigüedad genital”, que no fue posible aclarar. En el examen físico, se encuentra un niño con genitales externos masculinos bolsa escrotal derecha vacía, e hidrocele en el lado izquierdo. Se le practicó genitografía (Foto N° 1) y laparotomía exploratoria con los hallazgos de la foto N° 2. (nótese la posición pseudo ovárica de las gónadas, colocadas entre los ligamentos anchos.) Se tomó biopsia gonadal, cariotipo de las gónadas, cariotipo sistémico. Los estudios mostraron cariotipo gonadal y sistémico 46XY, y la biopsia mostró células de Leydig y Sertoli normales para la edad “testículo infantil”. Fue llevado posteriormente a cirugía, y se le practicó orquidopexia izquierda, llevando el testículo hasta la bolsa escrotal, y orquiectomía derecha por encontrar vasos cortos. Fue necesario practicar resección del útero infantil y de las trompas para lograr una longitud adecuada del cordón en el lado izquierdo. En el seguimiento 3 años después, se encuentra testículo izquierdo escrotal de tamaño adecuado para la edad (Foto 2).
[enc_su_row][enc_su_column size=”1/2″ center=”no” class=””] [/enc_su_column] [enc_su_column size=”1/2″ center=”no” class=””]
[/enc_su_column] [enc_su_column size=”1/2″ center=”no” class=””]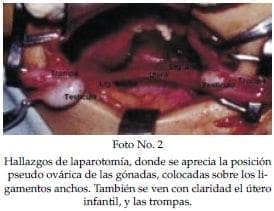 [/enc_su_column][/enc_su_row]
[/enc_su_column][/enc_su_row]
Paciente N° 2.
JFG
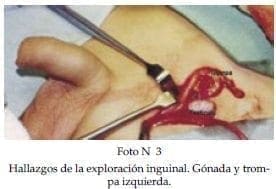
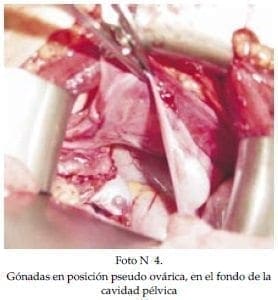
Paciente de 5 años de edad, producto de primer embarazo, de padres no consanguineos, con fenotipo masculino, con diagnóstico de testículos no descendidos bilaterales no palpables. Se le realizó cariotipo que fue 46XY, se le realizó test de estímulo con gonadotropinas (hcg 100 UI por Kg de peso y medición de testosterona basal y a las 96 horas), el cual fue positivo. Se llevó a cirugía, encontrando en la exploración inguinal de un lado estructura compatible con trompa y gónada (Foto N°3). Se practicó laparotomía encontrando los hallazgos de la foto N° 4. (Nótese la posición pseudo ovárica de las gónadas localizadas entre los ligamentos anchos). Se decide suspender el procedimiento para aclarar el diagnóstico.
Posteriormente se practicó laparotomía en la que se realizó orquidopexia izquierda, llevando la gónada hasta la región inguinal, sitio máximo al que se pudo descender. El testículo derecho se encontró con vasos cortos, y su longitud no fue mas allá del orificio pélvico, por lo que se realizó orquidectomía. Fue necesario remover las estructuras Müllerianas para lograr movilizar el testículo izquierdo hasta el sitio descrito.
Comentarios sobre el manejo de los dos casos
La aparición súbita de un caso de SPDM en la exploración quirúrgica de un paciente con criptorquidia es siempre una sorpresa desagradable para el cirujano y aun más para los padres de estos niños.
Siempre debemos tener en mente que aunque raro, éste síndrome existe y por lo tanto debemos sospecharlo en aquellos niños con criptorquidia unilateral y hernia con contenido visceral en el otro lado (hernia uteroinguinalis), o en aquellos con criptorquidia bilateral y testículos no palpables.
La determinación de HAM, puede ser detectada o no, dependiendo de si la alteración es en el gen de la hormona o en el del receptor.
La laparoscopia es una excelente herramienta para evaluar la criptorquidia bilateral con gónadas no palpables y permite planear estrategias tanto si es un SPDM (por ejemplo tomar biopsia de las gónadas), o realizar un primer tiempo de Föwler-Stephens en los casos de gónadas intra abdominales.
La localización de los testículos en la posición pseudoovárica intrabdominal, parece deberse a que el gubernaculum requiere de la HAM para efectuar la primera fase o sea la abdominal del descenso testicular37. En el SPDM, en que no hay este estímulo, el gubernaculum se “feminiza”, siguiendo su desarrollo femenino, o sea anclándose al cuerno del útero y formando el ligamento ovárico proximalmente y el ligamento redondo distalmente40.
El descenso de los testículos desde su posición intrabdominal, usualmente es imposible sin resecar las estructuras Müllerianas y sin seccionar el deferente, ya que de otro modo no se logra una longitud adecuada del cordón38. Algunos autores recomiendan salpinguectomía proximal dejando la fimbria con el epidídimo, liberando así el testículo, disecando los deferentes de la pared uterina, y dejándolos con los pedículos laterales del miometrio, para finalmente realizar una histerectomía corporal. En los casos de disposición pseudoovárica, recomiendan además división de los ligamentos anchos y de los redondos39.
Conclusiones
La titulación de HAM, tiene un papel importante en la evaluación de la criptorquidia bilateral, ya que es un marcador muy sensible para identificar tejido testicular, superior al test de estimulo con gonadotrofinas.
Permite preoperatoriamente conocer, en los casos de criptorquidia bilateral y gónadas no palpables si hay o no tejido testicular, y por lo tanto planear estrategias operatorias. Si tenemos una HAM indetectable, no hay tejido testicular (excepto en SPDM con alteración en el gen de la hormona) y por lo tanto la laparoscopia exploratoria sería suficiente.
El futuro de la HAM como marcador para ciertos tumores y su uso como coadyuvante del tratamiento de otros, es promisorio.
El SPDM puede dividirse en dos tipos, aquellos con HAM no detectable, o sea los casos de trastorno en el gen de la hormona, y aquellos con HAM detectable, en el que el trastorno está en el receptor.
En la actualidad la consejería genética podría enfocarse teniendo en cuenta, que si alguno de estos pacientes llega a la vida adulta sin compromiso de su espermatogénesis o sin lesiones de los deferentes, es potencialmente fértil y de no procrear con una pariente (potencialmente portadora), el riesgo de tener hijos afectados debe ser cercano a cero.
Bibliografía
1. Lillie F 1916 The theory of freemartin. Science 43:611-613
2. Jost A. 1947 Recherches sur la différenciation sexuelle de l´embryon de lapin. Arch Anat Microsc Morphol Exp 36:271-315
3. Jose Teixeira, Shyamala Maheswaran and Patricia K Donahoe. Müllerian inhibiting substance: an instruc¬tive developmental hormone with diagnostic and possible therapeutic applications. SO – Endocr Rev 2001 Oct;22(5):657-74
4. Josso N 1973 In vitro synthesis of müllerian inhibiting hormone by seminiferous tubules isolated from the calf fetal testis. Endocrinology 93:829-834
5. Chin TW, Parry RL, Donahoe PK 1991 Human Mü¬llerian inhibiting substance inhibits tumor growth in vitro and in vivo. Cancer Res 51:2101-2106
6. Parry RL, Chin TW, Epstein J, Hudson PL, Powell DM, Donahoe PK 1992 Recombinant human Mü-llerian inhibiting substance inhibits human ocular melanoma cell lines in vitro and in vivo. Cancer Res 52:1182-1186
7. Lee MM, Donahoe PK, Hasegawa T, Silverman B, Crist GB, Best S, Hasegawa Y, Noto RA, Schoen¬feld D, MacLaughlin DT 1966 Mullerian inhibiting substance in humans: normal levels from infancy to adulthood. J Clin Endocrinol Metab 81:571-576
8. Rey RA, BelvilleC, Nihoul-Fekete C. et al. 1999 Eva¬luation of gonadal function in 107 intersex patients by means of serum anti-mullerian hormone measu¬rement. J Ciln Endocrinol Metab 84:627-631
9. LeeMM, Donahoe PK, Silverman BL, HasegawaT, HasegawaY, Gustafson ML, Chang YC, Maclaug¬hlin DT 1977 Measurements of serum müllerian inhibiting substance in the evaluation of children with nonpalpable gonads. N Engl J Med 336:1480-1486
10. Young J, Rey R, Couzinet B, Chanson P, Josso N, Schaison G 1999 Antimüllerian hormone in patients with hypogonadotropic hypogonadism. J Clin En¬docrinol Metab 84: 2696-2699
11. Gustafson ML, Lee MM, Scully RE, Moncure AC, Hirakawa T, Goodman A, Muntz HG, Donahoe PK, Maclaughlin DT, Fuller AF 1992 Müllerian inhibiting substanc as a marker for ovarian sex cord tumor N Engl J Med 326: 466-471
12. Rajpert-DE Meyts E, Jorgensen N, Graem N, Mü¬ller J, Cate RL, Skakkebaek NE 1999 Expression of antimullerian hormone during normal and pa¬thological gonadal development: association with differentiation of Sertoli and granulose cells. J Clin Endocrinol Metab 84:3836-3844
13. Sergev DL, Ha TU, Tran TT, Kenneally M, Harkin P, Jung M, MacLaughlin DT, Donahoe PK, Maheswaran S 2000 Mullerian inhibiting substance inhibits breast cancer cell growth and NFkB mediated pathway. J Biol Chem 275: 28371-28379
14. Belville C, Josso N, Picard JY. 1999 persistence of müllerian derivates in males Am J Med Gen 89:218-223
15. S. Faisal Ahmed* and Ieuan A. Hughes. The gene¬tics of undermasculinization Clinical Endocrinology (2002) 56, 1±18
16. H. Okur, DCS. Gough Management of Mullerian Duct Remnants Urology 61: 634-637, 2003
17. M. Lima, A. Moravito, M. Libri, M. Bertozzi, M. Dómini, V. Lauro, C. Strano, P. Messina, G. Tani La-paroscopic Removal of a Persistent Múllerian Duct in a Male Case Report Eur J Pediatr Surg 2000; 10: 265-269
18. E. Di. Cesare, V. Di Bartolo, M :V : Maffey, A. Splen¬diani, C. Masciochi US and MRI in a case of peristent Müllerian duct syndrome Pediatr Radiol 1998 28: 865-867
19. P. Acien Obstructive Mullerian Anomalies Am J Obstet Gynecol pag 854 April 2002 (Letter)
20. Chung-Pin Shei, Yiu-Wah Li, Yang-jann Liao, Toh-Shung Huang, Shis-Ping Kao, Wei-Jao Chen Diagno-sing the Combination of Renal Dysgenesis, Gartner’s Duct Cyst and Ipsilateral Müllerian Duct Obstruction J Urol 1998, 159: 217-221
21. Y. Nishino, N. Yamamoto, S. Ishihara, Y. Takahashi, T. Deguchi, Y. Kawada Mullerian Duct Cyst Exten-ding into the Abdomen Urology 53: 624-626, 1999
22. Chung-Pin Shei, Yang-jann Liao, Cheng-Shen Hung, Toh-Shung Huang, Yiu-Wah Li Duplex Kidney, Gartner’s Duct Cyst and ipsilateral Müllerian Duct Obstruction J Urol 1998, 159:2120-2121
23. M.G. Desautel, J. Sock, M.K. Hanna Mülerian Duct Remnants : Surgical Management and Fertility Issues J Urol 1999, 162 : 1008-1014
24. Zoran D. Krstic, Zeljco Smoljanic, Zarko Micovic, Vojkan Vukadinovic, Aleksandar Sretenovic, De¬jan Varinac Surgical Treatment of the Müllerian Duct Remnants J Pediat Surg 2001, 36; 6: 870-876
25. K. Haruaki, K. Itsuki, M. Toshitaka, N. Osamu Histo¬pathological Study of the Mullerian Duct Remnant: Clarification of Disease Categories and Terminology J Urol 2002, 167: 133-136
26. Howard S.Levin Tumors of the testis in intersex syn¬dromes Urol Clin Nort Am Vol 27 N° 3 Aug 2000
27. His-Chin Wu, Jeon-Hor Chen, Hsue-Fu Lu, Wu-Chung Shen Persistent Müllerian Duct Syndrome with Seminoma. AJR:174:102-104, Jan 2000
28. Y. Shinamura, T Yokoi, Y. Tsutsui A Case of Clear Cell Adenocarcinoma of the Müllerian Duct in Per-sistent Mullerian Duct Syndrome Am J Surg Path 26(9): 1231-1234. 2002
29. Anuar Ibrahim Mitre, Lisias Nogueira Castilho, Andre Avarese de Figuereido, Sami Arap Persistent Müllerian Duct Syndrome and Prostate Cancer Uro¬logy 60 (4), 698; 2002
30. S. Bucci, G Liguori, L. Buttazzi, R. Bussani, C. Trom¬betta Bilateral Testicular Carcinoma in Patient with the Persistent Mullerian Duct Syndrome J Urol 2002, 167:1790
31. Dawood MY, Khan-Dawood FS, Ramos J. Plasma and Peritoneal Fluid Levels of CA 125 in Women with Endometriosis. Am J Obstet Gynecol 1988; 1526-1531
32. Williams ,J.C., Merguerian, P.A., Schned, A.R. et al: Bilateral testicular carcinoma in situ in persistent mü¬llerian duct syndrome: a case report and literature review. Urology, 44: 595,1994
33. Eastham JA, McEvoy K, Sullivan R, et al: A case of simultaneous bilateral nonseminomatous testicular tumors in persistent müllerian duct syndrome. J Urol 148:407-408, 1992
34.Chih-Ping Chen, Schu-Rern Chen, Tao-Yeuan Wang, Wayseen Wang, Yuh-Ming Hwu. A fra¬me Shift Mutation in the DNA Binding Domain of the Androgen Receptor gene Associated with complete androgen insensitivity, persistent müllerian structures, and germ cell tumors in dysgenetic gonads. Fertil Steril 72, N° 1, Jul 1999; 170-173
35. Madhusmita Misra, David T. MacLaughlin, Patricia K. Donahoe, And Mary M Lee. Measurement of Mu-llerian Inhibiting Substance Facilitates Management of Boys With Microphallus and Cryptorchidism. J Clin Endocrinol Metab 87(8):3598-3602; 2002
36. Madhusmita Misra, David T. MacLaughlin, Pa¬tricia K. Donahoe, And Mary M Lee. The Role of Müllerian Inhibiting Substance in the Evaluation of Phenotypic Female Patients with Mild Degrees of Virilization. J Clin Endocrinol Metab 88(2):787-792; 2003
37. Clarnette TD, Sugita Y, Hutson JM: Genital anomalies in human and animal models reveal the mechanisms and hormones governing testicular descent. Br J Urol 1997; 79-99
38. C. Pappis, C. Constantinides, D. Chiotis, Dacou-Voutetakis. Persistent Mullerian Duc Structures in Cryptorchid Male Infantas: Surggical Dilemmas. J pediatr surg Vol 14 No 2(April) 1979; 128-131.
39. Deborah S. Loeff, Sandrine Imbeaud, Hernan M. Reyes, Janet L. Meller Ira M. Rosenthal. Surgical and Genetic Aspects of Persistent Müllerian Duct Syndrome. J pediatr surg Vol 29 No 1(January), 1994: 61-65
40. David Muram. Persistent Müllerian Duct Syndrome. Literature Review. J Pediatr Adolesc Gynecol 1998 11: 101-102
