Reporte de 4 casos
Dr. Camilo Orjuela Rodríguez
Profesor Asistente – Departamento de Cirugía – Unidad de Urología
Dr. Gustavo Malo Rodríguez
Profesor Asociado – Departamento de Cirugía – Unidad de Urología
Universidad Nacional de Colombia
Introducción
Con el conocimiento adquirido acerca de la fimosis y con el convencimiento que la gran mayoría de ellas son fisiológicas, cada vez realizamos menos circuncisiones. Cuando llevamos algún paciente a este procedimientos es porque tenemos la sospecha que estamos frente a una fimosis de tipo patológico y el prepucio es enviado a estudio histopatológico para confirmar nuestra sospecha. En algunas oportunidades se reporta fibrosis inespecífica pero vemos ahora con más frecuencia el reporte de BXO. La distinción entre una fimosis fisiológica y una patológica desde el punto de vista clínico es fácil. En la fimosis fisiológica (Foto No 1) al intentar la retracción del prepucio se describe el aspecto de “flor” mientras que en la fimosis patológica se encuentra un anillo fibrótico, blanquecino, de aspecto cicatricial e indurado (Foto No2).
[enc_su_row][enc_su_column size=”1/2″ center=”no” class=””]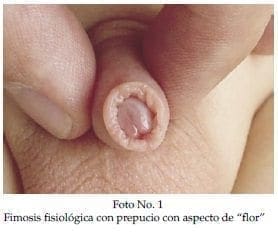 [/enc_su_column] [enc_su_column size=”1/2″ center=”no” class=””]
[/enc_su_column] [enc_su_column size=”1/2″ center=”no” class=””]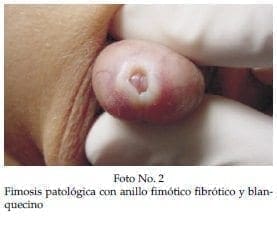 [/enc_su_column][/enc_su_row]
[/enc_su_column][/enc_su_row]
Para graduar la severidad de la fimosis utilizamos la clasificación propuesta por Meuli1:
Grado 1. Prepucio completamente retraíble con anillo estenótico en el cuerpo del pene
Grado 2. Prepucio parcialmente retraíble con exposición incompleta del glande
Grado 3. Prepucio retraíble con exposición solamente del meato uretral
Grado 4. Prepucio no retraíble.
La BXO es una entidad rara en los menores de 5 años y tiene un pico de incidencia cercano a la pubertad2. Aunque hay muchos trabajos que pretenden estimar la incidencia de fimosis patológica en la población general, se describe3 que en el Reino Unido su incidencia es de 0.4 casos por 1000 niños por año, que para la edad de 15 años el 0.6% de la población ha sido afectado por esta entidad. Desde el punto de vista clínico se puede manifestar como una fimosis adquirida (prepucio previamente retraíble que presenta posteriormente cambios inflamatorios que impiden su retracción), irritación y sangrado del orifico prepucial, disuria, retención urinaria aguda y crónica, en ocasiones con cambios de uropatía obstructiva a nivel del aparato urinario2. Los cambios histopatológicos compatibles con BXO se encuentran ampliamente descritos en la literatura y se comentaran ampliamente. Reportamos 4 casos de BXO que describen el espectro clínico de esta entidad.
Descripción de los casos
Caso No 1
Paciente de 9 años y 5 meses de edad. Presenta estrechez prepucial desde el nacimiento, que posterior a retracción repetitiva realizada por la madre, permitía la retracción parcial del prepucio. De 2 años de evolución presenta estenosis importante del prepucio, con importante limitación para la retracción (Fimosis adquirida). Asociado refiere goteo post miccional, pujo y tenesmo vesical esporádico. Calibre urinario aceptable, no antecedente de infección urinaria ni balanitis. Al examen físico pene con fimosis patológica grado 4/4. Manejado con circuncisión (técnica de doble incisión) con evidencia de adherencias balano prepuciales importantes de difícil liberación. Manejo post operatorio con Betametasona. Evolución favorable. Reporte de patología compatible con BXO.
Caso No 2
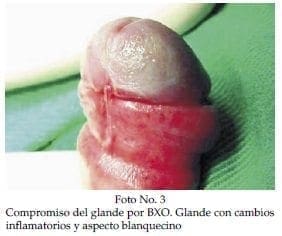
Paciente de 7 años 9 meses de edad con historia de sintomatología irritativa urinaria baja ocasional. Chorro urinario de buen calibre. Al examen físico se encontró fimosis grado 4/4 patológica. Se realizó circuncisión con técnica de doble incisión encontrando adherencias balano prepuciales de difícil liberación y glande blanquecino (Foto No 3). Post operatorio tórpido con edema importante siendo necesaria la calibración del meato con sonda Nélaton 6 y 8 Fr. por disminución del calibre del chorro urinario. Manejo con corticoide tópico (Betametasona) con evolución posterior favorable sin estenosis del meato. Reporte de patología compatible con BXO.
Caso No 3
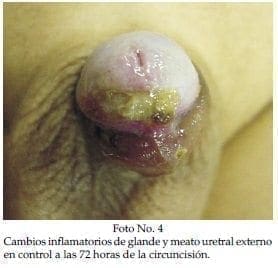
Paciente de 11 años de edad quien ingresa por el servicio de Urgencias por cuadro de 12 horas de evolución de sintomatología obstructiva urinaria baja (disminución de la fuerza y del calibre del chorro urinario) que progresa hasta retención urinaria aguda. Fue evacuado por punción supra púbica. Al examen físico se encontró fimosis grado 4/4 con severa fibrosis y orifico prepucial completamente estenótico. Ecografía de vías urinarias no muestra dilatación de estructuras colectoras ni engrosamiento de la pared vesical. Es llevado a cirugía encontrando severa fibrosis del prepucio con gran dificultad para liberar las adherencias balano prepuciales y realizándole circuncisión con técnica de doble incisión. Durante el postoperatorio inmediato presentó micción espontánea satisfactoria. Se calibró meato uretral con termómetro sin dificultad. Reingresa a las 72 horas con sintomatología obstructiva urinaria baja siendo evidente el aumento de los cambios inflamatorios que comprometen el glande y el meato uretral externo. Se calibra el meato y se inicia manejo con corticoide tópico (Betametasona). Se realiza cistografía radiológica que descarta otras causas de obstrucción urinaria baja. Se calibra periódicamente el meato sin que se establezca estenosis del mismo. Reporte de patología compatible con BXO.
Caso No 4
Paciente de sexo masculino de 12 años 2 meses de edad con historia de 3 episodios de retención urinaria en los 3 meses previos a su consulta que requirieron manejo con cateterismo evacuador en 1 oportunidad y punción supra púbica en las dos restantes. Historia de sintomatología urinaria baja consistente en disuria, pujo miccional. Disminución del calibre del chorro urinario. Al examen físico inicial se evidencia fimosis grado 4/4 de aspecto patológico compatibles con BXO. Se realiza ecografía de vías urinarias que muestra ectasia piélica y ureteral bilateral grado 2/4 (Sociedad de Urología Fetal) con vejiga de paredes engrosadas. Se realizó examen bajo anestesia encontrando severa fibrosis e induración prepucial con glande de aspecto blanquecino y meato uretral externo puntiforme que no permite el paso de sonda Nélaton 5 Fr. Se realizó circuncisión con técnica de doble incisión y meatotomía. Se logra paso de cistoscopio 10 Fr. encontrándose uretra distal en vecindad al meato de aspecto blanquecino y patrón de trabeculación en la vejiga. Presentó en el post operatorio inmediato retención urinaria que requirió cateterismo. Se maneja en el post operatorio con corticoide tópico (Betametasona) y calibración del meato uretral externo con sonda Nélaton 8 Fr. inicialmente diaria y luego semanal por 4 semanas. A la evaluación a los 2 meses hay mejoría clínica, meato amplio no estenótico y ecografía sin evidencia de dilatación de estructuras colectoras.
Discusión
El hecho que se reconozca a la fimosis como un evento fisiológico ha llevado a una disminución del número de circuncisiones realizadas. En Inglaterra como lo reporta Rickwood y colaboradores4 es evidente que el número de circuncisiones en pacientes de 0 a 4 años ha disminuido de manera considerable; en el grupo de 5 a 9 años ha disminuido pero no de manera tan marcada y en el grupo de 14 años ha permanecido estable y sin variaciones geográficas significativas. Todo esto se explica en el hecho que la fimosis patológica es poco frecuente en los menores de 5 años, empieza a ser frecuente en el grupo de 5 a 9 años y tiene su pico antes de la pubertad, pudiéndose concluir que cada vez más se circuncidan solo aquellos pacientes con indicación médica clara.
Como lo mencionan Das y colaboradores5, el término de BXO fue acuñado por Stuhmer en 1928 para describir el proceso inflamatorio esclero atrófico crónico y progresivo de etiología no conocida que compromete el prepucio, el glande y el meato uretral. Se describen tres componente en la BXO. “Balanitis” por la inflamación crónica del glande, “Xerótica” por el aspecto anormalmente seco de la piel y “Obliterante” por la asociación ocasional de endarteritis.
Como se describe en 6 el término BXO se ha usado para mencionar la presencia de una entidad ampliamente establecida en el área de la dermatología, el Liquen esclero-atrófico (LEA), cuando este compromete los genitales masculinos. Dado que no siempre hay compromiso de atrofia epitelial existe la tendencia en la literatura a hablar simplemente de liquen escleroso (LE) y agregar el componente atrófico solo cuando este está presente. En este mismo artículo se menciona que el LE es una dermatosis mediada por linfocitos que tiene predilección por la piel genital en ambos sexos y que su etiología no está completamente aclarada. Cada vez existe más evidencia que un mecanismo de auto inmunidad está involucrado en la etiología de esta entidad. Se han identificado anticuerpos tejido-específicos y asociación con otras enfermedades auto inmunes en pacientes con LE (vitiligo, alopecia, diabetes) como también una asociación positiva con antígenos HLA Clase II. La manifestación clínica en los niños fue descrita previamente y esta dada por el compromiso del glande, el prepucio y el meato uretral con muy pocos casos reportados de compromiso perianal. En las niñas el compromiso más frecuente es a nivel vulvar debiéndose considerar en el diagnóstico diferencial el abuso sexual. El compromiso anal con o sin compromiso vulvar es más frecuente en niñas y se asocia con estreñimiento y presencia de fisuras peri anales.
Los hallazgos histopatológicos clásicos del LE no complicado incluyen (Foto No 5) la presencia de una epidermis adelgazada con hiperqueratosis, una banda ancha de colágeno homogenizado por debajo de la unión dermo-epidérmica y un infiltrado linfocitario por debajo de del área de colágeno homogenizado. Pueden presentarse pequeñas áreas focales de infiltrado inflamatorio en vecindad a la unión dermo-epidérmica. Unos pocos pacientes tienen engrosamiento de la epidermis y estos son los pacientes que tienden a tener una enfermedad complicada y con pobre respuesta al tratamiento y pueden tener asociación a largo plazo con la presencia de carcinoma escamo celular6. En7 se menciona una clasificación de la BXO por la severidad de los cambios histopatológicos considerándose:
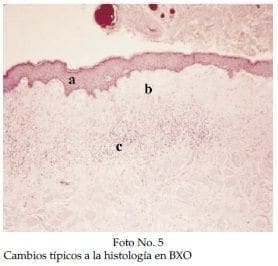
- Adelgazamiento epidermis con hiperqueratosis
- Banda pálida de colágeno homogenizado
- Infiltrado inflamatorio
- Estado temprano: Degeneración hidrópica de las células basales y marcado edema en la dermis superior con un infiltrado inflamatorio en la unión dermo-epidérmica.
- Estado intermedio: Homogenización parcial del colágeno en la dermis superior
- Estado tardío: Hiperqueratosis, atrofia del estrato de Malpighi y una zona homogénea pálida en la dermis superior encima de una banda de células inflamatorias.
Como lo reporta Barbagli en8 la uretra anterior también puede ser afectada por la BXO. Describe entre 1991 y 1998 106 casos de estrechez uretral anterior de los cuales 31 (29%) tuvieron diagnóstico específico de BXO con compromiso del meato uretral externo en 6 (19%) pacientes, de la fosa navicular en 5(16%), de la uretra peneana en 4 (3%) y con enfermedad panuretral en 16 (52%). Es evidente que los resultados y la evolución a largo plazo son peores en los pacientes que tienen estrecheces relacionadas con BXO.
Mattioli y colaboradores9 publican un estudio prospectivo en el que evalúan la incidencia de LEA en una población pediátrica con fimosis e hipospadias. De este artículo queremos hacer énfasis en los hallazgos de los niños con hipospadias. 13 pacientes fueron llevados a corrección de hipospadias y de ellos 8 (61%) mostraron cambios de inflamación crónica del prepucio, siendo los hallazgos en 2(15%) de los casos compatibles con LEA. Comentan los autores que ante el hallazgo de cambios inflamatorios del prepucio de los pacientes con hipospadias se deberían intentar usar técnicas que no involucren el empleo de la piel prepucial en la reconstrucción por el riesgo de estrecheces de la neo uretra.
Como alternativa terapéutica en el manejo de la BXO se describe el uso de los corticoides tópicos. Su efecto básicamente se ejerce por la restauración del balance en la síntesis del colágeno en los fibroblastos lo que mejora la atrofia epitelial preexistente. No hay en la literatura muchos trabajos específicos en los que se usen corticoides en pacientes con BXO, pero se considera que el uso de corticoides ultra potentes podría evitar la circuncisión y mejorar los cambios histopatológicos de la entidad6,7. Los corticoides más frecuentemente usados en el manejo de la BXO son la Betametasona, el fluorato de mometasona y el propionato de clobetasol.
En el 2000, Depasquale y colaboradores10 publican una revisión en la que proponen un protocolo de manejo básico:
BXO limitada al prepucio:
- Circuncisión más liberación de adherencias
- Estudio histopatológico del prepucio
- Esteroides tópicos como alternativa si el compromiso es leve o el paciente está asintomático.
BXO con compromiso del glande:
- Leve a moderado: circuncisión más corticoides tópico y observación.
- Severo: procedimientos para reepitelizar el glande
BXO con compromiso del meato uretral externo:
- Temprano: dilatación más esteroides tópicos
- Establecido: meatotomía y/o meatoplastia y uretroscopia
BXO con compromiso uretral:
- Escisión de la uretra comprometida
- Reemplazo uretral con injerto de mucosa vesical o bucal.
- Posibilidad de reconstrucciones en 2 tiempos
Deseamos con este reporte de casos hacer hincapié en que la fimosis es un proceso fisiológico en un porcentaje muy alto y que los casos que realmente ameritan la circuncisión son aquellos con fimosis patológica en los que frecuentemente se encuentran los cambios inflamatorios compatibles con BXO. Consideramos absolutamente necesario el envío del prepucio a estudio histopatológico para confirmar este diagnóstico.
Bibliografía
1. Meuli, M., Briner, J., Hanimann, B. y Sacher, P. Lichen sclerosus et atrophicus causing phimosis in boys: a prospective study with 5-year followup after complete circumcision. J. Urol., 1994:152(3): 987-9.
2. Rickwood, A.M.K. Medical indications for circum¬cision. B.J.U. International., 1999: 83(Suppl.1):45-51
3. Shankar, K.R. y Rickwood, A.M.K. The incidence of phimosis in boys. B.J.U. International., 1999: 84:101-102
4. Rickwood, A.M.K., Kenny, S.E. y Donnell, S.C.. Towards evidence based circumcision of English boys: survey of trends in practice. B.M.J., 2000: 321: 792-793
5. Das, S. y Tunuguntla, H.S.G.R. Balanitis xerotica obliterans – a review. World. J. Urol., 2000: 18: 382-387.
6. Neill, S.M., Tatnall, F.M. y Cox N.H.. Guidelines for the management of lichen sclerosus. Br. J. Derma-tology. , 2002: 147: 640-649
7. Kiss, A., Csontai, A., Pirót, L., et al. The response of balanitis xerotica obliterans to local steroid aplication compared with placebo in children. J. Urol, 2001: 165: 219-220
8. Barbagli, G., Lazzeri, M., Palminteri, E. y Turini, D.. Lichen sclerosis of male genitalia involving anterior urethra. The Lancet., 1999: 354: 429.
9. Mattioli, G., Repetto, P., Carlini, C., Granata, C., Gam¬bini, C. Y Jasonni, V.. Lichen sclerosus et atrophicus in children with phimosis and hipospadias. Pediatr. Surg. Int., 2002: 18: 273-275.
10. Depasquale, I., Park, A.J. y Bracka, A. The treatment of balanitis xerotica obliterans. B.J.U International. 2000: 86: 459-465.
