Dr. Alfredo Martínez Rondanelli*,
* Profesor asistente de Ortopedia. Universidad del Valle.
Dr. Gustavo A. Bettin Diago**
** Residente IV año de Ortopedia. Universidad del Valle. Hospital Universitario del Valle
Resumen
Estudio descriptivo observacional tipo serie de casos realizado en el Hospital Universitario del Valle durante el período comprendido entre octubre 1 de 1997 y diciembre 1 de 1998. Se trataron 184 pacientes con fracturas intertrocántericas de la cadera. En 159 casos (86%) el implante utilizado fue el tornillo deslizante con placa tubo. De estos pacientes se realizó un seguimiento mínimo de seis meses en 87 casos: 40 fracturas estables (46%) y 47 fracturas inestables (54%). Se analiza la calidad de la reduccióAn y la posición del implante de acuerdo a la distancia punta-apex (TAD) como factores pronósticos en el resultado final.
El promedio de la distancia punta-apex (TAD) fue de 32 mm, con un rango entre 14 y 70 mm. Nuestros resultados mostraron un promedio en la distancia punta-apex de 28 mm en los resultados excelentes (29%); y 30 mm en los resultados buenos (47%), en los resultados regulares y malos la distancia punta-apex fue de 40 y 62 mm respectivamente.
En 66 casos (76%) no se presentó variación de la distancia punta-apex hasta la consolidación de la fractura. En 21 casos (24%) se presentó una variación no mayor de 4 mm. En 18 casos (21%) se presentaron complicaciones como pérdida de la reducción o extrusión del implante.
Consideramos que la posición del implante en una zona de seguridad, acompañada de una buena reducción de la fractura, y una calidad ósea aceptable nos permite predecir resultados satisfactorios en el tratamiento de las fracturas intertrocántericas de la cadera; y la distancia punta-apex (TAD) es un recurso importante y necesario para pronosticar la posibilidad de la extrusión del implante en la cabeza o cuello femoral p<0.001.
Introducción
La mayoría de las fracturas de cadera ocurren en pacientes mayores de 60 años y son trauma-tismos casi siempre de baja energía. La vida sedentaria y enfermedades de otros sistemas son la constante de este grupo de pacientes.
Existen factores como la edad, sexo, condición médica, grado de osteoporosis, el rasgo de la fractura, estado mental de los pacientes que el personal médico no puede modificar o alterar, exceptuando algunos procesos patológicos que pueden compensarse o estabilizarse mejor, para evitar algunas complicaciones serias en el postoperatorio11, 13, 31, 33.
Al contrario, existen tres factores: reducción de la fractura; selección del implante y colocación óptima del material de osteosíntesis; donde el personal médico interviene y la planeación y ejecución de esta fase del tratamiento incide en el resultado final37, 39.
El tratamiento de las fracturas inter-trocántericas ha avanzado considerablemente en las últimas décadas. En 1930 Jewett20 presenta el concepto del clavo placa para mantener la reducción de la fractura y facilitar la movilización temprana del paciente.
Fig 1. clasificación de Evans-Jensen de las fracturas intertrocantéricas en tres tipos.
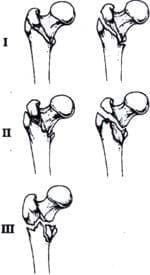
Con el ánimo de mejorar la reducción y estabilidad, de las fracturas inestables, en los años de la década del sesenta, Dimond, Hughston, Sarmiento y Williams7, 20 presentan la osteotomía del trocánter mayor con el desplazamiento medial de la diáfisis como método alterno de conseguir una reducción estable.
En 1962 Massie26 y Clawson9 publican y presentan el concepto de los clavos deslizantes que permiten la impactación de las fracturas y son muy útiles en el manejo de las fracturas inestables o de varios fragmentos. De estos modelos se inspiran muchos autores para diseñar el actual tornillo deslizante, que asociado a la placa tubo, ha permitido mejorar los resultados del tratamiento de las fracturas intertrocántericas, ahora se presentan algunas modificaciones que mejoran la estabilidad pero no han modificado su principio.
Actualmente en nuestros hospitales por factores económicos podemos conseguir con relativa facilidad, el tornillo deslizante y placa tubo, para el manejo de las fracturas intertrocántericas estables e inestables; pero elementos que nos dan una mayor seguridad como la placa estabilizadora trocánterica y la placa tubo de Medoff no son posibles. Esta situación nos obliga a perfeccionar al máximo nuestra técnica quirúrgica, en el tipo de reducción y en la posición del implante.
Las dos proyecciones ortogonales a la cabeza femoral representadas por las radiografías de frente y perfil no son suficientes para saber si la extremidad del implante, está situada en el interior o exterior de la cabeza femoral.
En la osteosíntesis de las fracturas de la cadera el paciente es generalmente instalado en una mesa ortopédica en decúbito supino. La utilización obligada del intensificador de imágenes, que emite rayos verticales, nos muestra la cabeza femoral de frente y los rayos horizontales el perfil. La cabeza femoral la podemos asemejar fácilmente a una esfera, donde se distinguen tres dimensiones, las proyecciones ortogonales sólo nos permiten visualizar dos dimensiones de la cabeza femoral, por esta razón, existen zonas que se denominan ciegas o de inseguridad.
Determinadas áreas localizadas en el exterior de la cabeza femoral o esfera en las proyecciones ortogonales se confunden con áreas en el interior de la esfera. Al contrario, áreas situadas dentro de la esfera, cerca al hueso subcondral, se encuentran en la zona de inseguridad, ya que pueden confundirse con las proyecciones radiológicas de áreas situadas en el exterior de la cabeza femoral.
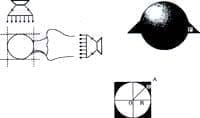
Si las placas de radiología de frente y de perfil, son estrictamente perpendiculares, a la fuente de los rayos x, encontraremos que en el plano común de las dos fuentes de rayos se dibuja un círculo de la esfera como se ilustra en la figura 2. Por otro lado los rayos ortogonales determinan un cuadrado tangente al círculo16. En esta forma, los rayos situados en el exterior del círculo, pero en el interior del cuadrado constituyen lo que se ha denominado la zona ciega.
Fig. 2. Esquema de los rayos ortogonales, su intersección con la
esfera forma un círculo donde las dos proyecciones ortogonales
determinan un cuadrado que contiene el círculo. En este plano el
área localizada exterior al círculo e interior al cuadrado es la zona ciega.
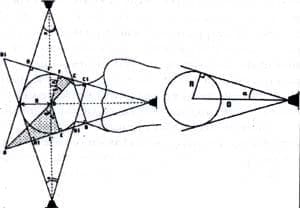
Habitualmente el intensificador de imagen, se localiza adyacente a la mesa ortopédica de la cadera fracturada, y se encuentra a una distancia relativamente muy pequeña de la cabeza femoral, y teniendo en cuenta que los rayos no son paralelos sino divergentes, la zona ciega más grande e importante es la del lado opuesto a la generación de los Rayos x (figura 3).
Este fenómeno debe ser considerado en la colocación del intensificador de imagen; y un punto situado a 23 mm de la cabeza femoral puede verse en el interior. De lo anterior, se ha logrado establecer que el volumen equivalente al 27% de la esfera corresponde a la zona ciega.
Este volumen es tan grande e importante que ha obligado a establecer que el área de seguridad está determinada por la ecuación del producto del radio de la esfera por el seno de 45 grados. Para una cabeza femoral de radio promedio de 25 mm su zona de seguridad en las proyecciones radiológicas de frente y de perfil será un radio de 17,6 mm (R x SEN 45) lo que equivale a (25 x 0.707). Por lo tanto el extremo más distal del implante debe localizarse a 7.4 mm del hueso subcondral16.
Fig. 3. Esquema de cómo los rayos divergentes son tangentes a la esfera
por un valor de ángulo a. La colocación de la generación de los rayos
es muy importante para conocer mejor la zona ciega.
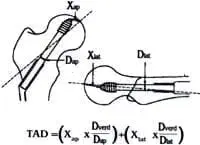
El método gráfico más utilizado es calculando la distancia del extremo distal del implante, a la parte más central de la superficie articular de la cabeza femoral. Esta distancia se conoce con el nombre de distancia punta-apex (TAD), y se define como la suma de la distancia en milímetros desde la punta más distal del tornillo al apex de la cabeza femoral tanto en una radiografía de frente como de perfil4.
El apex de la cabeza femoral es definido como el punto intersección entre el hueso subcondral y una línea en el centro y paralela a la cabeza femoral. La cantidad de la magnificación de la radiografía se determina, dividiendo el diámetro del tornillo visualizado en la radiografía por el diámetro conocido (8 a 10 mm) de los tornillos utilizados en el presente trabajo, de acuerdo a la marca del implante utilizado, y la corrección se obtiene multiplicando la medida de esta distancia por este factor como se ilustra en la ecuación de la figura 4.
Se considera que cuando la distancia punta-apex (TAD) es de 25 mm o menos, asociado a una reducción buena o aceptable de la fractura, la probabilidad de que el implante presente una extrusión es mínima. Al contrario cuando esta distancia es mayor de 36 mm, la probabilidad de la extrusión es mayor del 30% y cuando la distancia es mayor de 45 mm la probabilidad es del 60%. Si a estas distancias le asociamos una reducción pobre y un valgo exagerado mayor de 150 grados estos porcentajes aumentarán.
La localización del tornillo puede también ser registrado de acuerdo a la zona descrita por Cleveland10 y Kyle21. Con este método la cabeza femoral es dividida en partes superior, central e inferior en la imagen de frente, y en anterior, central y posterior en la imagen de perfil, generándose de esta forma 9 zonas donde puede localizarse el tornillo.
Fig. 4. Forma de calcular la distancia punta-apex (TAD). Donde X
es la distancia en las proyecciones anteroposterior y lateral;
y D es el diámetro del tornillo.
El propósito de este trabajo es correlacionar los resultados de pacientes con fracturas intertrocántericas de la cadera tratados, con un tornillo deslizante y placa tubo, cuantificando su posición con la distancia punta-apex (TAD) y demostrar su influencia como factor pronóstico de extrusión.
Material y métodos
Pacientes que asistieron a control en el tratamiento de una fractura intertrocánterica de la cadera, durante el período comprendido entre el 1 de octubre de 1997 y el 1 de diciembre de 1998, recibiendo tratamiento con el mismo implante, tornillo deslizante y placa tubo a 135 grados.
Se incluyeron aquellos pacientes que habían presentado una fractura reciente intertrocánterica., mayores de 60 años de edad; no presentaran patología previa en la cadera fracturada, por ejemplo, luxación congénita, artrosis ni presentar patología previa del sistema músculo esquelético, en la extremidad fracturada: polio, secuelas de accidente cerebrovascular y asistir a los controles por un período mayor a 6 meses.
De un total de 184 pacientes con fracturas intertrocántericas de la cadera; 25 recibieron tratamiento con otros métodos y se excluyeron; 14 pacientes eran menores de 60 años y también se excluyeron. Sólo 87 pacientes asistieron a los controles durante un período de 6 meses como mínimo.
La calidad de la reducción de la fractura se determina por el grado de corrección del desplazamiento y la alineación obtenida. La reducción se considera buena, aceptable o mala. Una reducción se considera buena cuando en la placa anteroposterior la fractura presenta una alineación en leve valgo, buen contacto no hay desplazamiento mayor de 4 mm, y en la proyección lateral la angulación no es mayor de 20 grados. Para considerar una reducción como aceptable debe seguir los criterios de una buena reducción con respecto al desplazamiento o angulación, pero no ambos. Un mal resultado no tiene ninguno de los dos criterios.
En este trabajo clasificamos las fracturas según la calidad de la reducción, y su estabilidad. Durante el seguimiento se realiza una valoración radiológica, con relación a la consolidación, colapso de la fractura, acortamiento; y su relación con la distancia punta-apex (TAD).
Se realizó una valoración clínica de estos pacientes con la escala de Thompson – Epstein15. Se considera un resultado excelente cuando no hay dolor, movilidad articular completa, no hay cojera ni cambios radiológicos degenerativos.
Un resultado se considera bueno, cuando no hay dolor, la movilidad articular es del 75%, se presenta leve cojera y hay mínimos cambios artrósicos.
Un resultado es regular si hay dolor no incapacitante, limitación de la movilidad articular sin deformación y moderados cambios radiológicos degenerativos.
Un resultado se considera malo, cuando se presenta un dolor incapacitante, marcada limitación de la movilidad articular, deformidad, y cambios radiológicos degenerativos severos.
Nosotros consideramos que la localización del tornillo dentro de la cabeza y cuello femoral, asociado a una reducción adecuada de la fractura, fuera de predecir un determinado resultado, nos debe exigir la búsqueda de posiciones óptimas del material de osteosíntesis.
