Dr. Alfredo Martínez*, Dr. Mauricio Cayón**
*Profesor auxiliar ortopedia y traumatología, Universidad del Valle.
**Residente de IV año de Ortopedia y traumatología. Universidad del Valle.
Trabajo de ingreso presentado en el XLIII Congreso Nacional de Ortopedia y Traumatología.
Resumen:
Las fracturas de la región posteriomedial del platillo tibial son poco frecuentes con relación a las fracturas epifisodiafisarias de la tibia. Su diagnóstico radiológico en la proyección anteroposterior, en algunos casos no es fácil, y puede pasar desapercibida la fractura. El mejor tratamiento para estas fracturas no está estandarizado, aunque la mayoría de los autores recomiendan reducción abierta y fijación estable.
La vía de abordaje preferida es la posterior considerada como difícil y de alto riesgo. En el Hospital Universitario del Valle se realizó un estudio observacional descriptivo tipo serie de casos en el período comprendido entre agosto de 1993 y marzo de 1998 encontrándose que de 316 pacientes con fracturas de platillos tibiales 17 casos (5.3%) correspondían a fracturas del platillo tibial posteromedial.
La mayoría de estos pacientes (90%) se trataron con reducción abierta y fijación interna; la consolidación se obtuvo en todos los casos a las 16 semanas y la flexión de la rodilla en promedio fue de 120 grados.
Introducción:
Las fracturas de los platillos tibiales se presentan en pacientes jóvenes como consecuencia de traumas de alta energía y el mecanismo del trauma se divide equitativamente entre caídas, accidentes de tránsito y lesiones deportivas8. La historia de trauma, asociado a dolor y una hemartrosis importante es la causa más frecuente de consulta. El 50% de estas fracturas son por separación/cizallamiento.
Las fracturas de alta energía del platillo tibial medial son el resultado de una carga axial y en valgo ejercida sobre la rodilla, y su mecanismo de producción parece ser una subluxación anterior del platillo tibial medial. Hay un interés creciente en la importancia de estas fracturas que en el plano coronal comprometen la región posterior y medial del platillo tibial14. Según algunos autores el patrón posteromedial de las fracturas del platillo medial corresponde a un 3% de todas las fracturas del platillo tibial5,7,10,16.
La clasificación de Schatzker para fracturas de platillos tibiales basada en un plano frontal y no determina el rasgo posteromedial15. En la clasificación alfanumérica universal de la AO se clasifica esta fractura como 41 B3.2.413. La clasificación más detallada de este patrón de fractura es la descrita por Postel (figura 1) la cual se basa en el tamaño del fragmento fracturado:
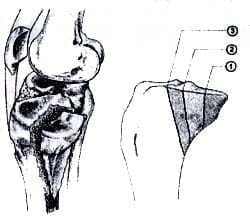
Fig. 1. Clasificación de la fractura posteromedial del platillo tibial.
Tipo l: El tamaño del fragmento ocupa menos de un tercio de la superficie articular.
Tipo II: El tamaño del fragmento ocupa la mitad de la superficie articular.
Tipo III: El tamaño del fragmento ocupa 2/3 de la superficie articular.
La mayoría de estas fracturas se presenta en accidentes de tránsito en moto, cuando el paciente viaja con la rodilla en un grado variable de flexión, muy difícil de recordar, que asociado a un varo preexistente en la mayoría de los pacientes, incrementan la fuerza de comprensión sobre el lado medial; además hay un gran componente súbito de fuerza en rotación externa, que suele ser la causa de la fractura de la espina tibial anterior y/o lesión meniscal14.
Como en todos los traumatismos, la evaluación inicial debe incluir una historia general del paciente, detectar los traumas asociados, identificar precozmente la presencia de una lesión neurovascular, más común en las fracturas mediales, establecer la inestabilidad de la rodilla y descartar un síndrome de compartimiento11.
El estudio radiológico es una simple radiografía anteroposterior y lateral de la rodilla comprometida; que debe tenerse en cuenta que la mayoría de las fracturas posteriores son del lado medial14. En muchos casos es aconsejable complementar el estudio con una escanografía que nos permite determinar la forma, tamaño, localización y depresión del fragmento fracturado. En cerca de 30% , de este tipo de lesiones se acompaña de fracturas de la espina tibial anterior sin mayor desplazamiento.
En 1961 Charnley describió que la reducción anatómica y la movilidad temprana son importantes en el tratamiento de fracturas intrarticulares, la cual puede obtenerse mediante una reducción abierta y fijación interna estable4. Las fracturas articulares cuando tienen indicación quirúrgica deben intervenirse lo antes posible para disminuir las complicaciones que suelen derivarse de la tardanza en realizar el procedimiento. El ideal es intervenir los pacientes en las primeras 24-48 horas.
La vía de abordaje para las fracturas del platillo tibial posteromedial es tema de controversia1,2,5,6,7,10,14,16. Se ha descrito la vía posteromedial longitudinal con el paciente en decúbito prono, levantando la inserción de la pata de ganso y entrando a la fractura por el borde posterior de ligamiento colateral interno. En la actualidad del consenso general es que el abordaje posterior es el preferido, dadas las inmensas dificultades que se encuentran por abordajes anteriores e incluso con la ayuda del artroscopio.
Material y Métodos:
En el presente trabajo hemos utilizado una vía posterior en S itálica a nivel de la fosa poplítea, reparando y separando el paquete neurovascular; luego separando a cada lado las dos cabezas del gastrocnemios y elevando algunas inserciones del sóleo. Las inserciones capsulares al fragmento óseo deben conservarse. La reducción del trazo intrarticular se hace en forma indirecta, el fragmento óseo generalmente es grande y de forma triangular con una base sólida de hueso esponjosa.
Previa limpieza y lavado del área cruenta, se fleja la rodilla para relajar los tejidos y facilitar la reducción de la fractura. Se fija provisionalmente con dos clavos de 2.0 mm; comprobada la reducción se estabiliza con tornillos de esponjosa canulados o simples en forma triangular solos o con una placa en T de platillo usada como soporte.
Se realizó un estudio observacional descriptivo tipo serie de casos buscando identificar la incidencia de las fracturas del platillo tibial posteromedial en el Hospital Universitario del Valle, Cali, Colombia y el tratamiento realizado por el Departamento de ortopedia y Traumatología de la Universidad del Valle en el período comprendido entre agosto de 1993 y marzo de 1998.
Durante este período ingresaron 3.837 pacientes con diagnóstico de fracturas cerradas de tibia, de los cuales 316 (8.23%) correspondieron a platillos tibiales en cualquiera de sus variedades. Encontramos que 17 pacientes (5.3%) tenían fractura del platillo tibial posteromedial, 15 pacientes (4.7%) correspondían a fractura posteromedial pura y 2 pacientes (0.6%) a fractura bicondílea. Uno de estos pacientes no volvió a control por lo que no se incluyó en el estudio. El seguimiento promedio fue de 24 meses con un rango de 6 a 36 meses.
El diagnóstico en todos los pacientes se hizo con radiografía simple de la rodilla y en 6 casos se complementó con una escanografía, no se presentaron casos de lesión vascular, ni síndrome de compartimiento.
En todos los pacientes intervenidos quirúrgicamente se realizó un abordaje posterior, reducción de la fractura y fijación estable, en algunos casos se utilizó el movimiento pasivo continuo en las primeras 48 horas del postoperatorio lográndose fácilmente una flexión de 90 grados de la rodilla.
En todos los casos se tomó una radiografía intraoperatoria para confirmar la calidad de la reducción de la fractura, descartar implantes intrarticulares y comprobar la adecuada fijación de la fractura.
Resultados:
Casi la mitad de los pacientes s encontraban en el rango de edad de 40 a 49 años. Sin embargo el promedio de edad fue de 31.2 años. Más de dos terceras partes de los pacientes fueron de sexo masculino 11/6 (68%). Las lesiones se distribuyeron simétricamente entre lado derecho e izquierdo. No se presentó ningún caso de compromiso posteromedial bilateral pero en un paciente hubo una fractura del platillo lateral de la otra extremidad.
En la mayoría de los casos 11/16 (68%) la causa de la fractura fue un accidente de tránsito en moto. En 2 casos (12%) hubo caída de altura y en los otros 3 pacientes (20%) se debió a herida por proyectil de arma de fuego y lesiones personales por patadas.
El 50% de los pacientes presentaban al ingreso lesiones asociadas y en 5 casos (31%) se acompañaban de fracturas de la espina tibial anterior no desplazada.
El tratamiento quirúrgico de nuestros pacientes consistió en reducción abierta y fijación interna en todos los pacientes excepto en 2 casos (12%) cuya fractura no estaba desplazada y se manejaron con inmovilización externa durante seis semanas y posteriormente rehabilitación3,9,12,17.
En 14 casos (88%) el tratamiento fue quirúrgico, el abordaje fue posterior entre las dos cabezas del gastrocnemio y en dos pacientes (12%) se realizó un doble abordaje anterior y posterior. La osteosíntesis se realizó con tornillos de esponjosa en cuatro pacientes (25%) como se ilustra en la figura 2 y con placa en T en 10 pacientes (62%) como se ilustra en la figura 3.
El tiempo promedio de cirugía fue de 104 minutos, siendo un poco más corto en aquellos pacientes cuya fijación se realizó con tornillos de esponjosa (90 minutos) comparado con aquellos pacientes a los que se le realizó la fijación con placa en T y tornillos (118 minutos).
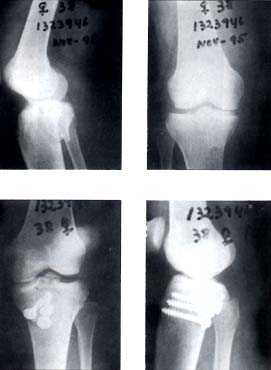
Fig 2. Paciente de sexo femenino de 38 años de edad con fractura del platillo tibial posteromedial y fijación con tres tornillos de esponjosa.
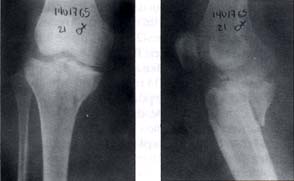
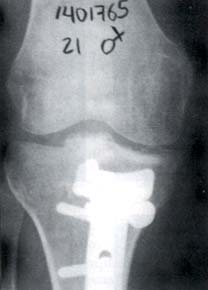
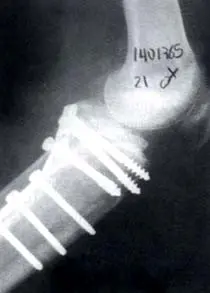
Fig. 3. Paciente de 21 años de sexo femenino con fractura del platillo tibial posteromedial y osteosíntesis con placa y tornillos.
No se presentaron de complicaciones tempranas. La mayoría de los pacientes 10/14 (62%) se operaron en un intervalo entre 8 y 15 días luego del trauma. El tiempo promedio desde el trauma hasta su tratamiento definitivo fue de 17.8 días (rango 9-48); y el tiempo promedio de estancia hospitalaria postoperatoria fue de dos días (rango 1-5 días). Un paciente (6%) a quién se le realizó doble abordaje por la complejidad de la fractura, presentó una infección superficial que mejoró con antibióticos orales.
Se permitió el apoyo protegido con muletas en un promedio de 12.4 semanas y se quitó la protección a las 16 semanas en promedio. Se obtuvo consolidación clínica y radiológica a las 16.2 semanas.
El rango de movilidad articular fue de 90° a 130° con un promedio de 116° . El único paciente con limitación importante de su movilidad articular (15-90° ) fue un paciente cuya cirugía se realizó 46 días luego de su trauma. No se reportó ningún caso de desviación en el eje axial. Uno de los pacientes manejados ortopédicamente presentó dolor en su rodilla a los 18 meses de seguimiento.
Durante el seguimiento de los pacientes, 24 meses, ningún pacientes manifestó sintomatología, ni hallazgos clínicos de lesión del menisco interno, o signos de inestabilidad que representarán una lesión del ligamiento cruzado anterior; en los 5 casos de fractura de la espina tibial anterior ésta consolidó sin mayor desplazamiento.
Discusión:
Son pocos los casos en la literatura ortopédica que se refiere al patrón específico de fracturas de platillos tibiales posteromediales pero todos coinciden en la baja frecuencia de este trauma. En nuestra revisión en el Hospital Universitario del Valle, Cali, Colombia, encontramos una incidencia ligeramente mayor a la reportada en la literatura, 17 de 316 fracturas de platillos tibiales (5.4%) la cual podría ser explicada por el ato número de accidentes de tránsito en moto en nuestro medio. La población afectada es una población relativamente joven, económicamente activa y de sexo masculino en más de la mitad de los casos. La composición de la población estudiada es similar a la reportada en la literatura.
El abordaje posterior, aunque no es muy familiar a la mayoría de los cirujanos ortopedistas, si se hace recordando la anatomía y con las precauciones necesarias, es seguro y permite una visualización adecuada de la fractura, es seguro y permite una visualización adecuada de la fractura, facilitando la reducción que para la parte intrarticular es indirecta.
Se obtiene así una fijación estable que permite iniciar lo antes posible la rehabilitación del paciente y de su rodilla. El material de osteosíntesis puede ser escogido según la preferencia del cirujano siendo técnicamente más fácil la colocación de los tornillos de esponjosa de 6.5 mm con arandela; sin embargo, en fracturas donde hay mayor inestabilidad dada por la conminución es recomendable utilizar una placa en T como garantía de una mejor fijación.
El tiempo de consolidación de estas fracturas en nuestra serie es muy similar a lo reportado en la literatura5,7,10,14,16. La consolidación en todos los casos se explica por el tamaño del fragmento óseo, el alto contenido de hueso esponjoso, la técnica quirúrgica atraumática que conserva la irrigación del fragmento.
Conclusiones:
En todo paciente con trauma en la rodilla, ocasionado en un accidente de tránsito por moto debemos sospechar la posibilidad de una fractura posterior y medial del platillo tibial. El estudio radiológico debe ser completo y en caso de duda complementar con una escanografía.
El diagnóstico precoz, la cirugía temprana, el conocimiento adecuado del abordaje posterior, y una técnica quirúrgica atraumática son las claves del éxito para obtener buenos resultados y pocas complicaciones.
Sugerimos tener en cuenta este patrón de fractura poco frecuente, y considerar el abordaje posterior como buena alternativa en la planeación del tratamiento.
Bibliografía:
- Abbott LC, Carpenter WF, Surgical approaches to the kbnee joint. Bone and Joint Surgery 27ª: 277-310. 1945.
- Browner B, Jupiter JB, Skeletal Trauma. W.B. Saunder Company 1745-1770. 1992.
- Burks R. Shaffer JJ, A simplified approach to the tibial attachment of the posterior cruciate ligamentt. Clin Orthop. 254: 216-219. 1990.
- Charnley J, The closed treatment of common fractures London Churchill-Livigstone. 1961.
- De Boeck H, Opdecam P, Posteromedial tibial plateau fractures. Operative treatment by posterior approachh. Clin. Orthop. 230: 125-128. 1995.
- Duparc J, Ficat P, Fractures articulaires de l’ extremité supérieure du tibia. Revue de Chigie Orthopédique et Réparatrice de l’ appareil moteur. Tome 46: 4: 411-435. 1960.
- Georgadis GH. Combined anterior an posterior app´roachses for complex tibial plateau fractures. J Bone and Joint Surgery 76B: 285-289, 1994.
- Kenner K, Helfet D. Tbial plateau fractures: evaluation and treatment. Journal of the American Academy of Orthopedic Surgeons vol. 3 No. 2 86-94, 1995.
- Levine AM, Orthopedic knowledge update trauma. American academy of Orthopedic Surgeons. 159-169. 1996.
- Lobenhoffer A, Gerich l, Bertran R, et al. Treatment of posterior tibial plateau fractures posteromedial and posterolateral exposures. Poster No. 62. OTA Posters, 1996.
- Moore TM, Fracture-Dislocation of the knee Clin. Orthop. 156: 128-140. 1980.
- Muller ME, Foundation CCF Comprehensive Classification of fractures, 1996.
- Muller ME, Allgower M, Scheneider R et al, Manual de osteosíntesis tercera edición, 1993.
- Postel M, Mazas F, de la Caffiere J. Fracture-separation posterieure des plateaux tibiaux. So FCOT XLVIII reunión annuelle. Supl. 2 Tome 60. 317-323. 1974.
- Schatzker J, Tile M, Tratamiento quirúrgico de las fracturas. Editorial Médica Panamericana, primera edición, 1989.

Excelente trabajo. me sirvió mucho para presentación de un caso, o único que falto es la descripción del abordaje y fotos, ya que este es punto difícil del procedimiento.
Gracias por tu comentario Pablo, un saludo!