En la descripción que antecede se ha señalada reiteradamente la existencia de una fractura subcondral que aparece durante el proceso evolutivo de la enfermedad. Por la importancia de estre acontecimiento vale la pena ampliar el conocimiento de sta lesión.
La existencia de uan imagen rasdiográfica de menor densidad situada en la región subcondral de la epífisis próximal del fémur, en le EL, fue descrita inicialmente por Walderstron en 1938. La lesión fue interpretada como una reabsorción del hueso durante el curso de la enfermedad.
Norman y Bullough en 1963 atribuyeron un origen patológico a esta lesión en el adulto.
Caffey, en 1968, definió la naturaleza de esa lesión y por primera vez la consideró como una fractura y uno de los signos más precoces de la enfermedad de Perthes.
Albert Ferguson Jr., años más tarde ralacionó intimamente la fractura con la lesión de una de las ramas intraepifisiarias de la arteria epifisiaria externa, la llamada arteria de Brodetti, que situada en el centro de la cabeza femoral, normalmente irriga, como ya fue dicho, la zona más superior, lateral y anterior de la epífisis femoral superior.
Brown y Ferguson han demostrado en el laboratorio cómo esta arteria se lesiona al ejercer una presión indebida sobre ella.
De acuerdo con los investigadores mensionados, este vaso nutricio se encuentra exactamente situado en el sitio en que coinciden las fuerzas laterales de tensión de la cadera, con las fuerzas mediales comprensivas de presión, o estrés en esta articulación, lo cual produce una fuerza de cizallamaiento, especialmente apreciable cuando el cuello está en una posición de varo.
Esta posición es semejante a aquerllas que adopta el menor al saltar sobre su miembro inferior extrendido con su cadera en abducción, un incidente común en niños normales.
La fuerza deslizante descrita sobreviene en un hueso previamente demeritado que ha sufrido una isquemia, y cuyas trabéculas óseas se encuentran desvitalizadas, débiles susceptibles de fragmentarse por presión.
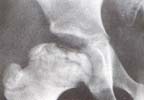
Fig. 5 Deformidad de la cabeza del fémur por aumento de su volumen
y extrusión de la parte lateral de la epífisis. Daño del cartílago de crecimiento. H. C. 20018
La fractura subcondrial en la enfermedad de LP fue descrita por Caffey como una raya o banda, de trozo agudo, de mor densidad localizada en el segmento anterolateral superior del núcleo óseo femoral, adyacente al cartílago epifisiario.
Esta línea clara tiene una forma de luna en cuarto creciente y se hace especialmente visible en la incidencia lateral de la cadera (posición de rana o de Lauestein). Se presenta pasadas unas semanas, después del comienazo de los síntomas de la enfermedad y durante la fase inicial de necrosis del núcleo femoral.
La persistencia de la fractura varía entre 3 y 8 meses de acuerdo con la edad del paciente: a menor edad, menor duración.
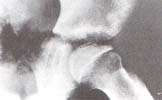
Fig. 6 Fractura subcondral de la epífisis proximal del fémur. Etapa de necrosis. H. C. 20628.
La fractura subcondral fue posible observarse en el 67% de nuestros casos de Perthes. Es importante tener en cuenta que en este grupo el tiempo transcurrido entre el comienzo de los síntomas y la primera consulta fue en promedio de 12 meses.
Caffey la describe en 24 de los primeros 30 casos de su descripción original: 80%; Herring y col. En el 15% de 93 caderas; Salter y Thompson en 376 de las 1222 caderas estudiadas: 33.51%. Sin embargo, estos últimos autores aseguran que podría detectarse en todos los pacientes si las radiografías se hicieran a una edad temprana y en posiciones adecuadas.
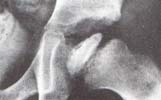
Fig. 7 Fractura subcondral de la epífisis proximal del femúr.
Extensión del 50 % del espesor de la cabeza. Etapa de necrosis H.C.; 19551.
Para Salter, el grado de extensión de la fractura subcondral que corresponde al área de reabsorción de hueso, define la severidad de la afección. Su presencia y su extensión, son definitivos en el pronóstico de la enfermedad.
La fractura subcondral constituiría un importante vascular que comprometería, ya en forma definitiva la circulación de la epífisis, que de nuevo y con mayor severidad de desvitaliza, se necrosa por un largo periodo de tiempo.
La revitalización que posteriormente sobreviene por la llegada de nuevos vasos, origen de la osificación correspondiente, se hace en un terreno menos propicio que en el primer trastorno vascular.
Las arteriolas neoformadas carecen de canales, destruidos al colapsarse las trabéculas óseas, y por lo tanto están en desventaja para crecer, extenderse a toda el área de isquemia y nuevamente nutrir el nbuevo hueso.
Son las características anatomopatológicas de lo que Salter y Thompson, como ya se ha dicho, han dado llamar la “verdadera enfermedad de Perthes”.
Resumen y Conclusiones
Todos los procesos anatomopatológicos que se han descrito, y que caracterizan la ELP, tendrían en común, a la luz de los conocimientos y tendencia etiopatogénicas actuales, la existencia de 4 hechos fundamenteales, característicos de la Enfermedad.
- Una base constitucional del niño que l haría susceptible a la afección.
- La ocurrencia de una serie de fuerzas traumáticas que producirían trastornos vasculares, origen de las lesiones características de la enfermedad.
- La aparición de una isquemia primaria, seguida de necrosis del núcleo óseo epifisiario superior del fémur, susceptible de seguir una evolución muy satisfactoria, sin dejar secuela alguna del proceso.
- La ocurrencia de una fractura subcondral, en esa epífisis ya comprometida, que a su vez determinarpía un nuevo proceso de isquemia, nercrosis, fragmentación, ruptura y reabsorción de las débiles trabéculas óseas, colapso del área afectada con posible deformidad irreversible de la cabeza femoral. La amplitud del área ósea afectada, dependiente de la extrensión de la fractura subcondral definiría el pronostico definitivo de la afección.
Bibliografía
- Alberts B, D. Lewis J, Raff., Roberts K. Y Watson J.D.: Molecular Biology of the Cell, 2nd De. Garland Publ., Inc, New York 1989.
- Alquist E.E., Gordon L.H. y Blue A.I.: Congenital dislocation of the head of teh radius. J. Bone Joint Surg.: 51-A 1118, 1969 Entre los casos reportados en la literatura se cita un caso de
- Caffey J.: The Early Roentgenographic Change in Essential coxa Plana: Their Significance in Patogénesis. Am. J. Roetgenol. 1968:103:620-634.
- Eckerwall G., Hochbergs P., Winstrnad H. Y Egund N.: Sonography and intracapsular pressure in Perthes disease. Acra Orthop. Scand 1994, 65 (6)575-580.
- Ferguson A. B.: Recent Advances in Understanding Legg-Perthes Disease. Orthopaedic Surveyu: 1978: Y; 307-325.
- Ferguson A. B.: Legg-Perthes Disease: Pathology. Pediatric Orthopaedic International Seminar. Chicago Y11., 1978.
- Herndon Ch. H. Y Herman C.H.: Legg- Perthes: an Evaluation of Treatment and Ischial Weight-Bearing Brace. J. Bone Joint Surg.: 1952: 34-A:25-46.
- Herring J. A., Neustadt J. B., Williams J. J., Early J. S. y Browne R.H.: The Lateral Clasification of Legg-calvé-Perthes Disease. 1992: 12:243-150.
- Herring J.A., Williams J.J., Neustandt J.N. y Early J.S.: Evaluation of femoral Head Deformity During the Healing Phase of Legg-Calvé –Perthes Disease. J. Pend. Orthop. 1993: 13:41:45.
- Loder R., Schwarts E. M., Hensinger R.N.: Behavioral Characteristics of Children with Legg- Calvé-Perthes Disease. J Ped. Orthop. 1993: 13:598-601.
- Keimkes N., Posel P., Plitz W. Y Jansson V.: Forcer Acting on the Juvenile Hip Joint in the One-Leggend Stance. J Ped Orthop: 1993 13-431-436.
- Klinefelter, H.F., Jr; Reifenstein E.C. y Albrigh H: Syndrome Characterized by Gynecomastia Aspermatogenesis Without a Leydigism, and Increased Excretion of Follicle Stimulating Hormone. J. Clin.endocrinol., 2:615, 1942.
- Neidel J., Boddenberg B., Zander D., Schicha H. Rutt J, y Hackenbroch M. H.: Thyroid Function in leg-Calvé-Perthes Disease: Cross-Sectuinal and Longitudinal Study. J. Ped. Orthop. 1993, 13:592-597.
- Norman, A. Y Bullough, P.: The radiolucent crescent linean early diagnostic sing of avascular necrosis of the femoral head. Bull. Hosp. Joint Dis., 1963, 24:99.
- Makin N., Meyer S y Gilai A.: Perthes Disease and Lumbosacral Union. J. Ped. Orthop. 1992:12:607-609.
- Norman., A, y Bullough, P.: The radioluscent crescent line-an early sing of vascular necrosis of the femoral head. Bull. Hosp. Joint Dis., 1963, 24:99.
- Osaka I., Freeman M. A. R., Vernon-Roberts B. Y Mizuno S.-. The Pathogenesisi of Perthes Disease. J. Bone Joint Surg.: 1976 58-B:4 453-461.
- Ponseti I. V.: Legg-Perthes Disease: Observations on Pathological Changes in Two Cases. Jorn. Bone Joint Surg.: 1956:38-A: 739-750.
- Ponseti, I.V., y Colton R.L.: Legg-Calvé Perthes Diseaase Pathogenesis and Evoluction. Joun. Bone Joint Surg. 1961:43-A, 261-274.
- Primiano G.A., Hughnton J.C.: Slipped Capital Femoral Epiphysis in a true Hypogonadal Male (Klinefelter’s Mosaic XY/XXY. A case report. J. Bone Joint Sur.: 53 A, 597, 1971. Se describe el caso de un negro de 19 años con un deslizamiento epífisis proximal del fémur acompañando un síndrome de hipogenitalismo y retraso en la maduración esquelética.
- Retterbusch J. F., Shantharam S.S. y Gelinas C.: Comparison of Lateral Pillar Classification and catterall Clasification of Legg-Calvé-Perthes Disease: J. Ped. Orthop. 1993: 13:200-202.
- Sanchis M., Zahir A., Freeman: The Experimental Simulation of Perthes Disease by Consecutive Interruptions of the Blood Supply to the Capital Femoral Epiphisis in the puppy. J. Bone Joint Surg. Am: 335-342.
- Salter, R.: Legg-Calvé-Perthes Disease. The Pronostic Significance of the Subchondral Fractura and a two- Group Clasification of the femoral Head Involvement: J. Bone Joint Surg.; 1984: 66-A: 479-498.
- Snow S. W., Keret D., Scarangella S. y Bowen J. R.: Anterior Impingment of the Femoral Head: A Late Phenomenon of Legg-Calvé-Perthes Disease. J. Ped. Orthop. 1993:13:286-289.
- Smith D. A. S., Walker M. S.: Klinefelter’s syndromechanges in plasma steroids and bone density. J. Bone Joint Surg.: 59-B 252, 1977.
- Sponseller P.D., Desai S.S. y Millis M.B.: Comparison of Femoral and Innominate Osteotomies for the Treatment of Legg-Calvé-Perthes Desease. Journ. Bone Joint Surg.: 1988, 70-A:1131-1139.
- Stulberg S. D., Cooperman D. R., y Wallenstein R.: The Natural History of Legg- Calvé-Perthes Disease: Jour. Bone Joint Surg 1981, 63-A, 1095-1108.
- Suzuki A., Kasahara Y., Futami T., Furukawa K y Nishino Y. L. Arthroscopy in 19 children with Perthés’s disease. Acta Orthop Scand 1994; 65(6) 581-584.
- Terjesen T.: Ultrasonography in the Primary Evaluation of Patients with Perthes Disease. J. Ped. Orthop. 1993: 13:437:443.
- Tachjian, M. O. “Pediatric Orthopedics. 2nd De. 933-1003. 1990. W.B. Saunders Co.
- Thompson G. H., Salter R. B.: : Legg-Calvé-Perthes Disease. Orthop. Clinics of N. A: 1987: 18:4: 617-633.
- Trueta. J.: Studies of the Development and Decay of the human frame. W.B. Saunders Co. Philadelphia.
- Ueo T., Tsutsumi S., Yamamuro T, Okumura H.: Biomechanical Análisis of the Finete Element Method: the role of Swelling of Articular Cartilage: Arch. Orthop. Traumat. Sur.: 1987: 106:202-208.
- Vaupaemel L, Helders P. J. M. Kuis W., Pruijs H., Huber J y Keessen W.; Destructiva synovitis in contraleteral Perthes disease. Acta Orthop Scand 1994: 65:585-588.
- Weintein S.L.: Legg-Calve-Perthes disease. Instruct. Course Lecture. A.A.O.S. 1983: XXXII: 27-291.
- Wingstrand H.: Legg-Calve-Perthes disease. Editorial: Acta Orthop Sacand 1994, 65 (6) 573.
- Weideman H.R., Grosse K.R. y Dibbers H.: An Atlas of Characteristic syndromes A visual Aid to Diagnosis. Years Book Publ. Inc Aylesbury, England. Pág. 408.
