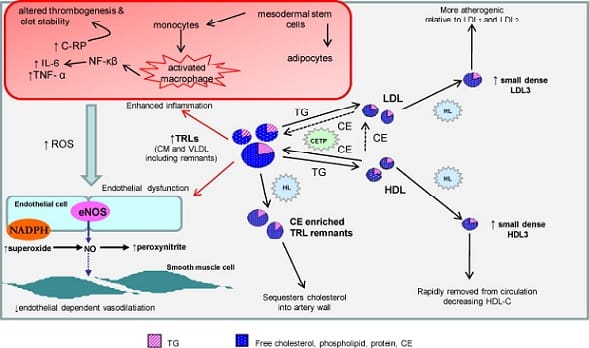
El síndrome de intolerancia a los triglicéridos formula la hipótesis según la cual la imposibilidad de procesar lipoproteínas cargadas de TG, aumenta el riesgo de ateroesclerosis. El aumento en duración y respuesta de período postprandial, juega un papel fundamental a la hora de explicar como los remanentes de los quilomicrones y VLDL se cargan de colesterol, y como aparecen niveles bajos de HDL-colesterol.
En el año 1990 Austin describió el denominado “fenotipo lipoproteico aterogénico, cuyas características son: niveles moderadamente altos de triglicéridos (1.5-1.7 mmol/L), circulando como integrantes en VLDL predominio de las formas densas y pequeñas de LDL y finalmente, niveles reducidos de HDL. Sin embargo a la luz de los recientes estudios del estado postprandial esta definición debe incluir una elevación de los “remanentes de quilomicrones”.
Estudios llevados a cabo por Patsch en 1992 fueron:
Los primeros en sugerir que la concentración de TG en plasma en el período postprandial, son marcadores independientes en enfermedad coronaria. Se compararon individuos con enfermedad coronaria documentada mediante angiografía frente a sanos, se observó como los pacientes con enfermedad coronaria tenían aumentada la respuesta postprandial tanto en magnitud como en duración referida al nivel de triglicéridos.
Análisis de regresión multivariante demostraron como los niveles de TG postprandiales, niveles de HDL-colesterol, niveles plasmáticos de apo B-100 y la edad, son factores independientes, que juntos muestran una eficacia del 82% en la predicción de la existencia de enfermedad cardíaca coronaria. Este estudio fue uno de los primeros en demostrar como los niveles postprandiales de TG, son un marcador independiente en la predicción de enfermedad coronaria.
Karpe ha demostrado la existencia de correlación entre progresión de enfermedad coronaria y la existencia de “remanentes de quilomicrones” y la falta de correlación entre enfermedad coronaria y niveles de HDL. Por otra parte, recientemente se ha demostrado como individuos normolipémicos con enfermedad coronaria declarada poseen niveles mayores de remanentes de quilomicrones en comparación con individuos sanos normolipémicos.
Estudios en los que se midieron el grosor de las arterias coronarias mediante ultrasonidos, mostraron la existencia de correlación entre la magnitud del nivel de TG en el período postprandial y el grosor de pared de la arteria coronaria. Todos estos estudios aportan datos en apoyo de que la aterogénesis es básicamente un proceso postprandial.
Aterogénesis y lipoproteínas
Hasta el momento hemos hablado de estudios que demuestran la existencia de correlación entre el período postprandial y riesgo cardiovascular. Sin embargo, no hemos hablado de lipoproteínas.
Se ha postulado, tal y como ya hemos comentado, que el estado postprandial es aterogénico debido a la existencia de lipoproteínas ricas en TG. Experiencias llevadas a cabo demuestran como tras administrar a pacientes una dieta oral normalizada, tanto los niveles de apo B-48 (marcador de quilomicrones de origen intestinal) y apo B-100 (marcador de lipoproteínas de origen hepático) aumentan. Los autores concluyeron que los quilomicrones son lipilizados por la acción de la LPL, y que en el estado postprandial se produce un aumento de lipoproteínas endógenas ricas en TG (VLDL) debido a la competencia realizada por los quilomicrones. Otros trabajos muestran como un 50% del aumento en TG en la etapa postprandial se asocia con apo B-100.
Básicamente se cree que el metabolismo lipoproteico postprandial ocurre en dos fases. En un primera fase los quilomicrones de origen intestinal, que transportan lípidos de origen exógeno, interaccionan con LPL de origen extrahepático. Como resultado de la hidrólisis de los TG, se originan los llamados remanentes de quilomicrones, los cuales son posteriormente eliminados del torrente circulatorio por receptores del hepatocito que reconocen apo E. Sin embargo la aparición de las VLDL, que median el metabolismo lipídico endógeno, determina la existencia de una competencia catabólica, puesto que tanto los quilomicrones como las VLDL son lipolizadas por la misma enzima y captadas por el mismo receptor. Y tal como muestran estudios recientes, pacientes con enfermedad coronaria presentan una disminución en la capacidad metabólica de los remanentes de quilomicrones.
Llegados a este punto es necesario introducir la acción del enzima CETP.
Se trata de una glicoproteína plasmática hidrófoba, que cataliza la transferencia de ésteres de colesterol desde HDL a las VLDL y quilomicrones y triglicéridos en la dirección opuesta, con el resultado de un aumento en los niveles de VLDL-quilomicrones-colesterol, y una disminución en los niveles de HDL-colesterol. El resultado es la aparición de un perfil lipídico potencialmente aterogénico. Por otra parte, experiencias llevadas a cabo en cultivos celulares, muestran como VLDL ricas en colesterol procedentes de pacientes hipertrigliceridémicos son captadas por los macrófagos J774 conduciendo a la formación de células espumosas. Este hecho no tiene lugar en VLDL procedentes de pacientes normotrigliceridémicos.
A la vista de estos hechos la disminución de la capacidad catabólica en pacientes con enfermedad cardiovascular, permite que las lipoproteínas ricas en TG se carguen con colesterol, este hecho dificultaría su degradación y facilitaría su toma por los macrófagos con la formación de células espumosas.
La LDL, fue la primera lipoproteína a la que se le asignó un papel en la aparición de placas de ateroma.
Las LDL no constituyen una población homogénea. Se han descrito hasta tres clases distintas: LDL-III, LDL-II y LDL-I en función del tamaño que presentan. Las de mayor tamaño corresponden a las LDL-I, seguidas de las LDL-II. Las mujeres presentan una mayor predominancia de la fracción III, mientras que en los hombres adultos, la fracción II, es la más representativa. La existencia de una predominó en la fracción III o del llamado patrón B se asocia con un aumento de hasta tres veces del riesgo de infarto de miocardio. Sin embargo este valor bajó cuando en análisis de multivarianza se introdujeron factores tales como nivel de TG, HDL y masa corporal. Estudios realizados muestran como la asociación entre LDL y enfermedad coronaria es dependiente del nivel de triglicéridos. Recientemente se ha demostrado la existencia de riesgo coronario asociada a las concentraciones de las pequeñas y densas LDL en pacientes con enfermedades coronarias y supervivientes de infarto de miocardio. Se ha descrito un valor umbral a partir del cual las LDL densas y pequeñas suponen riesgo coronario, dicho valor oscila entre 1.5-1.7 mmol./l.
Las VLDL son precursores básicos de las LDL. Se han descrito básicamente dos subclases: VLDL1 (Sf 60-400) y VLDL2 (Sf 20-60), la primera de las cuales se caracteriza por tener un alto contenido en lípidos.
La oxidación de las LDL a nivel subendotelial supone un prerrequisito para que estas puedan desencadenar la respuesta aterogénica, la cual supone, de forma esquemática los siguientes pasos:
Infiltración
Supone el paso de las lipoproteínas a través de la barrera endotelial. No se conoce mucho sobre este paso, se sabe que se facilita en función de la disminución de tamaño de las partículas, aunque las diferencias existentes a nivel de las LDL son demasiado pequeñas como para influir en este paso.
Retención
Tras atravesar la barrera endotelial, las LDL, a diferencia de partículas de mayor tamaño pueden retornar libremente a la circulación. Hay evidencias que sugieren la existencia de elementos (especialmente proteoglicanos) en la matriz del espacio subendotelial, que actúan reteniendo a las LDL, en especial a las pequeñas y densas.
Oxidación
Dicha oxidación se lleva a cabo por la exposición de las LDL a las células endoteliales y musculares. Estas LDL son finalmente captadas por los macrófagos en un proceso que desemboca en la aparición de células espumosas.
Se ha puesto de manifiesto que las LDL de pequeño tamaño y densas son más susceptibles de ser oxidadas por reacciones catalizadas por cobre en comparación a las segundas, siendo las primeras de estas la que se supone origen las LDL-III. A través de CETP se originan LDL ricas en triglicéridos debido precisamente al intercambio de ésteres de colesterol y triglicéridos entre las LDL y VLDL, como consecuencia aparecen LDL cargadas de TG y pobres en colesterol, las cuales por acción de la LH originan las LDL pequeñas y densas.
La siguiente tabla muestra las relaciones existentes entre los niveles de triglicéridos y los determinantes de los niveles de LDL.
Tal y como se puede observar, cuando las concentraciones de triglicéridos son altas los niveles de VLDL, son mayores que los de VLDL2, que existe una predominancia de las fracciones densas y pequeñas de las LDL y existe una actividad de LH mayor en comparación a LPL.
TG en plasma
|
|
Bajo |
Altos |
|
| VLDL1 VLDL2 Producción directa de LDL Actividad de LPL Actividad de HL Diámetro medio de LDL |
– |
+ |
Bibliografia
- 1. Jeffrey S. Chon. Postpandrial Metabolism. Current Opinion in Lipodology 1994; 5: 185-190.
- 2. Mosches Weintraub, Itamar Grosskop f, Taoby Rassin, Hylton Miller, Gideon Charach, Heschi H. Rotmensh, Meir Liron, Ardon Rubinstein, Adriana iaina. Clearance of Chilomicron remnants in mormolipidaemic patiens with coronary artery disease: case control study oven three years. BMJ 312, 925 – 39.
- 3. Jacqueline E. Ryu, Timothy E. Craven, Robert D. Mac Arthur, William H. Hinson, M. Gene Bond, Amy P. Hagaman, JR Crouse III. Relationship of intraabdominal fat as measured by magnetic imaging to postprandial lipaemia in middle-age subjects. Am J Clin Nutr 1994; 60: 586-91.
- 4. Jacquelin E. Ryu George Howard, Timothy E. Craven M. Gene Bond, Amy P. Hagaman, Jhon R. Crouse. Postprandial triglyceridemia and Carotid Atheroderosis in Middle-Aged Subjects. Stroke 1992; 23(6): 823-28.
- 5. Bruce a Griffin. Low density lipoprotein heterogeneity. Bailliere’s Clin Endocrinol and Metab 1995; 9 (4): 687-704.
- 6. Rudolph Kirchmair, Christof F. Ebenbichler. Josef R. Patsch. Postprandial lipaemia. Bailliere’s Clin Endocrinol and Metab 1995; 9 (4): 705-719.
- 7. Keith Mankowitz, Richart Seip, Clay F. Semenkovich, Alan Daugherty and Gustav Schonfeld. Short term interruption of training affects both fasting and post prandial lipoproteins. Atherosclerosis 1992; 95: 181-189.
- 8. G Harley Hartung, Steven J. Lawrence, Rebecca S Reeves and Jhon P. Foreyt. Effect of alcohol and exercise on postprandial lipemia and triglyceride clearance in men. Atheroesclerosis 100 1993; 33-40.