María José Martínez Payá * ; Miguel Tortajada Martínez **
* Profesora Asociada de Obstetricia y Ginecologìa.
Facultad de Medicina. Universidad de Valencia
** Catedràtico de Obstetricia y Ginecologìa.
Facultad de Medicina. Universidad de Valencia.
Introducción
Como consecuencia de su vecindad, el desarrollo embriológico y anatómico de los sistemas urinario y genital está sujeto a alteraciones anatómicas y fisiopatológicas similares.
Ya los papiros de Kahoun (2.000 a. C) y Ebers 1.550 a. C), consideran las enfermedades de la vejiga y de los trastornos de la micción; respectivamente, junto con las enfermedades de la mujer.
En la época moderna, en 1889, es H. A. Kelly el más influyente en la integración de la ginecología y la urología ginecológica. Y dentro de la urología ginecológica, la incontinencia urinaria es uno de los trastornos más frecuentes que se dan en la población femenina.
La incontinencia urinaria, considerada como la pérdida involuntaria de orina, es un problema frecuente en la población en general. Tiene una repercusión personal, familiar y social importante. Sólo como problema social, los americanos cifran el costo económico en 10.000 millones de dólares al año 1-2.
Es altamente prevalente en la ancianidad y, preferentemente, en la mujer, donde es dos veces más frecuente que en el hombre 3. Según los trabajos publicados sobre prevalencia de la enfermedad, se recoge una variación muy amplia. Esto puede ser debido a la diferencia de criterios de selección de la muestra estudiada y de definición de la enfermedad. Se encuentra prevalencias de 13,6% a 40,1% 3-8.
En principio, la incontinencia urinaria es un síntoma, que puede ser traducción de una enfermedad subyascente. Se debe averiguar sus causas, basándose en los conocimientos anatómicos y fisiológicos que puedan estar implicados.
Al observar el carácter multifactorial del problema, convendrá ser considerado pro grupos multidisciplinarios. Esto ayudaría a no descuidar ningún aspecto. Los objetivos de este capítulo son dar unos conocimientos básicos e introducir en el tema a todo profesional que pueda ayudar a mejorar la calidad de vida de estas pacientes. Se omite el análisis del aspecto neurológico, por la naturaleza del presente trabajo, y por considerar su diagnóstico y tratamiento más propio del neurólogo.
Bases anatómicas
Embriología:
La organogénesis del aparato urinario inferior y el aparato genital están íntimamente relacionados. La región caudal del embrión presenta una cavidad, la cloaca, en la que desemboca la alantoides por arriba y delante, el intestino primitivo por arriba y atrás, y los conductos de Wolff lateralmente. Está separada del exterior por la membrana cloacal. La formación del septo urogenital divide la cloaca en dos partes: el seno urogenital y conductos de Wolff por delante, y el recto primitivo por detrás. El seno urogenital está cerrado por abajo por la membrana urogenital, y se prolonga hacia arriba hasta cerca del ombligo por la alantoides, que se atrofia para dar lugar al uraco. La extremidad inferior de los uréteres se incorpora al seno urogenital en su desarrollo. La zona comprendida entre los orificios uretrales y los conductos de Wolff constituye el trígono vesical. 9-10
La zona genital del seno urogenital, parte inferior situada entre el abocamiento de los canales de Wolff y de Müller, formará la uretra. Esta se constituye por estiramiento, por ascenso de la vejiga y descenso de los conductos de Müller.
Su meato interno está formado hacia la 8a semana y el aparato esfinteriano hacia la 12a. El origen común del epitelio del trígono, de la uretra y de la vagina explican su misma hormonodependencia. 9-10
(Lea También: Inervación en la Incontinencia Urinaria de la Menopausia)
Estructuras anatómicas
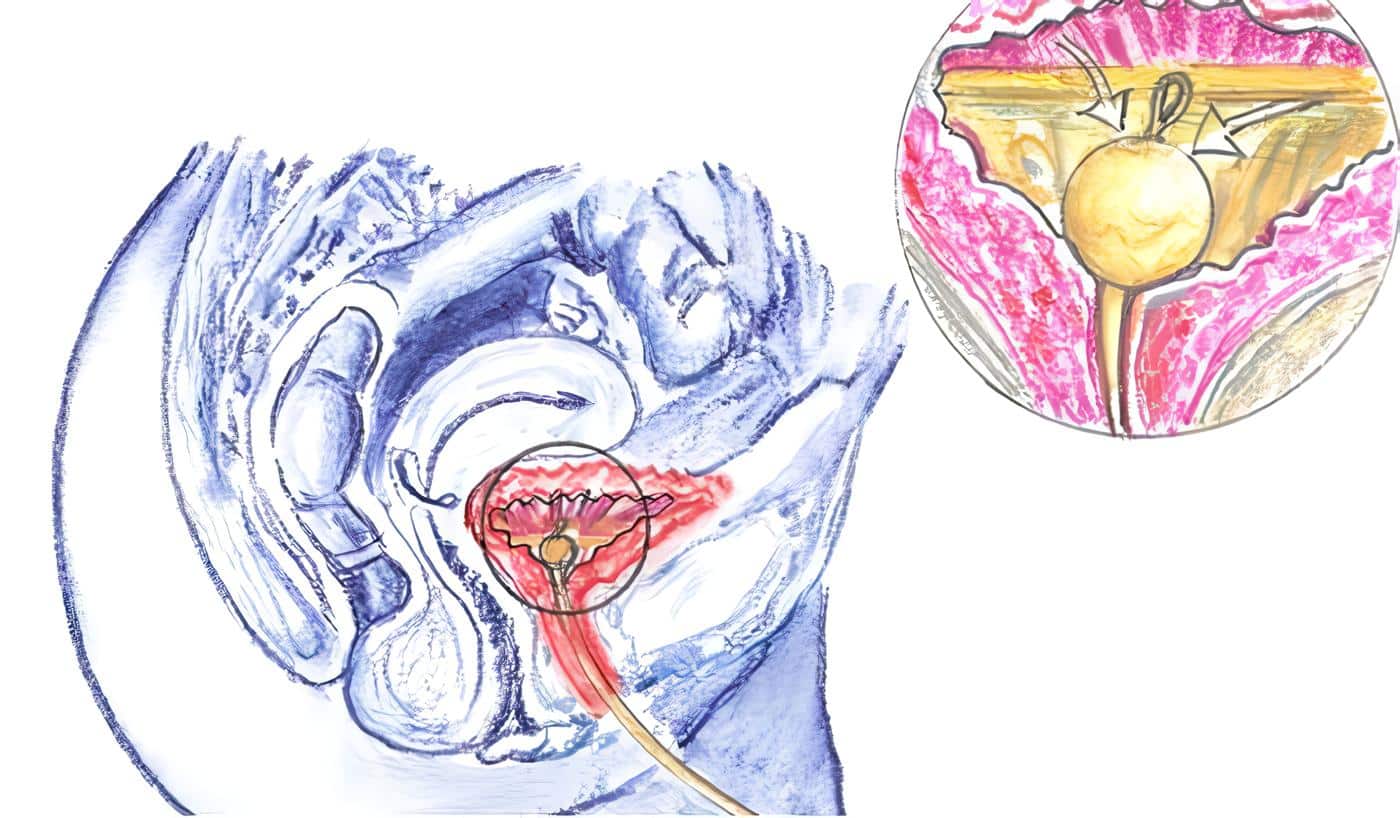
Clásicamente se distinguen, en el tracto urinario inferior la vejiga y la uretra. Aunque forman una unidad funcional. Cada una de ellas tienen dos funciones, la vejiga de reservorio y vaciado, la uretra de cierre y conducto.
La vejiga es una víscera hueca, intrapélvica, formada por bandas de músculo liso. En la vejiga se distingue una cúpula, delgada y distensible, una base más gruesa y fija, y un cuello vesical, que rodea la entrada de la uretra en la vejiga.
La pared muscular vesical, llamada detrusor, está recubierta por dentro por una submucosa delgada, y un epitelio transicional.
En la muscular de la vejiga se describen tres capas musculares, aunque sólo son realmente distinguibles hacia la base vesical. La capa muscular externa está formada por fibras longitudinales, que alcanzan el cuello y se continúan hasta la pared pélvica anterior, insertándose cerca de la sínfisis del pubis, dando lugar a los ligamentos pubo-vesicales.11 La capa muscular interna está constituida por fibras de aspecto plexiforme, que le dan una imagen trabecular en visión cistoscópica.
En la parte posterior de la base vesical se localiza el trígono. Es una formación muscular, de origen embriológico diferente al resto de la vejiga. En el músculo trigonal se distinguen tres partes: el trígono urinario superficial, el anillo y la lámina trigonal
El trígono urinario superficial tiene forma triangular; sus ángulos lo forman los orificios uretral y uretéricos. La musculatura trigonal se extiende hacia afuera para formar el anillo trigonal, que rodea a la luz uretral. La lámina trigonal es una columna que se extiende desde el trígono a la cara posterior de la uretra.
Por último, el cuello vesical se corresponde con la porción intramural de la uretra. A su nivel se forman dos bandas musculares en forma de “U”, abiertas en dirección opuesta. De ellas sobresale el asa de Heiss o del detrusor, que pasa por la cara anterior, y el asa trigonal trigonal, que procede de la capa media del detrusor y pasa por debajo del trígono. Se especula que este sistema pueda tener un mecanismo esfinteriano, con el cierre de la uretra, por su tracción contraria.
La uretra es un tubo muscular, de 3-4 cm, que se extiende por debajo de la vejiga hacia adelante. Actualmente, para describir las estructuras que la componen, se habla en porcentajes de su longitud: en el 0% de su longitud se localiza el meato interno y en el 100% está el meato uretral externo.12-13
La porción que atraviesa la pared vesical representa el 20% de la longitud uretral. La capa muscular de la uretra, que comienza a partir de este 20%, está formada por una capa de músculo estriado externa y una capa de músculo liso interna. El músculo estriado es el esfínter urogenital, también llamado esfínter estriado. En él se diferencian una porción superior, que es el esfínter estriado propiamente dicho, y una porción inferior, que está formado por dos bandas, uretrovaginal y compresor uretral. Las tres porciones forman una unidad funcional única.
El esfínter estriado representa el 20-60% de la longitud uretral. Es el esfínter uretral. Sus fibras rodean la uretra circularmente, pero no forman círculos completos, sino que se imbrica con la lámina trigonal en la cara posterior de la uretra.
La porción inferior del esfínter urogenital se extiende en un 60-80% de la longitud uretral. Consiste en dos bandas de músculo estriado, que rodean por delante a la uretra. La banda uretrovaginal tiene su origen en la pared vaginal, y la banda compresora uretral nace cerca de las ramas isquiopúbicas. Por lo tanto, corren conjuntamente en la parte anterior y solo se separan lateralmente.
Predominantemente, el esfínter urogenital está formado por fibras con contracción lenta (tipo I) que mantienen un tono eficaz durante largo tiempo. También se ven, en menor proporción, fibras de contracción rápida (tipo II) que pueden responder a aumentos bruscos de presión.14-15
En el área que hay entre la uretra intramural y el diafragma urogenital, que corresponde al 20-60% aproximadamente, hay dos grupos de fibras que van anteriormente desde la uretra y pared anterior de la vagina, y suben hasta insertarse en el pubis y el arco tendinoso de la fascia pélvica. El primer grupo es el ligamento pubouretral y el segundo son las fibras de Luchska, que representan la conexión de la vagina a la porción pubovisceral o “pubococcígea” del músculo elevador del ano y sus fascias.16
Por otro lado, la capa interna de músculo liso es de origen embiológico distinto. Está formada por una capa circular externa, continuación de la longitudinal externa del detrusor, y una capa longitudinal interna, continuación de la longitudinal interna del detrusor.10 Son adyacentes al anillo trigonal. Se cree que la capa longitudinal interna tiene la función de acortar la uretra durante la micción.
En el 80-100% de la longitud uretral, las fibras del músculo bulbocavernoso corren junto a la uretra pero no se insertan en ella. El músculo isquiocavernoso, con sus fibras divergentes en ángulo, parece poco probable que tenga acción directa sobre la uretra. Por lo tanto, en esta área, la pared de la uretra está formada por tejido fibroso sin un componente muscular significativo. El tejido fibroso que rodea la uretra distal es parte del tejido subcutáneo de la vulva y se continúa con el ligamento suspensorio del clítoris.13-17
La pared uretral está tapizada internamente por un plexo submucoso y un epitelio. El plexo submucoso presenta una rica vascularización, formada por un árbol arteriovenoso complejo. Hace una función de “almohadillado” que permite la coaptación perfecta de las paredes uretrales. El epitelio uretral es hormonalmente sensible. En la uretra distal es escamoso estratificado.
La línea de demarcación entre el epitelio transicional de la vejiga y el escamoso estratificado de la uretra distal varía dependiendo del estado hormonal. Esta delimitación puede estar en la uretra media en las mujeres menopáusicas, o en la vejiga en las mujeres en edad reproductiva.