Contribuciones Originales
Álvaro Monterrosa Castro*
* Profesor Titular. Departamento de Ginecología y Obstetricia. Facultad de Medicina. Universidad de Cartagena. Vice-Presidente Nacional. Sociedad Colombiana de Menopausia. E-mail: infertil@cartagena.cetcol.net.co
Resumen
La enfermedad de Alzheimer es la más común de las causas de demencia, con el 50 a 70% de los casos, caracterizada por un deterioro continuo y progresivo de la función cognitiva, pensar, recordar y razonar, que puede llegar a ser tan severa que interfiera con las funciones individuales y sociales de la persona. Generalmente la enfermedad de Alzheimer aparece después de los 65 años de edad y es mucho más frecuente en mujeres que en varones. El estudio de las monjas ha realizado importantes aportes al conocimiento del comportamiento de la entidad. Aunque se conoce mucho sobre la manera en que los estrógenos actúan en el sistema nervioso central y de la importancia de existir dos tipos de receptores estrogénicos en este sistema, continúa siendo controversial, por la ausencia de ensayos clínicos adecuadamente diseñados, el papel de los estrógenos en la prevención y en el retardo en el progreso de la enfermedad de Alzheimer. No obstante, los estudios observacionales permiten concluir que la terapia de suplencia hormonal es una valiosa estrategia terapéutica que debe ser involucrada en el cuidado de mujeres post menopáusicas con factores de riesgo o cuadro de Alzheimer en fase de establecimiento.
Palabras clave: Terapia de suplencia hormonal. Enfermedad de Alzheimer. Estrógenos. Sistema nervioso central. Estudio de las monjas.
Summary
n
The Alzheimer’s desease is a common cause of dementia, in which of the cases are characterized by continuous and progressive deterioration of the cognitive function: to think, to remember and to reason, that can end up being so severe that it may interferes with the person’s individual and social functions. Alzheimer’s disease generally appears after 65 years of age and it is more frequent in women that in males. The Nun Study has offered important contributions to the knowledge of the disease. Although there is abundant information about the way estrogen act in the central nervous system and the imnportance having two estrogen receptors in the C.N.S. There is controverssy about this action, due to the absence of appropriately designed clinical research studies, regarding the role of estrogens in the prevention and in slowing the progress of Alzheimer’s diseases. Nevertheless, the observational studies indicate that estrogen replacement terapy is a valuable therapeutic strategy to be used in the care of postmenopausal women who have risk factors or have Alzheimer disease in progress.
Key words: Hormonal replacement therapy. Alzheimer´s diseases. Estrogens. Central Nervous Systems. Num Study.
Introducción
El desarrollo de las Neurociencias y los cada vez más acelerados avances tecnológicos en la investigación del cerebro, nos han permitido aprender mucho sobre la estructura y la función cerebral y sobre sus patologías. Los finales del siglo XX y los inicios del siglo XXI, prácticamente han venido a ser la edad de oro de la investigación sobre la enfermedad de Alzheimer1-7.
Desde 1986, David Snowdon8-12 de la Universidad de Kentuky, USA, estudia diversos aspectos relacionados con el envejecimiento y la Enfermedad de Alzheimer, en la comunidad religiosa católica de las Hermanas Enseñantes de Notre Dame. Por ser un grupo poblacional con antecedentes relativamente uniformes, practicar similares estilos de vida, conservar nuliparidad y ausencia del habito de fumar, e incluso permanecer durante mucho tiempo bajo similares condiciones económicas, son un grupo ideal al estar en gran medida disminuidas las probabilidades de la presencia de factores de confusión. La investigación ya es reconocida universalmente como el Nun Study, Estudio de las Monjas, y el equipo de Snowdon ha presentado datos concretos sobre Enfermedad de Alzheimer, su evolución, las patrones de tipo histológico cerebral y su relación con el desarrollo cognitivo e intelectual13-20.
Por su parte Francisco Lopera5, 21-27 y su equipo de la Facultad de Medicina de la Universidad de Antioquia, Colombia, ha realizado aportes científicos importantes para el conocimiento de las mutaciones genéticas presentes en la entidad, al identificar y estudiar el grupo familiar más grande del mundo con Enfermedad de Alzheimer de inicio temprano. Este investigador ha ubicado a más de 26 familias de diferentes poblaciones del norte de Antioquia, Colombia, relacionadas entre sí por diversas características, apellidos similares, concentradas en una misma región geográfica y tener presencia de una mutación genética en el cromosoma 14, con cerca de 2000 herederos en quienes la patología se ha expresado clínicamente en promedio a los 46 años de edad27.
Enfermedad de Alzheimer: Aspectos Generales
La Enfermedad de Alzheimer es un trastorno neurodegenerativo, y causa frecuente de gran morbilidad en la ancianidad1. En el año de 1907, el médico patólogo Alois Alzheimer describió por primera vez el cuadro clínico de la enfermedad que posteriormente llevaría su nombre5, estado mórbido que para la fecha, todavía es de causa desconocida2-4. El costo social, familiar y personal de la enfermedad de Alzheimer es tremendamente alto, y tiene importantes implicaciones emocionales para las pacientes, sus familias y para la sociedad en general; se incrementan a lo largo de los años en falla cerebral progresiva e incapacitante y en la declinación en las funciones intelectuales4.
Se considera que la Enfermedad de Alzheimer es de etiología probablemente multifactorial, y con un componente genético ya demostrados5. Se ha evidenciado que un alto porcentaje de pacientes presentan una mutación en un gen relacionado con la síntesis y el depósito en el Sistema Nervioso Central de una proteína conocida como APP, sustancia Precursora de la Proteína Amiloidea4-6. Esta mutación es autosómica dominante y está localizada en el cromosoma 21. Mutaciones en lugares genéticos específicos, el gen de la Presenilina I en el cromosoma 14, y el gen de la Presenilina 2 en el cromosoma 1, han sido considerados sobre todo en cuadros familiares y de inicio temprano1, 3, 5, 25-26. En la población general, el más importante factor genético de susceptibilidad es el gen de la Apolipoproteina E (APOE). La presencia del alelo Epsilon (e) 4 de APOE ha sido asociado con 1.5 a 2 veces, incremento en el riesgo de la Enfermedad de Alzheimer de inicio temprano o tardío. Datos del estudio de las monjas13, después de estudios con Test cognitivos a 241 religiosas con edades comprendidas entre los 75 y los 98 años de edad, permite sugerir que el alelo Epsilon (e) 4 de APOE puede ser considerado como una variable importante para llegar a predecir la función cognitiva cuando se alcancen edades avanzadas de ancianidad. También se ha considerado al gen de la a2-macroglobulina, como un gen de susceptibilidad
Entre los cambios patológicos microscópicos que están presentes en la Enfermedad de Alzheimer, se incluyen: la atrofia de la corteza cerebral _especialmente de la región del hipocampo, de los lóbulos temporales y frontales_, la presencia de las denominadas placas seniles argirófilas o placas amiloideas y la degeneración neurofibrilar en ovillos con aspecto de algas24, 28-31. Estos ovillos neurofibrilares están formados por proteína TAY anormalmente fosforilada y depositada en el interior de las células neuronales. Las placas seniles difusas se suelen presentar relativamente temprano, y la progresión coincide con el deterioro en el área cognitiva, según se ha podido evidenciar en el estudio de las monjas. Son también observados los depósitos del Beta-Amiloide en neuronas y en vasos sanguíneos cerebrales, así como la pérdida de las ramificaciones y sinapsis de las neuronas3, 30-32. El grupo de Lopera encontró, al someter a análisis por anatomía patológica a nueve cerebros de pacientes afectados con la Enfermedad de Alzheimer de tipo familiar y de inicio temprano, positivos para la mutación E280A – Presenilina -1, que en todos estaban presentes los cambios tradicionalmente descritos y ya relacionados con la enfermedad de Alzheimer.
En la Enfermedad de Alzheimer hay anormalidades bioquímicas importantes, como la deficiencia de los sistemas de neurotransmisores específicos, especialmente de la acetilcolina debido a deficiencia de la Acetilcolinatransferasa. Existe una reducción notable del flujo sanguíneo, con disminución de la tasa de oxidación de la glucosa, con lo cual se produce en consecuencia disminución en el número de neuronas y notable reducción del tamaño del cerebro. También hay deficiencias en el desempeño de los sistema Serotoninérgicos y Monoaminérgicos.
La Enfermedad de Alzheimer viene a ser la forma más común de demencia en los ancianos, presentándose aproximadamente entre el 5 y el 10% de la población mayor de 65 años de edad36, aunque algunas formas poco frecuentes de esta enfermedad se presentan antes de los 50 años, sobretodo entre parientes en primer grado y con evidencias de las alteraciones genéticas1-3. El riesgo de la enfermedad se incrementa a medida que se avanza en la edad, y es así como a los 65 años el riesgo es del 10%, a los 75 años de edad del 20% y a los 85 años del 40 al 50%31-32.
El cuadro es más frecuente en mujeres que en varones, y tiende igualmente a ser mucho más severo en las mujeres que en los varones, lo cual en parte refleja la expectativa de vida más larga que tiene la mujer. Entre las mujeres afectadas de Enfermedad de Alzheimer son mucho más frecuentes los problemas psiquiátricos y de comportamiento, que entre los varones con el mismo padecimiento.
En la Enfermedad de Alzheimer existen daño y muerte neuronal, dados por una combinación de factores condicionantes, entre los cuales podemos señalar: la presencia de radicales libres, los antecedentes de traumas cráneo – encefálicos, las infecciones, el consumo elevado de alcohol, las oleadas de calor, la deficiencia nutricional, los factores genéticos, la depresión y la historia familiar de Enfermedad de Alzheimer. Por el hecho de tener un padre o hermano con este tipo de demencia senil, se aumenta el riesgo de desarrollar la enfermedad a más del doble2-5, 36.
El estudio de las monjas es de las primeras investigaciones en que se evalúa la relación entre Enfermedad de Alzheimer y circulación cerebral. Establecen Snowdon et al11 en un artículo publicado en JAMA en 1997, que la Enfermedad Cerebrovascular juega un papel importante en la determinación de la presencia y severidad de los síntomas clínicos de la Enfermedad de Alzheimer. Ellos11 encontraron entre 61 monjas que tenían criterios neuropatológicos de demencia senil al estudio patológico del cerebro, aquellas que presentaban concomitantemente áreas de infarto cerebral, habían tenido muy pobre función cognitiva y alta presencia de demencia, comparadas con las que no tenían infartos cerebrales. En contraste, en 41 cerebros que no tenían criterios neuropatológicos de Enfermedad de Alzheimer, la presencia de infartos cerebrales fueron correlacionados sólo en la mitad de las monjas que tuvieron pobre función cognitiva y demencia.
La Tabla 1 presenta los factores de riesgo y los factores protectores, relacionados con el desarrollo de esta patología.
Tabla 1. Factores de riesgo y de protección para enfermedad de Alzheimer

Paganini-Hill A, Henderson W50.
La Enfermedad de Alzheimer posee como característica, tener un inicio insidioso, con un deterioro progresivo del área cognitiva, con la presencia de confusión y olvido4, 31, 36. Ello fue encontrado igualmente en el estudio de las monjas14. Es clásico que no se pueda identificar exactamente su comienzo, lo cual suele retardar tanto el diagnóstico como las diferentes estrategias terapéuticas. La pérdida de la memoria, con la reducción en la habilidad para aprender y recordar nueva información, así como las alteraciones en el juicio, suelen ser los primeros signos, . Inicialmente también se pueden presentar dificultades para elegir las palabras, repetido olvido de los hechos o de las fechas importantes y del sitio en donde se dejan las pertenencias. Otra de las manifestaciones cardinales puede ser la desorientación en un lugar. Se debe tener presente que los síntomas por lo general suelen progresar lentamente, de cinco a quince años.
Con el tiempo, el lenguaje empeora debido a la cada vez mayor dificultad para encontrar las palabras, aún las de uso común, destruyéndose las habilidades del lenguaje, generándose limitaciones para hablar, entender y poder sostener una conversación27. Se torna difícil o imposible la realización de los cálculos más sencillos, y las tareas más simples se dificultan. La orientación espacial se deteriora progresivamente; paulatinamente se olvida como usar los objetos comunes y la forma cotidiana de vestir, generándose severos problemas de comportamiento y alteraciones de tipo psicológico. Al alcanzarse mayores niveles de severidad, se presentan manifestaciones focales como la afasia o la agrafia. Algunas veces ocurren trastornos del humor, del comportamiento y de la personalidad, tales como depresión, apatía, agitación, irritabilidad, hostilidad, delirios y alucinaciones. Las pacientes cada vez presentan mayores dificultades para comunicarse, llegando eventualmente a estados de inconsciencia, no pudiendo reconocer a los miembros de la familia y haciéndose totalmente dependientes de aquellas personas que las cuidan, 34-38.
Han sido reveladores los hallazgos alcanzados en el estudio de las monjas; un estudio a largo plazo, longitudinal, para valorar edad y Enfermedad de Alzheimer. En dicho estudio se ha observado que la disminución en la habilidad lingüística en edades tempranas está asociada a un mayor índice de demencia senil y muerte a edades más tempranas, que aquellas que tienen habilidad lingüística en la juventud. Snowdon et al evaluaron las autobiografías escritas al momento de ingresar a la orden religiosa, de 74 monjas, lo cual permitió medir objetivamente las habilidades cognitivas de las monjas cuando eran jóvenes y estaban en plenitud de sus facultades, con edad promedio de 23 años. Al fallecer las monjas, en promedio 62 años después de realizadas las autobiografías, y con edades entre 78 y 97 años de edad, sus cerebros fueron removidos para estudios neuropatológicos. La habilidad lingüística en las edades tempranas, fue medida por la densidad de las ideas, la cual fue medida por el número de ideas expresadas por cada 10 palabras escritas, lo que era un buen marcador del nivel educativo, el vocabulario y el conocimiento en general. La complejidad gramatical a su vez era indicador del buen funcionamiento de la memoria.
El estudio de las monjas sustenta en tres publicaciones8, 15, 19, que las religiosas que presentaron síntomas relacionados con demencia senil y tenían cambios patológicos compatibles con Enfermedad de Alzheimer, habían escrito relatos con baja densidad de ideas y escasa complejidad gramatical hacía más de medio siglo. Los investigadores sostienen que la densidad de ideas puede ser una forma acertada para llegar a predecir la enfermedad de Alzheimer. Snowdon et al8, 19 aseveran que al leer los escritos de juventud de las monjas Enseñantes de Notre Dame, podría vaticinar, con un 80% de acierto quienes tendrían Enfermedad de Alzheimer unos 60 años más tarde. La baja habilidad lingüística en edades tempranas de la vida, puede reflejar un desarrollo neurológico y cognitivo subóptimo en edades futuras. Los investigadores encontraron que la densidad de ideas no está relacionada con la severidad de la aterosclerosis de las arterias mayores de la base cerebral, ni con la presencia de infartos cerebrales8, 11.
En el estudio de las monjas8, 15, 19 también se evaluó el contenido emocional presente en los escritos autobiográficos realizados a edades tempranas, y el riesgo de Enfermedad de Alzheimer muchos años después. Aseveran los investigadores que la presencia de palabras que indican emociones positivas, como: amor, gratitud, esperanza, felicidad, satisfacción, predominaron en los textos de las monjas que terminaron viviendo más tiempo. Y las monjas que en sus escritos de juventud habían expresado mayor número de emociones negativas, como: miedo, confusión, vergüenza, tristeza, tuvieron menos años de vida y tuvieron una frecuencia mayor de Enfermedad de Alzheimer.
De todos estos resultados se desprenden los siguientes interrogantes: ¿la mayor capacidad intelectual en la juventud, protege invariablemente contra la enfermedad de Alzheimer?. ¿La poca habilidad lingüística en la juventud, es ya un síntoma de alteraciones cerebrales que se expresan clínicamente como demencia senil en edades futuras?
Ante la sospecha de la entidad, debe realizarse una historia médica completa, precisando la existencia de antecedentes familiares de Alzheimer. La realización de la historia debe ser detallada en enfermedades psiquiátricas y neurológicas. Es importante un completo examen físico y neurológico, y adelantarse la aplicación de test que evalúen el estado mental; por ejemplo, el MMSE, Mini-Mental State Examination, prueba desarrollada por Marshall Folstein, consistente en aplicar treinta preguntas que evalúan la atención, el lenguaje, la memoria reciente, la orientación, la concentración y las habilidades visuales y/o espaciales3.
Si bien ninguna prueba de diagnóstico es suficientemente especifica y sensible para detectar la Enfermedad de Alzheimer, algunas técnicas se han evaluado. Lopera et al23 estudiaron pacientes con Enfermedad de Alzheimer de inicio temprano, que tenían la mutación E280A – Presenilina 1, residentes en Antioquia, Colombia, y establecen que en las evaluaciones realizadas por Imágenes por Resonancia Magnética, le encontraron valor a la fisura perihipocampal, y no a los infartos y a las hiperintensidades hipocampales. Señalan los investigadores23 que la presencia de atrofia lobular y la ventriculomegalía son frecuentes en pacientes sintomáticos y están correlacionados con la gravedad del desorden.
Ya que se ha identificado que existe alteración en el sistema colinérgico, con deficiencia del neurotransmisor acetilcolina, y ya que ello está directamente relacionado con las distintas modificaciones fisiopatológicas, se han hecho intentos de tratamiento con sustancias como colina y lecitina, que aumentan los niveles cerebrales de acetilcolina, pero los resultados no han sido los esperados3. De tiempo atrás se han sugerido y se utilizan los Inhibidores de la Acetilcolinesterasa, los antioxidantes como la vitamina E, los Antiinflamatorios no Esteroides (AINES) como el Ibuprofeno, el Acetil-L-Carnitina que estabiliza las membranas celulares, los agonistas muscarínicos y nicotínicos, los bloqueadores de los canales del calcio, la Ginkgo Biloba y los estrógenos4, 37-39.
En el estudio de las monjas12, no se observaron evidencias que llevaran a sustentar que los antioxidantes como la vitamina E y C, protejan contra las lesiones neuronales presentes en la Enfermedad de Alzheimer.
Para corroborar los estudios previos, Snowdon en el estudio de las monjas9 correlacionó en 30 religiosas de un mismo convento, con edades de 78 a 101 años, los niveles de folato sérico, un derivado del ácido fólico, con la presencia en estudio de tejido cerebral, de indicadores neuropatológicos de Enfermedad de Alzheimer, como atrofia cerebral en tres lóbulos de la neocorteza, frontal, temporal y parietal, con el número de placas seniles y ovillos neurofibrilares presentes. La relación entre bajos niveles de folato y presencia de Enfermedad de Alzheimer fue estadísticamente significativa P= 0.0006. La atrofia fue especifica para los bajos niveles de folato, ya que no estaban disminuidos ninguno de los otros 18 Nutrientes o marcadores nutricionales evaluados9. El folato tiende a contrarrestar a la homocisteína, sustancia que es dañina para las células cerebrales, y que a la vez está relacionada con enfermedad Cardiovascular. La abundancia de folato en la sangre disminuye la probabilidad de accidente cerebrovascular y protege a las neuronas de la destrucción directa de la homocisteína.
Tacrine y Donepezil, son los dos medicamentos aprobados por la FDA, para disminuir los síntomas cognitivos de la Enfermedad de Alzheimer. Ya que son Inhibidores de la Acetilcolinesterasa, e interfieren con la degradación de la acetilcolina. Estas dos sustancias son benéficas en algunas pacientes con Enfermedad de Alzheimer moderada o leve. No obstante, sus efectos son en términos generales modestos3, 38.
El espacio para los estrógenos
Recientemente, y a partir de la evidencia de la presencia de receptores estrogénicos en el Sistema Nervioso Central40, y de algunos estudios41-42 que señalan que los estrógenos reducen la severidad de la Enfermedad de Alzheimer entre 40 y 60%, se ha incrementado la investigación sobre el valor de la Terapia de Suplencia Hormonal en la prevención y tratamiento de este tipo de demencia senil1-3. Los resultados son todavía enfrentados y controversiales, y los beneficios evidentes en algunos trabajos, no han sido universalmente corroborados, e incluso hay trabajos que niegan los efectos favorables que conlleva la terapia con estrógenos35, 41, 53.
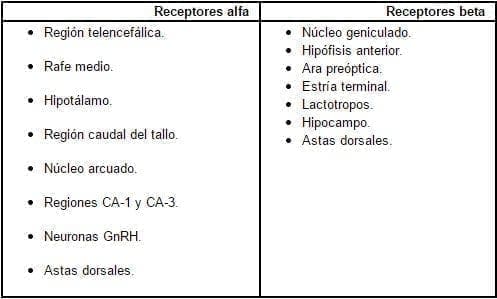
El papel que cumplen los estrógenos en las funciones cerebrales, es un campo amplio, fértil, apasionante para el estudio, y de gran interés hoy día. Diversos estudios3, 36-37,40, han demostrado que en todas las partes del cerebro, las neuronas tienen receptores nucleares específicos para estrógenos, siendo actualmente identificados receptores alfa y beta, ubicados especialmente en la pituitaria, el hipotálamo, el sistema límbico y el área amigdalina. Los receptores se pueden unir entre sí, dos alfa o dos beta, o un alfa y un beta, siendo la homodimerización y la heterodimerización, respectivamente. Todas las células cerebrales son sensibles a los estrógenos, y responden a ellos de una manera directa o indirecta, debido a que tienen receptores estrogénicos38, 41-43. Este tipo de respuesta puede guardar o no relación con funciones reproductivas40. La Tabla No. 2 presenta la distribución de los receptores estrogénicos en el Sistema Nervioso Central.
Tabla 2. Localización de los receptores estrogénicos en el sistema nervioso central Barón G.40.
Durante la vida reproductiva, el flujo sanguíneo cerebral es mayor en las mujeres que en los varones de la misma edad; sin embargo, después de la menopausia, el flujo sanguíneo cerebral disminuye en las mujeres y se iguala al de los varones. Al disminuir los estrógenos después de la menopausia, las conexiones sinápticas se deterioran haciendo a las neuronas propensas a la degeneración y a la muerte celular. En el varón este proceso se desarrolla mucho más lentamente, ya que en el cerebro la testosterona puede ser aromatizada a estrógenos43.
La Tabla No. 3 presenta los efectos de los estrógenos sobre el Sistema Nervioso Central.
Tabla 3. Efectos de los estrógenos sobre el sistema nervioso central

Paganini-Hill A, Henderson W50.
Hay publicaciones4, 35-36, 41-44 que dan el suficiente y profundo soporte científico para aseverar los siguientes aspectos:
• Los estrógenos incrementan la rata de degradación de la Monoaminooxidasa, enzima que cataboliza a la serotonina; por lo tanto se incrementan los niveles de serotonina.
• Los estrógenos regulan el triptofano libre que circula en el cerebro.
• Los estrógenos modulan favorablemente la actividad eléctrica en el hipotálamo.
• Los estrógenos producen aumento notorio de la colina Acetiltransferasa.
• Los estrógenos aumentan la actividad de tipo adrenérgica.
• Los estrógenos ayudan a mantener algunos aspectos principales que están relacionados con la función cognitiva.
• Los estrógenos tienen un efecto genómico, al actuar sobre los receptores intranucleares.
• Los estrógenos tienen un efecto no genómico, al actuar sobre receptores de membrana.
En resumen, se considera que los estrógenos son sustancias de tipo neurotróficas y neuroprotectoras, capaces de activar citoquinas como la Bcl-x y la proteína bcl-2, que disminuyen el daño ocasionado por lesiones isquémicas (40). Los estrógenos estimulan favorablemente el sistema cerebrovascular y se relacionan directa y eficazmente con los siguientes neurotransmisores cerebrales: la acetilcolina, el GABA, la dopamina, el glutamato, la noradrenalina, los péptidos opioides y la serotonina. Además los estrógenos potencialmente inhiben algunas proteínas que pudiesen ser importantes en la génesis de la enfermedad de Alzheimer, especialmente el beta-Amiloide, sustancia que en ésta patología se deposita dentro de las neuronas causando destrucción de ellas32-33, 35-36, 44-46.
Phillips y Sherwin41 han realizado estudios sobre la función cognitiva en mujeres que habían sido sometidas a histerectomía abdominal total con salpingooforectomía bilateral, administrándole a un grupo terapia de suplencia hormonal y a otro grupo un placebo. A los tres meses las mujeres que recibían terapia de suplencia con estrógenos presentaban resultados significativamente mejores en pruebas de memoria inmediata o remota. La restitución estrogénica incrementa o conserva los aspectos relacionados con la memoria verbal2. Ya que después de los 65 años de edad, la prevalencia de la enfermedad de Alzheimer es tres veces mayor en mujeres que en varones; se puede considerar que los estrógenos tendrían alguna relación con el desarrollo o en la prevención de la enfermedad de Alzheimer38,42-44.
Mayeux et al47 midieron los niveles estrogénicos en 50 mujeres postmenopáusicas con enfermedad del Alzheimer que no tomaban terapia de suplencia hormonal, y los compararon con 93 controles que no tenían enfermedad de Alzheimer, ni tomaban terapia de suplencia hormonal, encontrando que las primeras tenían niveles de estradiol más bajos que los controles. Los niveles de estrona fueron también menores en las pacientes con Alzheimer, pero sin diferencia significativa. Es posible que la disminución en los niveles de Estradiol sea parte de la patogénesis de la Enfermedad de Alzheimer, o que los bajos niveles de estrógenos puedan predisponer a este tipo de demencia senil.
Los estados hipoestrogénicos de la peri y pos-menopausia suelen cursar con oleadas de calor, las cuales además de la mala calidad de vida que producen, causan daño neuronal4, 28, 32. Así, entre aquellas mujeres que presentan elevada frecuencia de oleadas de calor, existe una mayor incidencia de enfermedad de Alzheimer. La destrucción de las neuronas hace que las conexiones entre las células cerebrales se vayan disminuyendo37, 45.
La disminución del tenor estrogénico causa disminución del triptofano y de la serotonina, con lo cual se presentan trastornos del sueño profundo. A su vez la elevación de la monoaminooxidasa conlleva a la reducción de la noradrenalina con la consiguiente disminución en la relación noradrenalina/adrenalina, lo cual genera déficit de sueño REM. Ambas vías de alteración del sueño, favorecen el incremento de los episodios depresivos48.
Muchos estudios recientes3, 43-44, 49, sugieren que el uso de los estrógenos después de la menopausia puede proteger a la mujer contra la enfermedad de Alzheimer o demorar su inicio. Se considera que la terapia estrogénica puede retardar de cinco a diez años el inicio de dicha patología, estableciendo por tanto una protección neuronal46, 48. Si se sostiene que las pacientes que utilizan estrógenos tienen menor riesgo de Enfermedad de Alzheimer que aquellas que no lo usan, cuanto más temprano se utilice la terapia estrogénica después del diagnóstico, mejor será el pronóstico45. En el II° Congreso Latinoamericano de Climaterio y Menopausia en 1998, Roberta Díaz señaló que los estrógenos equinos conjugados protegen a las neuronas contra la neurotoxicidad y contra los daños oxidativos. A partir de estudios sobre cultivos de neuronas, la misma investigadora asevera, que los estrógenos equinos conjugados tuvieron efectos neurotróficos potentes, mayores en las neuronas hipocámpicas que en las corticales. Además los estrógenos equinos conjugados tuvieron un efecto neuroprotector potente y eficaz contra la toxicidad inducida por el glutamato, los radicales libres y la sustancia Beta-Amiloide. Los estrógenos estimulan y fomentan en gran medida la regeneración axonal y la sinaptogénesis in vivo. Diversos estudios4, 41, 44 señalan que la terapia de suplencia hormonal, mejora tanto la función motora, como la sensorial en estudios experimentales.
Para una perspectiva más integral
Las estrategias terapéuticas no medicamentosas, son más importantes que los medicamentos en el manejo integral de la enfermedad de Alzheimer3. El ejercicio mental, con la puesta en práctica de la memoria disminuye en más de una tercera parte la posibilidad de Alzheimer; por tanto debemos estimular en la mujer postmenopáusica las actividades de tipo intelectual, y una actividad práctica e importante puede ser la lectura1-3. Santiago Palacios49 señala que se debe recomendar a las mujeres en edad posmenopáusica, ejercer el hábito diario de la lectura, siendo el periódico una excelente oportunidad. La participación y las actividades a nivel social se correlacionan con una mejor calidad de vida y con un mantenimiento en ejercicio de las actividades mentales. Los juegos de mesa y la recreación con los juegos de cartas son recomendables4.
El estudio de las monjas8, 10, 13, 15, 19 ha permitido observar que las religiosas que se habían dedicado a ser maestras escolares durante toda su vida, tuvieron a edades avanzadas, pérdida de las funciones mentales en magnitud más moderada, que otras religiosas que se dedicaron a actividades de servicio. Esto apoya el concepto que estimular continuamente el cerebro con actividades intelectuales, ayuda a mantener las neuronas en condiciones más saludables.
Se debe tener en cuenta que si bien la Terapia de Suplencia Hormonal no mejora los cuadros de depresión mayor, sí suele mejorar el bienestar de la paciente46. Un año de uso de terapia de suplencia hormonal implica una protección del 40% contra la enfermedad de Alzheimer, mientras que 5 años de empleo favorecen una protección del 60%50. Paganinni50 cita el trabajo observacional de Kawas y colaboradores51, donde ellos identificaron 34 casos de enfermedad de Alzheimer entre 472 mujeres de mayor edad, las cuales participaron en el estudio longitudinal de Baltimore sobre el envejecimiento. Estas mujeres fueron observadas por 16 años, y establecen los autores que el riesgo relativo de Enfermedad de Alzheimer entre las mujeres que alguna vez fueron usuarias de terapia de suplencia hormonal en forma oral o transdérmica, al compararlas con mujeres que nunca los usaron, se redujo a más de la mitad. Gonazzani y Gambacciani52 en reciente revisión indicaron que hay estudios que señalan que la terapia de suplencia hormonal está asociada con un bajo riesgo de desarrollar enfermedad de Alzheimer. Señalan también52 que los estrógenos pueden regresar, al menos en parte, los síntomas relacionados con ésta patología. El efecto de la Progesterona y de los diferentes progestágenos en la función cognoscitiva y en la enfermedad de Alzheimer, son desconocidos. Los mismos autores52 finalizan sugiriendo que la prevención de la enfermedad de Alzheimer puede llegar a ser una de las mayores indicaciones de la terapia de suplencia hormonal.
No obstante, y también recientemente, Mulnard et al53 encontraron que la terapia de suplencia hormonal aparentemente no disminuye la progresión de la enfermedad de Alzheimer. Ellos53 evaluaron 97 mujeres histerectomizadas, afectadas de enfermedad de Alzheimer en estadíos leve o moderado, administrándole durante doce meses a un grupo: 0.625 mgs diarios de estrógenos equinos conjugados, a otro grupo 1.25 mgs diarios de estrógenos equinos conjugados y placebo a un tercer grupo. Sostienen que los estrógenos no promovieron mejoría cognitiva como ha sido aseverado en otros estudios, por lo tanto sugieren se realicen más evaluaciones.
La administración concomitante de estrógenos más la Tacrina, puede llevar a una ligera mejoría en la enfermedad de Alzheimer, una vez establecida. Ningún fármaco disponible actualmente promete ser la cura para la enfermedad de Alzheimer, y todos solo pueden suministrar alivio a los síntomas y por períodos limitados3.
La enfermedad de Alzheimer es una entidad degenerativa, de tipo progresiva, donde es importante el aspecto preventivo. El Alzheimer familiar viene a ser un importante modelo de heterogeneidad genética, en el cual diferentes mutaciones en distintos genes pueden conducir al mismo cuadro fenotípico, al producirse similares alteraciones en las redes de las neuronas, e idéntica repercusión adversa sobre los neurotransmisores5.
No existe a la fecha, una acción curativa, y los únicos aspectos directamente relacionados con la prevención, son mantenerse en actividad intelectual8, 10, 13, 15 y probablemente el uso de estrógenos como parte de la terapia de suplencia hormonal1, 4, 52.
El estudio de las monjas continúa, y éstas religiosas católicas, maestras escolares retiradas y pertenecientes a la orden de las Hermanas Enseñantes de Notre Dame, al participar aportando toda la información de su vida y donando además su cerebro, para el estudio a largo plazo sobre Enfermedad de Alzheimer, están enseñándonos a conocer detalles de este tipo de demencia senil, y a establecer estrategias para llegar a predecir tempranamente la aparición de las lesiones, e incluso potencialmente llegar a establecer pautas para la prevención de la enfermedad, accionar que puede ser mucho más fácil y económico que intentar la búsqueda de la curación8, 14, 15, 19.
La protección real que ejercen los estrógenos se precisarán con el Women`s Health Initiative Memory Study (WHIMS), que es un estudio en desarrollo, con seguimiento a varios años, que en el futuro presentará las evidencias de la relación enfermedad de Alzheimer y terapia de suplencia hormonal49.
Bibliografía
1. Van Duijin CM. Hormone replacement therapy and Alzheimer’s disease. Maturitas 1999; 31: 201-205.
2. Sherwin BB. Estrogen and memory in healthy elderly women and in women with Alzheimer’s disease. Menopause Review 1998; 3(2): 20-26.
3. Reiman ER, Caselli RJ. Alzheimer’s disease. Maturitas 1999; 31: 185-200.
4. Monterrosa A. Terapia de Suplencia Hormonal: Beneficios, componentes y riesgos. Medicas UIS. 1999; 13(3): 142 -149.
5. Lopera F. Enfermedad de Alzheimer: Genética y fisiología. Rev Col de Menop. 1999; 5 (2): 123.
6. Stephson J. Researches find evidence of a new gene for late onset Alzheimer’s disease. JAMA 1997; 227: 775-792.
7. Seshadri S, Drachman DA, Lippa CF. Apolipoprotein Ee4 allele and the lifetime risk of Alzheimer´s disease. What physicians know and watt they should know. Arch Neurol 1995; 52: 1074-1079.
8. Snowdon DA, Greiner LH, Markesbery WR. Linguistic ability in early life and the neuropathology of Alzheimer’s disease and cerebrovascular diseases. Findings from the Nun Study. Ann N Y Acad Sci. 2000; 903: 34-38.
9. Snowdon DA, Tully CL, Smith CD, et al. Serum folate and the severity of atrophy of the neocortex in Alzheimer diseases. Findings from the Nun Study. Am J Clin Nutr 2000; 71(4): 993-998.
10. Snowdon DA. Aging and Alzheimer’s diseases: lessons from the Nun Study. Gerontologist 1997; 37 (2): 150-156.
11. Snowdon DA, Greiner LH, Mortiner JA, et al. Brain infarction and the clinical expresion of Alzheimer diseases: The Nun Study. JAMA 1997; 277 (10): 813 -817.
12. Snowdon DA, Gros MD, Butler SM. Antioxidants and reduce functional capacity in the elderly: findings from the Nun Study. J Gerontol A Biol Sci Med Sci. 1996; 51(1): 10-16.
13. Riley KP, Snowdon DA, Saunders AM, et al. Cognitive function and Apolipoprotein E in very old adults: Findings from the Nun Study. J Gerontol B Psychol Sci Soc Sci. 2000; 55 (2): 69-75.
14. Wolf DS, Gearing M, Snowdon DA. Progression of regional neuropathology in Alzheimer diseases and normal elderly: findings from the Nun Study. Alzheimer Dis Assoc Disord 1999; 13(4): 226-231.
15. Greiner PA, Snowdon DA, Greiner LH. The relationship of self rated function and self rated health to concurrent functional ability, functional decline, and mortality: findings from the Nun Study. J Gerontol B Psychol Sci Soc Sci. 1996; 51(5): 234-241.
16. Boosalis MG, Snowdon DA, Tully CL, et al. Acute phase response and plasma carotenoid concentrations in older women: Findings from the Nun Study. Nutrition 1996; 12 (7): 475-478.
17. Butler SM, Snowdon DA. Trends in mortality in older women: findings from the Nun Study. J Gerontol B Psychol Sci Soc 1996; 51(4): 201-208.
18. Buttler SM, Ashford JW, Snowdon DA. Age, educations and changes in the Minimental state exam scores of older women: findings from the Nun Study. J Am Geriatric Soc 1996; 44(6): 675-781.
19. Snowdon DA, Kemper SJ, Mortimer JA, et al. Linguistic ability in early life and cognitive function and Alzheimer disease in late life. Findings from the Nun Study. JAMA 1996; 275(7): 528-532.
20. Tully C, Snowdon DA, Markkesbery WR. Serum zinc, senile plaques and neurofibrillary tangles: findings from the Nun Study. Neuroreport 1995; 13(6): 2105-2108.
21. Rosselli MC, Ardila AC, Moreno Sc, et al. Cognitive decline in patients with familial Alzheimer’s diseases associated with E280a presenilin-1 mutations: a longuitidunal study. J Clin Exp Neuropsychol 2000; 22(4): 483-495.
22. Toro F, Lopera F, Ossa J, et al. Detection of antibodies to beta amyloid in carriers of E280 A mutation in the presenilin-1 gene. Rev Neurol 1999; 29(12): 1104-1107.
23. Lopera F, Tobón N, Arcos-Burgos M, et al. Imagen characterizations of Alzheimer’s diseases associated with the E280a PS1 mutation. Rev Neurol 1999; 29 (1): 6-12.
24. Duque-Castaño A, Roldán MI, Arango- Viana JC, et al. Neuropathological findings in early onset Alzheimer’s disease. E280a PSI mutation. Rev Neurol 1999; 29(1): 16.
25. Gómez Isla T, Growdon WB, McNamara MJ, et al. The impact of different presinilin 1 and presenilin 2 mutations on amyloid deposition, neurofibrillary changes and neuronal loss in the familiar Alzheimer’s diseases brain: evidence for other phenotype modifying factor. Brain 1999; 122(9): 1709-1719.
26. Vélez Pardo C, Jiménez del Río M, Lopera F. Familiar Alzheimer disease. Oxidative stress, beta amyloid, presenilins and cell death. Gen Pharmacol 1998; 31(5): 675-681.
27. Lopera F, Ardila A, Martínez A, et al. Clinical features of early onset Alzheimer disease in a large kindread with an E280 Apresenilin -1 mutation. JAMA 1997; 277(10): 793-799.
28. Braak H, Braak E. Evolution of the neuropathology of Alzheimer’s disease: pre clinical and clinical stage, Acta Neurol Scand 1996; suppl 165: 3_12.
29. Terry RD, Masliah E, Slamon DP, et al. Physical basis of cognitive alterations in Alzheimer’s disease: synapse loss is the major correlate of cognitive impairment. Ann Neurol 1991; 30: 572-580.
30. Arriagada PV, Growdon JH, Hedley-White ET, et al. Neurofibrillary tangles but not senile plaques parallel duration and severity of Alzheimer’s Disease. Neurology 1992; 42: 631-639.
31. Fratiglioni L, Viitanen M, Von Straus E, et al. Very old women at highest risk of dementia and Alzheimer’s diseases : incidence data from the Kungsholmen project, Stockholm. Neurology 1997; 47: 132-138.
32. Selkoe DJ. Alzheimer´s disease: A central role for amyloid. J Neuropathol Exp Neurol 1994; 53: 438-447.
33. Probst A, Langui D, Ulrich J. Alzheimer’s disease : A description of the structural lesions. Brain Pathol 1991; 1: 229-239.
34. Bullido MJ, Artiga MJ, Recuero M., et al. A polymorphism in the regulatory region of APOE associated with risk for Alzheimer’s dementia. Nat Genet 1998; 18: 69-71.
35. Paganini-Hill A, Henderson VW. Estrogen replacement therapy and risk of Alzheimer´s disease. Arch Intern Med 1996; 156: 2213-2217.
36. Henderson VW. The Epidemiology of estrogen replacement therapy and Alzheimer’s disease. Neurology 1997; 48(suppl 7): 27s-35s.
37. Tang M-X., Jacobs D, Sten Y, et al. Effect on oestrogen during menopause on risk and age onset of Alzheimer’s disease. Lancet 1996; 348: 429-432.
38. Rogers SL, Doody R, Mohs R, et al. E2020 produces both clinical global and cognitive test improvement in patients with mild to moderately severe Alzheimer’s disease: Results of the 30 week phase III trial. Neurology 1996; 46: 217-222.
39. Andersen K, Launer LC, Ott A, et al. Do non-steroid anti-inflammatory drugs decrease the risk for Alzheimer’s disease? The Rotterdam Study Group. Neurology 1995; 45: 1441-1443.
40. Barón G. Implicaciones funcionales de la localización de dos tipos de receptores de estrógenos en el cerebro. Rev Col de Menop 2000; 6(2): 156-163.
41. Phillips SM, Sherwin BB. Effects of estrogen on memory function in surgically menopausal women. Psychoneuroendocrinology 1991; 17: 485_495.
42. Speroff L. Mood, cognition and dementia: Effects of postmenopausal Hormone therapy. Contemporary OB/GYN 1998; 4_26.
43. Genazzani AR, Spinett R, Gallo R, et al. Menopause and the central nervous system: intervention option. Maturitas 1999; 31: 103-110.
44. Paganini-Hill A, Henderson VW. Estrogen deficiency and risk of Alzheimer’s disease in women. Am J Epidemiology 1994; 140: 256-261.
45. Ikehara R. Estrogen and Alzheimer’s disease: Areview and update. Prim Care Update OB/GYN 1997; 4: 228-233.
46. Kampen DL, Sherwin BB. Estrogen use and verbal memory in healthy postme nopausal women. Obstet Gynecol 1994; 83: 979-983.
47. Mayeux R, et al. Low Estradiol levels seen in women with Alzheimer’s disease. Neurology 2000; 54: 833-837.
48. Birge SJ. Maintaining mental health with hormone replacement therapy. Eur Menopause J. 1996; 3: 164-169.
49. Palacios S. Current perspectives on the benefits oh HRT in menopausal women. Maturitas 1999; 33: S1-S13.
50. Paganini-Hill A, Henderson VW. Estrogen in the treatment and prevention of Alzheimer´s disease. International Journal of Pharmaceutical Compouding 1998; 2(1): 26-38.
51. Kawas C, Resnik S, Morrison A, et al. A prospective study of estrogen replacement therapy and the risk of developing Alzheimer’s Disease: the Baltimore longuitudinal study of aging. Neurology 1997; 48: 1517-1521.
52. Genazzani AR, Gambacciani M. Hormone replacement therapy: the perspective for the 21st century. Maturitas 1999; 32: 11-17.
53. Mulnard R, et al. Estrogen Therapy does not appear to slow the progression of Alzheimer’s disease. JAMA 2000; 283: 1007-1015.

