Mecanismo de acción
Los anticonceptivos orales (ACOS) tienen varios mecanismos de acción, incluida la supresión de la hormona liberadora de gonadotropina hipotalámica (GnRH) y de la secreción de gonadotropina hipofisaria.
El mecanismo más importante para proporcionar anticoncepción es la inhibición del aumento de la hormona luteinizante (LH) en el ciclo medio, de modo que no ocurre la ovulación. Los anticonceptivos orales de combinación son potentes en este aspecto, pero las píldoras de progestina sola no lo son5, 6.
La principal consecuencia de la administración de estrógeno y gestágeno durante el ciclo menstrual es la supresión de la ovulación al inhibir la síntesis de gonadotrofinas a nivel hipofisario e hipotalámico (Fig. 1). Los dos componentes presentan particularidades en su acción anticonceptiva. El estrógeno inhibe la producción de FSH y así la foliculogénesis y potencia el efecto de los gestágenos.
Producción de LH y su pico preovulatorio
El gestágeno inhibe la producción de LH y su pico preovulatorio. Adicionalmente, existen otros mecanismos anticonceptivos mediados por las hormonas administradas; estos mecanismos son determinantes en los beneficios no contraceptivos.
El estrógeno estabiliza el endometrio ayudando al gestágeno a mantener el control del ciclo. El efecto gestagénico sobre el moco cervical, la función tubárica y el endometrio conlleva una dificultad de receptividad de los mismos a los gametos e impide la fecundación.
Debido a que el componente estrogénico potencia la acción anticonceptiva del componente gestagénico (probablemente aumentando el nivel intracelular de receptores de progesterona), solo se requiere una dosis mínima de estrógenos para mantener la eficacia de los ACOS.
La píldora que contiene solo gestágenos contiene una pequeña cantidad de gestágeno (minipíldora), aproximadamente un 25% de los anticonceptivos combinados clásicos. El mecanismo de acción anticonceptivo es mucho más dependiente de la alteración del moco cervical y de la decidualización del endometrio que de la supresión de las gonadotrofinas.
Aproximadamente el 40 a 50% de las pacientes ovula en algún momento del ciclo. La acción en Anticoncepción Oral sobre el moco tarda de 2 a 4 horas en ser eficaz y dura aproximadamente 22 horas, por lo que es importante insistir en mantener una misma hora de toma2.
Beneficios no anticonceptivos
Alteración del ciclo menstrual
– Menorragia
– Dismenorrea
– Síndrome disfórico premenstrual
– Migraña menstrual
Hiperandrogenismo
– Acné
– Hirsutismo
Desórdenes ginecológicos
– Sangrados por leiomiomas
– Dolor por endometriosis7
Contraindicaciones
[enc_su_row][enc_su_column size=”1/2″]Absolutas
- Sospecha de embarazo.
- Sangrado vaginal o uterino anormal de causa desconocida.
- Enfermedad cardiovascular o con factores de riesgos conocidos.
- Historia anterior de trombosis de cualquier tipo.
- Trombofilia hereditaria (por ejemplo, factor V Leiden).
- Desórdenes del metabolismo lipídico.
- Migraña focal o crescendo o migraña que requiere tratamiento con ergotamina.
- Hepatopatía activa, adenoma o carcinoma hepático.
- Sospecha o conocimiento de neoplasia mamaria o de tracto genital.
- Pemphigus gestationis, sordera otosclerótica deteriorante o ictericia colestática durante el embarazo.
- Enfermedad trofoblástica reciente, hasta que regresen los niveles elevados de hCG.
- Enfermedad de la vesícula.
- Psicosis o depresión severa (si no existe ningún otro problema, puede ser una contraindicación relativa).
- 2 a 4 semanas antes de cirugía mayor o de las extremidades inferiores.
- Colitis ulcerosa o Crohn con ataques severos.
- Porfiria.
- Fumadoras mayores de 35 años.
[/enc_su_column]
[enc_su_column size=”1/2″]Relativas
Depresión
- Migrañas
- Epilepsia
- Miomatosis Uterina
- Otosclerosis
- Várices
- Obesidad
- Nefropatías
- Diabetes gestacional o prediabetes
- Colitis ulcerosa, enfermedad de Crohn
- Interacciones medicamentosas
- Lactancia
- Galactorrea
- Adenomas hipofisarios
[/enc_su_column]
[/enc_su_row]
Reacciones adversas
Los estudios sobre efectos adversos mejor conocidos se refieren a los anticonceptivos de primera generación, que utilizaban dosis altas de estrógenos y progestágenos con efectos androgénicos. En la actualidad, los ACOS han evolucionado hacia preparados con dosis de estrógenos mucho más bajas, progestágenos que carecen de efectos androgénicos o incluso tienen efectos antiandrogénicos, por lo que las complicaciones reales de los anticonceptivos actuales han disminuido la incidencia de complicaciones graves. Las reacciones adversas más frecuentes, aunque menos graves, y que en general desaparecen tras las primeras administraciones, son:
- Náuseas, que a veces llegan a vómitos, especialmente con los anticonceptivos hormonales (AH), que contienen altas dosis de estrógenos; este síntoma mejora al cabo de los dos o tres primeros meses.
Para paliar sus molestias puede recomendarse un cambio en el horario de la toma.
- Mastalgias transitorias; si persisten se debe recomendar la remisión al ginecólogo con el fin de modificar el AH a un preparado de menor dosis o con otro progestágeno.
- Aumento de peso, retención de líquidos que se puede explicar por el aumento del cortisol plasmático y disminución de la excreción de 17-OH y 17-cetoesteroides y aldosterona, que producen los estrógenos.
- Cefaleas, desencadenadas por el efecto de los estrógenos sobre la aldosterona.
- Mareo o aturdimiento.
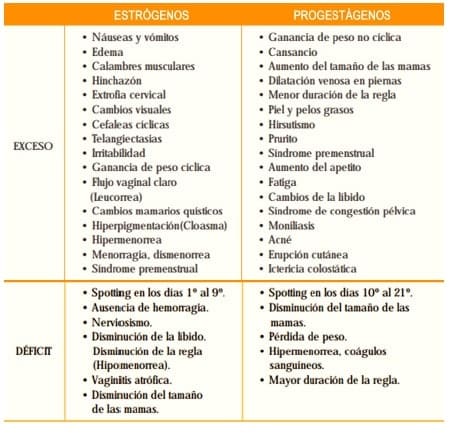
- Manchados irregulares (Spotting). Si aparecen al inicio del tratamiento, deben ceder espontáneamente tras los primeros meses. Sin embargo, la aparición de sangrado tras meses o años de uso obliga a descartar una infección subyacente, embarazo o patología de cérvix. En la mayoría de los casos estos problemas de inseguridad son los responsables del abandono del tratamiento. Estos efectos secundarios menores se detallan en la tabla 18:
Tabla 1. Síntomas de exceso o déficit de estrógenos y progestágenos
* Residente 3.er año Ginecología y Obstetricia. U. Chiclayo-Perú. Rotante Clínica Endocrino-ginecológica.
** Residente 1.er año Ginecología y Obstetricia. UIS Bucaramanga, Colombia. Rotante Clínica Endocrino-ginecológica.
** Ginecólogo endocrinólogo. Profesor titular y distinguido. Clínica Endocrino-ginecológica. Depto. Ob Gin. Universidad del Valle.


