8.5.1. Cáncer de mama
El diagnóstico de cáncer de mama aumenta con el uso de la TH, cuando se usa más de tres a cinco años. En el WHI, el aumento en el riesgo absoluto fue de ocho casos nuevos de cáncer de mama totales por 10.000 mujeres que usaban TEP por cinco o más años. Recomendación B.
No se ha aclarado si el riesgo difiere entre el uso continuo o secuencial de la progestina; solo los estudios observacionales sugieren que el riesgo puede ser mayor con el uso continuo del progestágeno. Tampoco es claro si existe un efecto de clase por la progestina o si es el agente específico utilizado quien influyó en el riesgo de cáncer de mama.
Un estudio observacional sugiere que la TH que utiliza progesterona micronizada no parece estar asociada con incremento del riesgo de cáncer de mama si se utiliza durante un tiempo menor a cinco años, pero estos hallazgos no se deben extrapolar y requieren más estudios. Recomendación B.
Datos recientes, en dos estudios independientes, revelan que la TH con progesterona no aumenta el riesgo de cáncer de mama si se usa por cinco años o menos; igual se observó con el uso de didrogesterona. Recomendación C.
La TH y, en menor medida, la terapia estrogénica incrementan la proliferación de las células mamarias, la mastodinia y la densidad mamográfica, y se sabe que la TH puede impedir la interpretación diagnóstica de las mamografías. Recomendación A.
El tamoxifeno disminuye la densidad mamográfica. Recomendación B.
La evidencia no es concluyente pero sugiere que el aumento en el riesgo de cáncer de mama con TH puede ser el resultado de la estimulación en cánceres ya existentes que son demasiado pequeños para ser diagnosticados por estudios de imagenología o en el examen clínico.
Se sugiere que el riesgo de cáncer de mama se disminuye un poco en los siguientes tres años después del cese de la TH. Aquellas mujeres que empiezan la TH poco después del inicio de la menopausia tienen un mayor riesgo de cáncer de mama durante los siguientes cinco años. Recomendación B.
El E3N reveló un mayor riesgo de cáncer de mama en aquellas mujeres con un corto tiempo de uso en comparación con las de uso más largo.
Raloxifeno y tamoxifeno disminuyen el riesgo de cáncer de mama. Recomendación A.
La tibolona disminuye la posibilidad de desarrollar un cáncer de mama. Recomendación B, pero incrementa el riesgo de recurrencia de cáncer de mama. Recomendación A.
Los datos del WHI que citan un RR global de 1.26, no deben utilizarse para obtener estimaciones del riesgo en las usuarias TH en mujeres con menopausia temprana, que son las candidatas principales para usar TH y en las que las estimaciones clínicas son mucho más útiles. Recomendación B.
Terapia con estrógeno
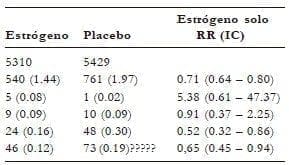
El WHI demostró que no hubo aumento en el riesgo de cáncer de mama después de 7,1 años de usar terapia estrogénica (TE) con seis casos menos de cáncer de mama invasivo por 10.000 mujeres/año con solo terapia estrogénica (no es estadísticamente significante).
La disminución del riesgo se observó en todos grupos de estudio (50-59, 60-69 y 70- 79), al cabo de tres años de uso; sin embargo, el riesgo fue significativamente menor en el grupo de TE que en el grupo placebo (RR, 0.69; IC 95%, 0.51 hasta 0.95) Recomendación B; una reducción similar fue encontrada en los carcinomas ductales (RR, 0.71; IC 95%; 0.52-0.99) (NE 2). La TE aumenta el riesgo de cáncer de mama si se usa por más de cinco años continuos, especialmente en aquellas mujeres que lo iniciaron en la posmenopausia reciente. Recomendación B.
Cuando la TE se extiende más allá de diez a quince años los estudios observacionales sugieren que el riesgo de cáncer de mama parece aumentar.
La duración exacta del tiempo de exposición necesario para ejercer este efecto no está clara, pero los modelos lineales sugieren una relación del 3% en el aumento de cáncer de mama por año de exposición en las mujeres delgadas y con un riesgo menor en las mujeres obesas. Recomendación C.
Los tumores de mama que aparecen en mujeres que recibieron TE es más probable que sean RE-positivos y de tipo lobulillar. Recomendación C.
Los andrógenos y el cáncer de mama
Los datos disponibles son de baja calidad y hay controversia en relación con el riesgo de cáncer de mama relacionado con el uso de andrógenos. Recomendación D.
Se requiere para evaluar completamente el riesgo de un estudio controlado randomizado (ERC) prospectivo de buena duración. Recomendación D.
Pos cáncer de mama
Hay controversia por la seguridad de uso de TH en las sobrevivientes del cáncer de mama. Los estudios observacionales sugieren que la TH es segura y tal vez incluso de protección contra la recurrencia tumoral. Sin embargo, estos datos han sido cuestionados por el posible sesgo de selección de las mujeres con bajo riesgo de recurrencia y uso de TE. Dos ERCs informaron resultados contradictorios: en uno no se reportan daños y el otro revela 2,4 veces más eventos nuevos de cáncer de mama (estadísticamente significativo). Estos datos indican que el uso de TE en sobrevivientes de cáncer de mama no ha demostrado que sea seguro y puede estar asociado con un mayor riesgo de recurrencia.
No existe una estimación única del riesgo absoluto, se debe proporcionar de manera individual en cada mujer, porque el riesgo varía con el momento de la iniciación de la menopausia, el tiempo de uso de la TH y el índice de masa corporal y, posiblemente, con el tipo de progestinas y los antecedentes familiares de cáncer de mama. Recomendación C.
Los estudios de autopsias indican que las mujeres entre los 50 y 80 años tienen una prevalencia del 7% para cáncer de mama (6% in situ y 1% invasivo). Recomendación B.
Los análisis de los grupos con placebo en el WHI y de las autopsias en relación con la prevalencia del cáncer de mama sugieren que solo el 30% de tumores ocultos proliferaron a un tamaño que permita hacer el diagnóstico clínico, después de cinco a seis años de uso. Recomendación D.
La reducción en el cáncer de mama asociado con el uso de TE en el análisis general del WHI puede reflejar un efecto pro-apoptótico de los estrógenos en las mujeres que inician la TH muchos años después del inicio de la menopausia. Recomendación D.
El aumento en el cáncer de mama en usuarias de TEP en el WHI puede ocurrir a través de un efecto estimulante sobre tumores ocultos mal diagnosticados, en lugar de plantear el desarrollo de un nuevo cáncer. Recomendación D.
El efecto de la TEP aumenta el riesgo de cáncer de mama; esto podría ser explicado por un efecto del estrógeno y la progestina en células tumorales ocultas, mejorando la reprogramación en células madre o estimulando la proliferación. Recomendación D.
8.5.2. Cáncer de ovario
Los datos publicados sobre el papel de la TH y el riesgo de cáncer de ovario son contradictorios.
La mayoría de los estudios epidemiológicos no han mostrado asociación o al menos un pequeño incremento. Hay una proporción relativamente grande de estudios observacionales que respaldan la asociación entre el uso de TH y un mayor riesgo de cáncer de ovario, con uso a más de diez años. Nivel de evidencia 2.
TE a largo plazo se asocia con una reducción del riesgo de cáncer de ovario en 0,7 por 1000 mujeres por cada cinco años de uso. Recomendación B.
Las mujeres con factores de riesgo para cáncer de ovario deben asesorarse sobre esta rara asociación de la TH.
8.5.3. Cáncer de pulmón
Las publicaciones sugieren que iniciar TEP en mujeres mayores con antecedentes de tabaquismo puede promover el crecimiento de cáncer de pulmón preexistente; sin embargo, el uso en la población más joven (menor de 60) muestra protección contra este tumor.
Aunque los resultados son confusos con respecto a cualquier relación entre el cáncer de pulmón y uso de TH, se debe reforzar la necesidad de fomentar la prevención o el cese del hábito de fumar y es necesario aumentar la vigilancia en las fumadores mayores que son usuarias actuales o pasadas de la TH.
8.5.4. Cáncer de colon
Varios ERCs, incluyendo los resultados del brazo de TEP del WHI, han demostrado una disminución en la incidencia del cáncer de colon (Nivel de evidencia A, 1, 2a, 2b).
Hay datos controversiales que sugieren protección para cáncer de colon con TE, pero los ERCs no han demostrado ese efecto. Recomendación C.
Con base en ERCs, el cáncer colorrectal diagnosticado en las mujeres que usaron TEP tendió a ser de estadios más avanzados, con mayor probabilidad de diseminación linfática o de presentar metástasis. Recomendación B.
La tibolona está asociada con reducción en la aparición del cáncer de colon. Recomendación B.
8.5.5. Cáncer de endometrio
El cáncer de endometrio:
– Se asocia al uso de estrógenos sin oposición.
– Los esquemas continuos se asocian a menor riesgo que la población general.
– Los esquemas largos no ofrecen una protección completa.
– Exceptuando al tamoxifeno, los otros SERM no estimulan el endometrio.
La TE sola sin un progestágeno asociado provoca un aumento del cáncer de endometrio. Recomendación A.
La TEP continua anula el efecto del estrógeno y no causa aumento del cáncer de endometrio. Recomendación A.
La TEP secuencial reduce el riesgo de cáncer de endometrio en comparación con TE, pero no es tan efectiva como la TEP continua. Recomendación B.
Recomendaciones
Recomendaciones actualizadas sobre terapia hormonal de la posmenopausia y estrategias preventivas para la salud de la mediana edad de la IMS.
La terapia hormonal no es un esquema único, estandarizado para todas las mujeres. Los beneficios y los riesgos dependerán de circunstancias individuales y de un contexto determinado. Toda la evidencia actual y los estudios clínicos en desarrollo están encaminados a evaluar los múltiples beneficios que tiene la reposición hormonal en la posmenopausia minimizando además los riesgos potenciales. Esto con base en la ejecución de estudios que han permitido utilizar la terapia en mujeres adecuadas, con dosis, moléculas y esquemas adecuados según la indicación y la condición específica.
El mejor criterio en términos de seguridad para la terapia hormonal es la edad y la salud de la mujer. Mujeres sanas, menores de 60 años, representan un muy bajo perfil de riesgo para la administración de terapias hormonales. De igual manera en este mismo grupo de edad los beneficios potenciales «extra indicación» de la terapia hormonal son cada vez más comprobados, más aún cuando se trata de implementar estrategias que permitan realizar prevención de enfermedades crónicas en el largo plazo.
Niveles de evidencia
La medicina basada en la evidencia busca aplicar los elementos de la mejor evidencia científica disponible, para la toma de decisiones clínicas relacionadas con el manejo de pacientes individuales.
Existen diversas escalas de valoración de la calidad de la evidencia científica, a partir de las cuales se han generado también grados de recomendación para la adopción de una determinada intervención terapéutica; la primera de ellas fue formulada en 1979 por la Canadian Task Force on the Periodic Health Examination, y a esta la han seguido otras como las propuestas por la Scottish Intercollegiate Guidelines Network (SIGN) o por el Centre for Evidence-Base Medicine de Oxford (CEBM).
Esta valoración de la evidencia científica basada en la calidad de los estudios que han generado dicho conocimiento es un elemento esencial para la toma de decisiones clínicas. En la valoración de la calidad de la evidencia se tiene en cuenta, entre otros factores, el tipo de diseño metodológico empleado en los estudios, el hecho de que se hayan utilizado estrategias para controlar sesgos, la «generalibilidad» y reproducibilidad de los datos y el manejo estadístico de los mismos.
La práctica clínica basada en la evidencia hace uso de elementos proporcionados por ciencias afines como la epidemiología y la estadística indispensable en la valoración de la evidencia científica, así como también del mejor criterio clínico y de las expectativas y preferencias de los pacientes para hacer recomendaciones frente al manejo médico.
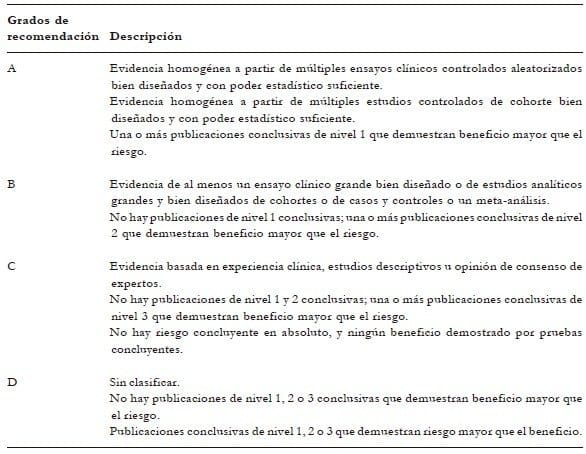
Para el presente consenso se tuvieron en cuenta las guías producidas por el grupo de trabajo ad hoc para la producción estandarizada de Guías de Práctica Clínica de la Asociación Americana de Endocrinólogos Clínicos1, que se presentan a continuación (tablas 1 y 2).
Niveles de evidencia
Tabla 1. Definiciones de los niveles de evidencia en la evaluación de la literatura

Tabla 2. Criterios para determinar grados de recomendación
 1. American Association of Clinical Endocrinologists ad hoc task force for standardized production of clinical practice guidelines. American Association of Clinical Endocrinologists Protocol for standardized production of clinical practice guidelines. Endocr Pract. 2004;10:353-361.
1. American Association of Clinical Endocrinologists ad hoc task force for standardized production of clinical practice guidelines. American Association of Clinical Endocrinologists Protocol for standardized production of clinical practice guidelines. Endocr Pract. 2004;10:353-361.
Conclusiones
La mayoría de las mujeres verán afectada su salud en el período climatérico, ya sea por sintomatología que les deteriora su calidad de vida o por la aparición de enfermedades crónicas que afectan su expectativa de vida.
Los objetivos terapéuticos contribuyen a:
– Mejorar la calidad de vida durante el climaterio.
– Disminuir los riesgos de enfermedad cardiovascular.
– Disminuir riesgo de fracturas.
La TH mejora la sintomatología climatérica:
– Disminuye en 80% la frecuencia y severidad de bochornos o fogajes.
– EEC y E2, oral o transdérmico, disminuyen los bochornos.
– Las mujeres en la posmenopausia con TH tienen menos depresión, cambios en el estado de ánimo y agresividad.
– Tienen más lubricación, orgasmo y satisfacción sexual.
