Caso Clínico Interinstitucional
Rafael Mora, M.D., coordinador del Grupo de Soporte Nutricional, Clínica San Pedro Claver;
Reynaldo Orozco, M. D., residente de cirugía general de cuarto año, Fundación Universitaria San
Martín, Clínica San Pedro Claver, Bogotá,D.C. Rev Colomb Gastroenterol 2000; 15: 195-201.
Presentación del caso
Es un paciente de sexo masculino,de 27 años de edad,quien consultó por un cuadro de inflamación gingival, cefalea, fiebre, anorexia y adinamia por tres días,seguido de erupción maculopápula-eritematosa por 8 días, coincidente con la ingestión de ampicilina, y posteriormente dolor abdominal severo y diarrea; se hizo diagnóstico de abdomen agudo y fue llevado a cirugía, se encontró trombosis mesentérica y se realizó resección intestinal desde 8 cm del ángulo de Treitz hasta 10 cm de la válvula ileocecal,con ileoyeyunostomía. Fue estudiado por el Servicio de Hematología y se diagnosticó vasculitis alérgica como causa del cuadro.
Al noveno día postoperatorio,presentó nuevamente cuadro de abdomen agudo secundario a peritonitis generalizada, por lo cual fue inter venido quirúrgicamente; se encontró dehiscencia de la anastomosis intestinal y se realizó yeyunostomía con sonda de Foley, ya que el segmento de yeyuno residual no se logró ostomizar directamente a la pared abdominal, e ileostomía. Evolucionó de manera satisfactoria y al cuarto mes del postoperatorio fue intervenido nuevamente para restaurar la continuidad intestinal, mediante una anastomosis yeyunoileal; en el postoperatorio, presentó hemoperitoneo, el cual se sobreinfectó y se desarrolló sepsis de origen abdominal y falla renal aguda, las cuales se resolvieron satisfactoriamente.
El paciente fue dado de alta el día 250 de hospitalización, con diagnóstico de intestino corto para manejo ambulatorio. El remanente intestinal es de 12,5 cm de duodeno, 3-4 cm de íleon terminal y todo el colon (Figura 1).
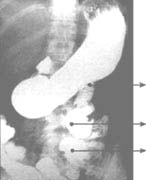
Duodeno
Ileon Colon;
Figura 1. Control postoperatorio con medio de contraste.
(Lea También: Tratamiento en Complicaciones Metabólicas en el Síndrome de Intestino Corto)
Soporte nutricional
El paciente recibió nutrición parenteral total (NPT) por vía central, desde el postoperatorio inmediato de su primera cirugía, y a partir del día 20 se inició alimentación por vía oral.
Al quinto mes se descontinuó la NPT y se mantuvo, únicamente, con alimentación por vía oral para evaluar la adaptación intestinal. Sin embargo, su deterioro nutricional fue importante durante este período, por lo que se decidió reiniciar la NPT.
La NPT se administró en forma continua durante los primeros 7 meses y, luego, en forma cíclica: 24 horas con NPT y 48 horas sin NPT; ésta se administró por vía central a través de catéteres subclavios, derecho e izquierdo, con cámaras subcutáneas que se alternan en su uso (Figura 2)
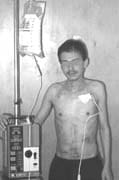
Figura 2. Nutrición
parenteral total.
El paciente se mantuvo con NPT hasta los 2 años y 7 meses y, a partir de ese momento, solamente con alimentación por vía oral, ya que fue capaz de mantener el peso y los parámetros antropométricos y de laboratorio dentro del rango normal bajo.
Hasta entonces había perdido 15% de su peso usual y luego bajó otro 5% que recuperó a partir del séptimo año y se estabilizó en 10% de pérdida con relación al peso usual, hasta la fecha.
La nutrición enteral consistió casi desde un comienzo, en dieta fraccionada con menos de 40 g/día de grasas, sin lactosa, con carbohidratos complejos, suplementos de vitaminas hidrosolubles, calcio (1 g/día), vitamina C (500 mg/día) y una fórmula comercialmente preparada que le aportaba lactoalbúmina como proteína, triglicéridos de cadena media (TCM) como lípidos y polímeros de glucosa (maltodextrinas) como carbohidratos.
Durante el primer año recibió, además, en forma intermitente, megesterol, un progestágeno estimulante del apetito, en dosis de 160 mg/día.
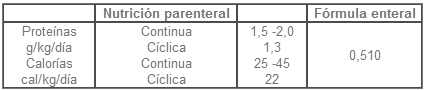
En la Tabla 1 se presentan los aportes dados por el soporte nutricional especial, a saber nutrición parenteral, y la fórmula enteral comercialmente preparada.
Tabla 1. Aportes proteicos y calóricos dados por la nutrición parenteral y la fórmula comercialmente preparada.
Complicaciones metabólicas
Día 57 desde el inicio de su enfermedad: cuadro clínico de ictericia y sin otros síntomas.
Exámenes de laboratorio
Bilirrubina total 9,46 mg//dl
Fosfatasa alcalina 620 U//l
SGOT 324 U//l
SGPT 431 U//l
Albúmina 4,0 g/dl
Tratamiento: cambio en la fórmula de nutrición parenteral; se obtuvo con resolución completa del cuadro.
Recibía
- Calorías 50 cal //kg /día
- Proteínas 2 g//kg/día
Reajuste
- Calorías 30 cal//kg/día
- Proteínas 1,5 g//kg/día
Dos años y ocho meses después del inicio de su enfermedad: cuadro clínico de decaimiento, dificultad para hablar, confusión, mareo, lipotimia, visión borrosa, astenia, adinamia, disnea y cefalea. Al examen físico se encontró: tensión arterial, 90/60; frecuencia cardíaca, 90/min; frecuencia respiratoria, 40/min; temperatura, 36 °C; hidratado, sin ictericia, adecuada perfusión tisular, orientado, sin déficit motor ni sensitivo y sin otros hallazgos clínicos anormales.
Presentó cuadros similares durante los siguientes 16 meses en número de 12 episodios, de los cuales 10 requirieron manejo hospitalario.
Exámenes de laboratorio
- Cloro sérico::114,8 mEq/l (95 -105)
- Brecha aniónica::20,03 mEq/l (15 -17)
- Acido Láctico arterial:2,3 mmol/l (0,67 -2,47)
- D–lactato:8 mmol/l (<0,3)
- Gasimetría arterial::
-pH:7,11
-pCO 2 :19,1
-PO 2 :95,5
-BE:-21,5
-HCO 3 :5,8