Resumen
Las enfermedades cardio cerebrovasculares ocupan en Colombia el primer lugar de mortalidad, específicamente la enfermedad coronaria en mujeres mayores de 45 años. La aparición de esta enfermedad cada vez es más temprana y las implicaciones sobre la calidad de vida de la población son claras, en términos de cambio en los papeles familiar laboral y en general sobre todas las actividades de su vida cotidiana.
En la propuesta se revisan los cuidados de Enfermería al paciente en la fase aguda con tratamiento farmacológico, ya sea intervencionista (trombolisis) o convencional, a partir de la literatura disponible especialmente la basada en evidencia.
El cuidado de enfermería se enfoca en la primera fase a una atención interdisciplinaria oportuna para la obtención del diagnóstico dentro de los primeros 10 minutos de la consulta del paciente con dolor torácico y consecuentemente, la iniciación del tratamiento definido dentro de los primeros 30 minutos. Se describen los diagnósticos prioritarios de enfermería con las metas correspondientes y las intervenciones pertinentes.
En general, los cuidados de enfer mería van dirigidos a disminuir los daños relacionados con la isquemia y necrosis miocárdica, disminuir los riesgos de complicacio nes del IAM, del reposo y de los efectos secundarios de los medicamentos utilizados, apoyar los procesos de afronta miento a la enfermedad y cambios deriva dos de ésta y favorecer una positiva experiencia de la enfermedad y hospitalización para el paciente y su familia.
Palabras clave: cuidado de enfermería, enfermedad coronaria, infarto agudo del miocardio, guía de enfermería.
Abstract
Cardio-cerebrovascular diseases are the first cause of mortality in Colombia; specifically, coronary disease is the first cause of death in women over 45 years of age; the increasing incidence of these diseases in younger women and the implications over the quality of life of the population are evident in terms of the changes in the family roles, labour conditions and general daily activities.
In our proposal we review the nursing care of the patients in the acute phase under pharmacological therapy either interventionist (thrombolysis) or conventional management based on available literature, specially that based on evidence.
Nursing care is focused on the initial phase of a timely interdisciplinary care for the establishment of the nursing diagnosis within the first ten minutes of consultation in the patient with thoracic pain, followed by defined treatment within the first 30 minutes. We describe the priority nursing diagnoses with the corresponding objectives and pertinent interventions. In general, nursing care is oriented towards diminishing damage related with is chemia and myocardial necrosis, diminishing the risk of complications of AMI and the secondary effects of medications, bed rest, support of the process of facing the disease and the changes it induces, and to favour a positive experience derived from the disease and the hospital stay in the part of the patient and the family.
Key words: Nursing care, coronary disease, acute myocardial infarction, nursing guideline.
1. Contexto epidemiológico de las enfermedades cardiovasculares
Desde el punto de vista epidemiológico en Colombia, las enfermedades cardio cerebrovasculares ocupan un lugar preponderante ubicándose en el primer lugar general de mortalidad. Igualmente, en la población femenina mayor de 45 años ocupan el primer lugar, según información del DANE, 2001.(2)
Se experimenta un fenómeno que implica la acumulación de los patrones epidemiológicos de los grupos I y II: su matoria de las enfermedades infecciosas, desnutrición y materno-infantiles, propias de países pobres grupo I, más las relacionadas con el grupo II: típicas de países tecnificados: enfermedades crónicas degenerativas, cáncer, etc.
Sin embargo, se ha observado que esta etapa se ha prolongado sustancialmente y en la actualidad se adiciona el grupo III, caracterizado por alteraciones relacionadas con causas externas: violencia y accidentes. Este perfil se ha de no mi nado acumulativo o mixto y es el que soportan la mayoría de los países latinoamericanos.
Igualmente, se observa la transición demográfica: países con un porcentaje mayor de población infantil y juvenil, están pasando a una distribución caracterizada por mayor población adulta y anciana. Este fenómeno se ha nado con el efecto de las numerosas campañas de planificación familiar, las muertes violentas que cobijan la población desde los 10 a 18 años es pecialmente y el aumento en la esperanza de vida, relacionada con los numerosos adelantos de la tecnología y medicina; señalan a su vez, las necesidades futuras de servicios de salud enfocados a la población anciana con enfermedades crónicas degenerativas.
Epidemiología en Colombia
En nuestro medio, aproximadamente cinco colombianos presentan un evento coronario por hora y al día ocurren 45 muertes relacionadas con enfermedad coronaria, siendo la enfermedad is quémica del corazón la que aporta un 30 % de las causas de muerte y por lo menos la mitad de ésta corresponde a IAM.(3) En los últimos 25 años la mortalidad atribuida a IAM se ha reducido en 47%, cifra ajustada a la edad.
Esta reducción puede ser atribuida a dos aspectos fundamenta les: en primer lugar a la disminución real de la in cidencia de IAM y en segundo lugar al diagnóstico temprano con mejor oportunidad de intervención efectiva; los más importantes aportes recientes en el tratamiento de IAM están representados en la terapia trombolítica y en el aporte de la angio plastia percutánea.
Las personas que viven la experiencia de cursar un IAM requieren vigilancia altamente cualificada en Unidades de Cuidado Intensivo general o especializado.
Su situación de inestabilidad sumada a que constituye una población integrada en un amplio porcentaje por adultos mayores, de termina la necesidad de lograr un enfoque completo, que identifique las necesidades humanas generadas du rante el afrontamiento individual y familiar a los cambios rápidos y variados derivados de la alteración del estado de salud. Es importante, por lo tanto, aportar a la construcción de las Guías de manejo en todas las disciplinas que intervienen en la atención y recuperación de estas personas, dentro de las cuales se contempla en este documento específicamente lo relacionado con Enfermería.
2. Definición de conceptos
2.1. Diagnósticos de enfermería
Se contemplan las definiciones según la NANDA.(4)
1. Diagnóstico Enfermero: juicio clínico sobre la respuesta de un individuo, familia o comunidad frente a procesos vitales/problemas de salud reales o potenciales. Proporcionan la base para la selección de intervenciones de enfermeros destinadas a lograr objetivos de los que el enfermero es responsable.
2. Diagnóstico enfermero real: describe respuestas humanas a procesos vitales/estados de salud que existen en un individuo o grupo. Está apoyado por características de finitorias (manifestaciones, signos y síntomas) que se agrupan en pa trones de claves o inferencias relacionadas.
3. Diagnóstico enfermero de salud: describe respuestas humanas a niveles de salud en un individuo, familia o comunidad que están en dis posición de mejorar.
Definición de términos: en el presente documento se utilizan los términos “Relacionado con”, (R/) para determinar lo que en la actualidad es denominado por la Nanda como “Características definitorias”. Igualmente, cuando se trata de un diagnóstico de Riesgo, el “relacionado con” se refiere a lo que en el último año la Nanda señala como “Factores de riesgo”.
2.2. Niveles de evidencia
Nivel de evidencia I: obtenida de por lo menos un experimento clínico controlado, adecuadamente aleatorizado. O de un meta análisis de alta calidad.
Nivel II: obtenida de por lo menos un experimento clínico, controlado aleatorizado, o de un meta análisis de alta calidad. Pero con alta probabilidad de resultados falsos positivos o falsos negativos.
Nivel III.1. obtenida de experimentos controlados y no aleatorizados, pero bien diseñados en todos los otros aspectos.
Nivel III.2. obtenida de estudios analíticos observacionales bien diseñados tipo cohorte concurrente o casos y controles, preferiblemente multicéntricos o con más de un grupo investigado.
Nivel III.3. obtenida de cohortes históricas (retrospectivas), múltiples series de tiempo o series de casos trata dos.
Nivel IV. opiniones de autoridades respetadas, basadas en la experiencia clínica no cuantificada o en informes de comités de expertos.
2.3. Grados de recomendación
Surgen de los anteriores niveles de evidencia:
1. Grado de recomendación A: existe evidencia satisfactoria (generalmente I) que sustenta la recomendación o actividad bajo consideración.
2. Grado B: existe evidencia razonable (generalmente nivel II, II.1, o III.2) que sustenta la recomendación para la intervención o actividad.
3. Grado C: existe pobre o poca evidencia (por lo general nivel III o IV) que sustenta la recomen da ción para la intervención o actividad.
4. Grado D: existe evidencia razonable (generalmente II, III.1, o III.2) que sustenta excluir o no llevar a cabo la intervención o actividad en mención.
5. Grado E: existe evidencia satisfactoria (generalmente nivel I) que sustenta excluir o no llevar a cabo la inter vención o actividad en mención.
2.4. Infarto Agudo del Miocardio
Infarto agudo del miocardio (IAM): es la necrosis del miocardio resultante de la disminución o interrupción del aporte de sangre oxigenada a través de las arterias coronarias.(5) Es considerado como un síndrome clínico derivado del de se quilibrio oferta/demanda en el cual se produce una disfunción metabólica con alteraciones de la con tractilidad y relajación cardiaca.
2.5. Diagnóstico del Infarto Agudo del Miocardio (IAM)
El diagnóstico inicial del infarto agudo del miocardio se basa en:
Cuadro clínico típico:
Dolor precordial irradiado a mandíbula, hombro y/o brazo izquierdo, acompañado de sudoración, angustia, palidez, palpitaciones, debilidad. El dolor típico característico es opresivo de tipo obstructivo, con sensación de pesadez y duración que va más allá de los 30 minutos y puede durar varias horas; en los ancianos y diabéticos los síntomas no son típicos y se presentan otros equivalentes como la disnea, debilidad general, diaforesis, acompañado de náusea, vómito y palpitaciones.
Cambios electrocardiográficos tempranos
El EKG constituye una herramienta fundamental en el diagnóstico y definición de la tera péutica fibrinolítica en un paciente con sindrome isquémico agudo; los estudios han demostrado beneficio significativo en aquellos pacientes con in fartos que exhiben supradesnivel del segmento ST con onda Q y por el contrario, ningún beneficio o perjuicio en aquellos con infrades nivel el segmento ST o tan sólo cambios en la onda T (angina ines table o IAM no Q).
Los criterios son:
- Supradesnivel del segmento ST (desde el punto J) mayor de 1 mm en dos o más derivaciones adya cen tes del plano frontal o en las precordiales V4-V6; o mayor de 2 mm en por lo menos dos derivaciones de V1 a V3.
- Depresión del segmento ST > 1 mm en dos o mas derivaciones de V1 a V3 con supradesnivel mayor de 1 mm en dos o más derivacio nes de V7 a V9.
- En los pacientes con IAM y nuevo bloqueo de rama iz quierda del haz de Hiss
- Los pacientes con IAM con infradesnivel del segmento ST y/o in versión de la onda T generalmente no conlleva la aparición de onda Q y por lo tanto el diagnóstico se basa en los niveles enzimáticos
- Posteriormente el diagnóstico se complementa con los niveles sé ricos de enzimas cardíacas, 15 Actual. Enferm. Vol. 7 No. 4 Diciembre 2004 específicamente la fracción MB de la CPK; actualmente también se utiliza los niveles de Troponina.
Diagnóstico diferencial en el infarto agudo del miocardio
En el cuadro de diagnóstico diferencial las siguientes causas :
– Causas cardiacas de dolor torácico. Estenosis aórtica se vera, cardiomiopatía hipertrófica obs tructiva, an gi na micro vascular, pericarditis.
– Causas no cardiacas de dolor torácico. Pulmonar y to rácica: pleuritis, neumonía, laringotra queí tis, bron quitis, mediasti nitis, hipoxia severa, hipertensión pulmonar, enfisema mediastinal, disección aórtica y trom bo embolis mo pulmonar.
– Causas gastrointestinales. Reflujo esofágico, espasmo eso fágico, úlcera gástrica, pancreatitis.
– Causas músculo esqueléticas. Costocondritis y espasmo intercos tal
– Otras causas. Herpes zoster, es tados de ansiedad.
2.6. Tratamiento
El tratamiento actual para la persona con infarto agudo del miocardio en relación con el cuadro clínico y caracterización específica, comprende:
- Prevención de la arteriosclerosis coronaria
- Prevención del infarto en pacientes con enfermedad coronaria
- Interrupción del daño isquémico una vez que el pro ceso de infarto ha comenzado
- Tratamiento de las complicaciones de infarto del miocardio
- Desarrollo del proceso de rehabilitación cardíaca.
Por lo tanto, el tratamiento del IAM está dirigido principalmente hacia las intervenciones tempranas que interrumpan el proceso de necrosis, una vez ha comenzado y lograr limitar el daño del infarto, manejar las complicaciones e identificar los paciente postinfarto que estén en alto riesgo de posteriores eventos isquémicos.
Igualmente, el tratamiento se relaciona con la clasificación del IAM según su compromiso pulmonar propuesta por Killip y Kimball:(3)
Clase I: Sin signos de falla cardiaca. Mortalidad hospitalaria de 6%.
Clase II: Falla cardiaca leve; estertores; congestión en Rayos X. Mortalidad de 17%.
Clase III: Edema pulmonar: mortalidad de 38%.
Clase IV: Choque cardiogénico. Mortalidad de 81%.
La clasificación se relaciona con el estado del paciente y define una terapéutica, lo cual a su vez orienta las intervenciones específicas de enfermería.
Tratamiento del paciente con IAM
Según una serie de criterios muy bien respaldados por la evidencia científica, el paciente con IAM puede derivar se a dos formas de tratamiento:
Tratamiento intervencionista
– Trombolisis: periférica o intra coronaria
– Angioplastia transluminal percutánea
– Revascularización miocárdica quirúrgica.
Tratamiento convencional:
Oxígeno, betabloquea dores, inhibidores de la enzima convertidora, anticoagulantes, antiplaquetarios, vasodilatadores coronarios y anal gésicos.
La mayoría de estos medicamentos son también utilizados en el anterior, con la diferencia de la utilización del trombolítico.
Trombolisis
A continuación se describen someramente algunos aspectos relevantes de esta terapéutica:
Selección de pacientes
– Pacientes que ingresan dentro de las primeras doce horas de iniciados los síntomas o más de doce horas, cuando los síntomas son de dolor persistente y cambios hemodinámicos (especialmente en IAM anterior) o pacientes con dolor intermitente entre seis y 24 horas.
– EKG: supradesnivel del ST en dos o más derivaciones contiguas o un bloqueo de rama izquierda del Haz de Hiss nuevo.
Contraindicaciones
Absolutas
- Pacientes con sangrado activo.
- Pacientes con cirugía mayor reciente (menos de seis se manas).
- Pacientes con punción arterial en sitios no compresibles.
- Pacientes con eventos cerebrovasculares recientes.
- HTA no controlada.
Relativas
- Pacientes mayores de 75 años.
- Historia de sangrado digestivo reciente o activo.
- Administración previa de estrepto kinasa.
- Choque cardiogénico.
- Posreanimación cardiopul monar.
- Retinopatía diabética con hemorragia activa.
Administración
Según el trombolítico seleccionado por el cardiólogo, las dosis son las siguientes:
18 STK: estreptokinasa. Se administran, según orden mé di ca (SOM): 1.500.000 unidades (U) intravenosas (IV) en 100 ml de solución salina normal (SSN), para pasar en una hora.
19 Rt-PA: activador tisular del plasminógeno: 15 mg IV en bolo, seguido de la infusión de 0,75 mg/Kg de peso en 30 minutos hasta un máximo de 50 mg/Kg. Luego infusión de 0,5 mg/Kg en un periodo de 60 minutos hasta un máximo de 35 mg. Se asocia con un bolo de 5000 U de heparina e infusión de 1000 U/hora.
Otros medicamentos
Heparina
- Nivel I: en pacientes con revas cularización percutánea o quirúrgica.
- Nivel II:A: Intravenosa en pacientes postrombolisis o en pacientes con alto riesgo de embolismo: IAM anterior extenso, en fibrilación auricular (FA); subcutánea (SC) en pacientes no trombolizados sin contraindicación para la heparina.
Nitroglicerina
- Nivel I: primeras 24 horas en pacientes con falla cardiaca, hipertensión arterial, isquemia persistente.
- Nivel II: ninguna.
- Nivel III: presión arterial sistólica menor de 90 mm de Hg, o bradicardia severa con frecuencia cardiaca (FC) me nor de 50 por minuto.
Beta-bloqueadores
- Nivel I: pacientes sin contrain dicación, tratados dentro de las primeras doce horas independien te de la decisión de trombolisis. Dolor isquémico recurrente. Ta quia rritmias como fibrilación auricular.
- Nivel IIA: IAM no Q.
- Nivel III: falla cardiaca izquierda moderada o severa, o contra indicación para su uso.
Aspirina
- Nivel I: una dosis el primer día del IAM y continuar in de finidamente una dosis diaria.
- Nivel II B: otros agentes antiplaquetarios si hay con traindicaciones para la aspirina. Inhibidores de la glico proteína IIb/IIIa.
Analgésicos: Morfina
- Nivel I: presión arterial sistólica (PAS) mayor de 90 mm de Hg y FC mayor de 60 por minuto.
- Nivel III: pacientes con bradicardia sinusal, bloqueo AV de cualquier tipo, shock cardiogénico, depresión res pi ratoria sin ventilación mecánica.
3. Cuidado de enfermería al paciente con IAM
El cuidado de enfermería constituye la piedra angular sobre la cual se construye la interacción entre el equipo de salud y el paciente con IAM en su contexto familiar. A través de éste, se operacionalizan los tratamientos: desde el convencional hasta el intervencionista más avanzado.
Pero esencialmente, siendo el fundamento de enfermería el cuidado de la experiencia de salud humana, su interacción se orientará hacia la protección de la vida y específica mente de la calidad de vida del paciente. Por lo tanto, todas y cada una de las acciones de enfermería deben ser originadas en un diagnóstico planteado a partir de las de finiciones referidas en el anterior numeral.
Los diagnósticos que a continuación se presentan no constituyen todos los presentes en muchos de los pacientes, ni tampoco todos los pacientes con IAM experimentan siempre estos, pero se seleccionaron los más frecuentemente referidos en la literatura y observados según experiencia de la autora. Se describen por etapas desde el servicio de urgencias y en la Unidad de Cuidados Coronarios, ya que se busca revisar sólo la fase aguda.
Igualmente, muchos de estos diagnósticos son de naturaleza colaborativa, motivo por el cual varios de los relacionados no son exclusivos del ámbito de enfermería.
3.1. Fase inicial: servicio de urgencias
Diagnósticos, metas e intervenciones de Enfermería:
- Dolor agudo relacionado con: lesión tisular miocárdica
Fanny Rincón Osorio
- Perfusión tisular coronaria inefectiva relacionada con: interrupción del flujo arterial coronario.
- Ansiedad relacionada con: riesgo de cambio en el esta do de salud, amenaza de muerte, desconocimiento, aislamiento.
- Disminución del gasto cardíaco (o riesgo) relacionado con: alteración del ritmo cardíaco y la contractilidad. El abordaje de Enfermería señala tres metas integradas frente a los anteriores diagnósticos:
- El paciente recibirá una atención oportuna y pertinente; es decir, será diagnosticado rápidamente y recibirá el tratamiento adecuado.
- El paciente se tranquilizará progresivamente a partir de una permanente comunicación e interacción terapéutica eficaz.
- El paciente mejorará su balance oferta/demanda de oxígeno miocárdico.
Intervención de enfermería
Se caracterizan por su simultaneidad en virtud de que una actividad da respuesta a varios de los diagnósticos; por ejemplo: facilitar una unidad cómoda, separada y tranquila, va a disminuir la angustia del paciente, por lo tanto también disminuirá el consumo de oxígeno por disminución de la frecuencia cardiaca, presión arterial y tensión muscular.
De igual forma, lograr un diagnóstico oportuno constituye una meta interdisciplinaria clave que se dirige a disminuir el daño.
Iniciar el protocolo para paciente con dolor torácico a través de tres intervenciones que generarán información para que el médico defina la terapéutica a seguir:
– Historia clínica completa
– Electrocardiograma de doce derivaciones
– Toma de muestras de laboratorio: glicemia, enzimas cardíacas, troponina, PT, PTT, cuadro hemático, plaquetas, creatinina y BUN.
Radiografía del tórax.
- Disponer de una unidad cómoda, aislada y lo más tranquila posible para el paciente tanto durante el período de análisis de su estado para la definición del tratamiento como durante la administración de éste.
- Monitoría de signos vitales cada 15 minutos y electro cardiográfica permanente. Registrar. Identificar tendencias para establecer cuidados anticipatorios
- Mantener en posición semisentado y cómodo
- Explicar al paciente y su familia cada una de las intervenciones y pasos por seguir
- Administración de oxígeno con los niveles de recomendación que se describen en el siguiente numeral.
- Establecer una vía venosa periférica
- Administración de medicamentos según orden médica y teniendo en cuenta los niveles de evidencia aplicados al estado específico de cada paciente, como sigue:
¤ Recomendaciones para la administración del tratamiento farmacológico inicial:
– Nitratos sublinguales: para pacientes con IAM con presión arterial sistólica mayor de 90 mmHg y frecuencia cardiaca mayor de 50 pulsaciones por minuto.
– Analgesia con opioides: morfina o meperidina. Recomendación grado B. Importante NO administrar morfina a pacientes con IAM de cara inferior
– Aspirina: 160 a 325 mg, masticable, sin cubierta en té rica. Recomendación Grado A, Nivel de evidencia I.
• Evaluar los resultados del tratamiento implementado.
3.2. Cuidado de enfermería al paciente con IAM en la Unidad de Cuidados Coronarios
A continuación se plantean los diagnósticos prioritarios de Enfermería por grupos relacionados para el paciente con infarto del miocardio en fase aguda, en la Unidad de Cuidado Coronario.
El paciente ya ha sido diagnosticado y se está estableciendo el tratamiento definido en el ser vicio de urgencias.
- Dolor agudo relacionado con: lesión tisular miocárdica
- Perfusión tisular coronaria inefectiva relacionada con: interrupción del flujo arterial coronario, disbalance oferta/demanda de oxígeno miocárdico.
- Disminución del gasto cardíaco (o riesgo) relacionado con: alteración del ritmo cardíaco y la contractilidad, arritmias de reperfusión, inadecuada respuesta a los medicamentos.
Metas
• El paciente recibirá oportunamente el tratamiento más efectivo y pertinente según su situación.
– Disminuirá su dolor.
– Desarrollará una actividad controlada que no genere síntomas de alarma.
Intervención de enfermería en el cuidado de pacientes con IAM
- Identificación precoz de signos de bajo gasto cardíaco a través de una monitoría rigurosa y continuada: frecuencia cardiaca, frecuencia respiratoria, presión arte rial, saturación arterial, cada 30 minutos en las primeras cuatro horas y posteriormente cada hora incluyendo temperatura si el paciente permanece estable. Registrar en la hoja correspondiente.
- Realizar examen físico al ingreso y posteriormente en cada turno o más frecuente según el estado del paciente y cambios en la terapéutica.
Enfatizar en los sonidos cardíacos, respiratorios e indicadores de perfusión tisular.
- Monitoría electrocardiográfica: durante toda su estancia en la Unidad de cuidado intensivo coronario.
- Debe programarse con las correspondientes alarmas. In formar oportunamente los cambios presentados.
- Monitoría hemodinámica
Completa: en pacientes con IAM KIII y IV, y previa in serción del catéter de termodilución o de Swan Ganz: se realizará cada cuatro horas o más frecuente si es necesario para la evaluación de modificaciones en la terapéutica o para documentar cambios en la evolución del paciente.
El valor de la monitoría reside en su in ter pretación permanente y en el análisis de la ten dencia que exhibe el paciente; esta información de be ser analizada por el equipo interdisciplinario para generar una respuesta perti nente y definir una serie de cui da dos anticipatorios por parte de Enfermería.
Administración de oxígeno con el FiO2 necesario según el estado del paciente.(8)
– Niveles de evidencia
– Nivel I: Congestión pulmonar franca.
Saturación de O2 menor de 90%
– Nivel II a: administración rutinaria a todos los pacientes con IAM en las tres primeras horas
– Nivel II b: administración rutinaria a todos los pacientes con IAMdurante las primeras seis horas.
Tener en cuenta que cuando el paciente requiere FiO2 por encima de 35% en máscara, se le debe poner cánula a 3 litros durante el periodo de las comidas.
- Planear las actividades que enfermería y otras disciplinas que deben realizar al paciente o con el paciente de forma tal que no se potencialice el gasto energético y por lo tanto el consumo de oxígeno miocárdico por simultaneidad de actividades, ocasionando disbalance oferta/demanda de oxígeno miocárdico, ejemplos típicos son: baño en cama-desayuno; desayuno traslado; visita traslado; visitaalimentación; baño-visitas; terapia respiratoria o muscular-alimentación, etc.
- Organizar los horarios de administración de beta bloqueadores, vasodilatadores e inhibidores de la enzima convertidora de la angiotensina de forma que no converjan a la misma hora, con el fin de lograr cubrimiento homogéneo durante todo el día y no potencializar efectos similares.
- En relación con la vía oral y teniendo en cuenta que las primeras horas son altamente inestables, se debe dejar el paciente sin vía oral hasta tanto se controle el dolor y se estabilice. Luego, iniciar con líquidos orales y posterior mente dieta blanda, hiponatrémica e hipo grasa, rica en fibra. Asistir al paciente según el grado de de pendencia individual, identificar tolerancia y registrar; si no hay tolerancia o el paciente no se adapta a estos cambios, solicitar valoración por parte de la nutricionista.
En el área de actividad, el paciente con IAM presenta dos situaciones problema a las cuales la enfermera debe responder:
1. Riesgo de disbalance oferta/ demanda de perfusión tisular (miocárdica, renal, muscular, etc) R/ aportes limitados y/o insuficientes y aumento de demandas ocasionadas por la actividad requerida.
2. Riesgo de experimentar deterioro de los sistemas corporales generado por la inactividad músculo esquelética prescrita o inevitable.
Meta
1. El paciente desarrollará actividades controladas y apoyadas que no generarán nueva sintomatología. Si experimenta síntomas y evidencia signos de descompensación, suspenderá oportunamente esta actividad.
2. El paciente mantendrá el trofismo muscular y el retorno venoso adecuado; aumentará paulatina mente su actividad bajo control.
Intervención de enfermería en pacientes con IAM
1. Valorar el riesgo del paciente de presentar zonas de presión, alteraciones del tono, sensibilidad y perfusión distal; alteraciones de la ventilación pulmonar.
2. Mantener al paciente en reposo, semisentado, durante las doce horas iniciales en infartos no complicados. Recomendación grado A.
3. En estos mismos pacientes, la actividad física se inicia entre las 12 y 24 horas: cama silla.(3)
4. A las 48 horas paso al baño y según la respuesta se inicia deambulación en el cuarto.
5. Apoyo en todas las actividades de la vida diaria: baño diario, lubricación de la piel, facilitarle y enseñarle posiciones cómodas y funcionales.
6. Tener en cuenta el consumo de oxígeno según la actividad, (tabla 1).
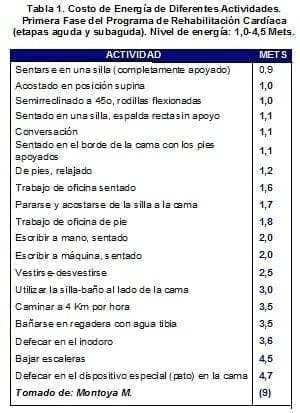
7. Evaluar la respuesta a la actividad desarrollada: esto es, valoración de signos vitales antes y después de la actividad programada e identificar la tolerancia: son signos de in tolerancia: que la frecuencia cardíaca suba un 20% por encima de la previa o que la presión arterial disminuya; presencia de arritmias, disnea o angina. Registrar estas observaciones e informar al resto del equipo. Esto señala la necesidad de una nueva valoración.
8. Promover y mantener la movilidad corporal mediante ejercicios pasivos, cambios de posición periódicos y alineación corporal funcional. Nivel de evidencia I; recomendación grado A.
9. Realizar intervenciones para mantener el retorno venoso conservado y evitar la trombosis. Nivel de evidencia III; recomendación grado B.
10. En el paciente con IAM K. III y IV, realizar cambios de posición cada dos horas o mas frecuente según necesidad. Nivel de evidencia I; Recomendación grado A.
11. Explicar al paciente y su familia la Fanny Rincón Osorio razón de estas medidas.
– Ansiedad relacionada con: riesgo de cambio en el estado de salud, amenaza de muerte, desconocimiento, aislamiento, estímulos audiovisuales, comentarios, etc.
– Riesgo de impotencia relacionado con: lesión aguda, falta de conocimiento, dependencia, pérdida de la intimidad, etc.
– Afrontamiento familiar inefectivo relacionado con: situación inesperada, alto nivel de estrés, desconocimiento, cambios de papel, etc.
– Interrupción de procesos familiares relacionado con: situación inesperada de riesgo vital.
Meta
El paciente y su familia contarán con apoyo y orientación para llevar a cabo el proceso de afrontamiento a la hospitalización y a la situación cambiante del estado de salud y los efectos derivados de ésta.
Intervención de enfermería
- Establecer mecanismos de comunicación entre la familia, el paciente y el equipo de salud en forma precoz, de forma que se constituya un grupo de trabajo coordinado alrededor de una sola meta: la recuperación del paciente.
- Proporcionar medidas de confort(7) según la condición única y específica de cada paciente.
- Disminuir los factores externos de estrés: ruidos, luces, comentarios inadecuados del equipo de sa lud.(8)
- Procurar dar intimidad al paciente: separación de otros pacientes a través de medidas sencillas tales como cor tinas, biombos, etc.
- Facilitar el descanso del paciente: procurar dejar espacios sin estimulación utilizando los instrumentos de monitoría permanente: electrocardiográfica, saturación.
- Facilitar momentos y espacios para permitir que el paciente exprese sus dudas y preocupaciones; escucharlo con atención, respeto e interés al igual que a la familia.
- Explicar todos los procedimientos que se realizan tanto al paciente como a la familia.
- Deterioro del patrón de sueño relacionado con: estímulos visuales y auditivos, estimulación excesiva, dolor, angustia, inseguridad, etc.
Meta
El paciente podrá descansar diariamente por períodos significativos.
Intervención de enfermería en pacientes con IAM
1. Control del dolor del paciente: administrar los analgésicos con horario SOM; enseñarle que debe informar antes de que el dolor se torne más intenso. Utilizar otras técnicas para disminuir el dolor tal como la relajación.
2. Promover la comodidad y seguridad del paciente: asistirlo para tomar una posición cómoda; poner barandillas laterales de seguridad; informarle que va a estar vigilado constantemente para su seguridad.
3. Agrupar las actividades de enfermería necesarias en tal forma que permitan períodos de reposo y según tolerancia del paciente.
4. Establecer medidas de control del nivel de ruido en la unidad de cuidado coronario.
5. Deterioro del intercambio gaseoso (o riesgo) relacionado con: desequilibrio ventilación/perfusión Secundario a disba lance oferta/demanda de O2 miocárdico.
Meta
El paciente mejorará su disponibilidad de oxígeno y disminuirá las demandas.
Intervención de enfermería
- Garantizar los niveles de reposo y actividad física según lo referido en la evidencia y según respuesta y evolución del paciente.
- Posición semisentada y realizar el resto de movilizaciones según el consumo de oxígeno (tabla1 1).
- Administración de O2 en concentraciones inspiradas según el estado del paciente.
- Monitoría permanente con pulsooximetría.
- Riesgo de deterioro de la integridad tisular R/efectos de medicamentos trombolíticos y antiplaquetarios.
Metas
1. El paciente se mantendrá en niveles terapéuticos de anticoagulación a través de una rigurosa administración del medicamento y seguimiento de las pruebas de coagulación.
2. Si se llegara a presentar esta complicación será diagnosticada y tratada oportunamente.
Intervención de enfermería en el cuidado de pacientes con IAM
1. Valoración física cada cuatro horas, encaminada a detectar sangrado: encías, hematuria, hemorragia de vías digestivas, melenas, cambios neurológicos, etc.
2. Monitoría de pruebas de coagulación: PT, PTT, plaquetas, fibrinógeno, previo al inicio del tratamiento, cada 12 horas en el primer día y cada 24 horas posteriormente; más frecuente según cambios en el paciente.
3. Evitar punciones e inserción de medios invasivos: son das, muestras de gases, etc.
4. Explicar al paciente estos riesgos con el objeto de trabajar conjuntamente para la prevención de sangrado y la identificación oportuna de él.
Finalmente, es necesario expresar que el logro de la meta “Favorecer una experiencia de hospitalización positiva para el paciente y su familia”, constituye un eje orientador para el equipo de salud que interviene di20 rectamente como actor externo en dicha experiencia; los integrantes del equipo de salud son actores externos al proceso mismo, pero simultáneamente, los protagonistas para el paciente y su familia: es en estas personas, en quienes está puesta la esperanza de recuperación y de calidad de vida de muchas personas aún en nuestro tiempo: negarlo es ignorar que nuestro trabajo tiene una con notación trascendental en el mantenimiento de la vida del ser humano. Enfermería tiene un papel preponderante desde su objeto de estudio: el cuidado de la experiencia de salud del ser humano.
Fanny Rincón Osorio*
* Profesora Facultad de Enfermería Universidad Nacional de Colombia.
Recibido: Octubre de 2004
Aceptado para publicación: Octubre de 2004
Actual. Enferm. 2004; 7(4):12-20
Referencias bibliográficas
1. Gaitán MC, Carrillo AJ, Vega JH, Rodríguez L. Guía No. 4. Guía de Intervención en Enfermería basada en la evidencia Científica. Bogota. ISS-ACOFAEN.1998. p. 20.
2. Moralidad Global. Disponible en: www.dane.gov.co Consultado Septiembre 2004 3. Isaza D, Bohorquez R. Clínicas Colombianas de Cardiología. I Consenso Nacional para la prevención, diagnóstico y tratamiento del infarto agudo del miocardio. Bogotá: So ciedad Colombiana de Cardiología 1999;2(3):220-50.
4. NANDA. Diagnósticos Enfermeros: Definiciones y Clasificación 2003-2004. [Glosario]. España: Ed. Elsevier. 2003. p.271-2.
5. Holloway NM. Planes de cuidados de enfermería medicoquirúrgica. España: Ed. Doyma; 1996. p. 193.
6. Fundación Santa Fe de Bogotá. Guías del manejo del infarto agudo del miocardio. Bogotá. disponible: https://www.abcmedicus.com/articulo/pacientes/id/257/pagina/1/guias_manejo_infartol . Consultado agosto 2004.
7. Problemas relacionados con la falta de bienestar. En: https://www.es.geocities.com/simplex59 .
8. Parra M. Necesidad de ayuda una opción en el cuidado al paciente coronario. En: Dimensiones del Cuidado. Facultad de Enfermería. Universidad Nacional de Colombia. Bogotá: Unibiblos. 1998. p. 203.
9. Montoya M. Fundamen tos de medicina. Cardiología. Medellín: CIB, 1996.
Bibliografía
• Acosta S. Cuidado de enfermería en la administración de medicamentos. En: El arte y la ciencia del cuidado. Universidad Nacional de Colombia. Bogota: Unibiblos 2002. p.198.
• DANE. Colombia. Proyecciones departamentales de población por sexo y edad, 1990 – 2015. Estudios Censales. Bogotá. Colombia. División de Ediciones. 1998.
• Ministerio de Salud y Centro Nacional de Consultoría. II Estudio Nacional de Factores de riesgo de enfermedades crónicas-ENFREC II. Tomo III: Perfil lipídico y conocimientos, actitudes y prácticas en Hipertensión, ejercicio, hiperlipidemia y peso corporal. Colombia 1999.
• Ministerio de Salud. República de Colombia. Centro Nacional de Con sultoría. CNC. Estudio Nacional de Factores de riesgo de Enfer medades Crónicas, ENFREC II. Tabaquismo. Colombia 1999 p. 32-40.
• Moreno M, Muñoz S, Alvis T. Experiencia de recibir un cuidado de enfermería humanizado en un servicio de hospita lización. En: El arte y la ciencia del cuidado. Universidad Nacional de Colombia. Bogota: Unibiblos 2002. Pag.
• Rodríguez García J, Gallardo H. Mortalidad y años de vida ajustados por discapacidad como medidas de la carga de enfermedad Colombia 1985-1995. Ministerio de Salud.
República de Colombia. Santafé de Bogotá, agosto de 1999. p. 31-2.
• Suárez MA, López de Mesa C. Prevalencia de factores de riesgo cardiovascular en la segunda década de la vida en tres poblaciones colombianas. En: Revista Colombiana de Cardiología 1998; 6(6):327-38.
Preguntas frecuentes
¿Cuáles son los cuidados de enfermería con un IAM?
El infarto agudo de miocardio (IAM) es una condición médica seria que requiere cuidados específicos, y la enfermería desempeña un papel crucial en la atención de los pacientes.
Evaluación rápida y monitorización
- Realizar una evaluación rápida del paciente.
- Monitorizar constantemente los signos vitales, incluyendo la frecuencia cardíaca, la presión arterial, la frecuencia respiratoria y la saturación de oxígeno.
Alivio del dolor y ansiedad
- Administrar medicamentos analgésicos según las indicaciones médicas para aliviar el dolor.
- Además proporcionar apoyo emocional para reducir la ansiedad.
Oxigenoterapia
- Administrar oxígeno según las necesidades del paciente para mantener niveles adecuados de saturación de oxígeno.
Antiagregantes plaquetarios y anticoagulantes
- Administrar medicamentos antiagregantes plaquetarios y anticoagulantes según las indicaciones médicas para prevenir la formación de coágulos.
Monitorización electrocardiográfica
- Realizar una monitorización electrocardiográfica continua para evaluar la actividad eléctrica del corazón y también detectar posibles arritmias.
Control de la presión arterial
- Mantener la presión arterial dentro de rangos seguros y adecuados para garantizar una perfusión adecuada del corazón y otros órganos.
Control de la temperatura
- Monitorear la temperatura corporal y tomar medidas para prevenir la fiebre, ya que la elevación de la temperatura puede aumentar la demanda de oxígeno del corazón.
Reposo y conservación de energía
- Fomentar el reposo para reducir la carga sobre el corazón y además para conservar energía para la curación.
Educación del paciente
- Proporcionar educación al paciente y a la familia sobre la enfermedad, el manejo de medicamentos, cambios en el estilo de vida y también en la importancia del seguimiento médico.
Rehabilitación y cuidados a largo plazo
- Colaborar en la planificación de la rehabilitación cardíaca y asimismo, en la transición del paciente hacia el cuidado a largo plazo.
Observación de complicaciones
- Estar alerta a posibles complicaciones, como insuficiencia cardíaca, shock cardiogénico, o arritmias, y tomar medidas rápidas en caso de que ocurran.
¿Qué hacer con un paciente con IAM?
- Llamar a servicios de emergencia: la acción más crítica es llamar a los servicios de emergencia o al número de urgencias de tu país de inmediato.
- Administrar aspirina: si el paciente no es alérgico, y no hay contraindicaciones, administrar una dosis de aspirina para ayudar a reducir la formación de coágulos. La dosis puede variar, pero suele ser de 162 a 325 mg.
- Mantener la calma y tranquilizar al paciente: mantener la calma es esencial para tranquilizar al paciente. El estrés adicional puede empeorar la situación.
- Posicionar al paciente: colocar al paciente en una posición cómoda, preferiblemente sentado o semi-sentado para facilitar la respiración.
- Administrar oxígeno: si está disponible, administrar oxígeno según las necesidades del paciente.
- Monitorizar signos vitales: vigilar constantemente los signos vitales, como la frecuencia cardíaca, la presión arterial y la saturación de oxígeno.
- Evitar la automedicación: no administrar medicamentos sin la orientación de profesionales médicos, excepto la aspirina mencionada anteriormente.
- No demorar en buscar ayuda: evitar demoras en buscar atención médica. El tiempo es crítico para el tratamiento del IAM.
- Facilitar información médica: proporcionar información médica relevante, como la lista de medicamentos que toma el paciente y cualquier condición médica preexistente.
Recuerda que estas son pautas generales y no sustituyen la evaluación y el tratamiento de profesionales de la salud. La atención oportuna y adecuada por parte del personal médico es esencial para minimizar el daño y mejorar las posibilidades de recuperación del paciente con un infarto agudo de miocardio.
¿Qué es el IMA en enfermería?
En el ámbito de enfermería, el término “IMA” se utiliza para referirse al Infarto Agudo de Miocardio, que también puede ser conocido como “IAM” (Infarto Agudo de Miocardio) o “infarto cardíaco”.
Este término describe una condición médica aguda en la cual se produce una interrupción del flujo sanguíneo hacia una parte del músculo cardíaco (miocardio), generalmente debido a la obstrucción de una arteria coronaria.
Cuando el suministro de sangre se ve comprometido, las células del corazón pueden sufrir daño, y esto puede resultar en la muerte del tejido cardíaco.
Asimismo, en el contexto de enfermería, el manejo del Infarto Agudo de Miocardio implica una serie de cuidados e intervenciones que se centran en aliviar los síntomas, prevenir complicaciones, y promover la recuperación del paciente.
Estos cuidados pueden incluir la administración de medicamentos, la monitorización continua de signos vitales, la asistencia en la administración de oxígeno, la realización de electrocardiogramas (ECG) para evaluar la actividad eléctrica del corazón, y también la colaboración con otros profesionales de la salud para proporcionar un tratamiento integral.




