Características generales y evolución clínica
Los diagnósticos encontrados fueron cáncer cervico-uterino (14), cáncer de endometrio (3), rabdomiosarcoma ute-rino (1) y carcinoma epidermioide invasor de la cúpula de la vagina (1). Hubo cirugía resectiva previa en 6 casos. Al ingreso se registraron algunos síntomas gastrointestinales inespecíficos. Durante la RP aparecieron síntomas como: diarrea (74%), disconfort abdominal (47%), náuseas (32%) y cólicos intestinales (16%), entre otros. 12 pacientes (63%) relataron sintomatología urológica secundaria a la RP. Los episodios de diarrea fueron intermitentes y de intensidad leve (corta duración, sin deshidratación, sin alteraciones en el trabajo diario, ni del sueño nocturno).
Exámenes de laboratorio
Dentro de límites normales en la mayoría de las pacientes. Sin embargo, antes del tratamiento cinco pacientes presentaron anemia, y después siete. Después de la RP disminuyeron severamente los leucocitos (p=0,006) y el recuento linfocitario (p=0,000). Los demás exámenes no variaron significativamente.
Estado Nutricional
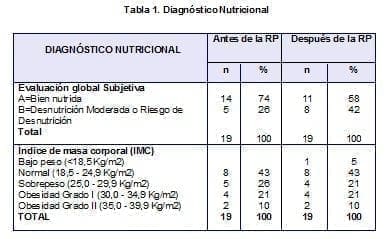
Antes de RP la EGS clasificó como Bien Nutridas a 74% de las pacientes y como Desnutrición moderada o Riesgo 26 %. Según el IMC, se encontró eutrofismo en 43% de los casos y sobrepeso en el resto. Al finalizar la RP, la EGS mostró aumento de las pacientes con DNT moderada o riesgo (42%). Según el IMC apareció desnutrición en el 5% y el sobrepeso se redujo (21%). (Tabla 1)
Antropometría
Al cabo del periodo de tratamiento, se detectaron disminuciones significativas en: el peso corporal de 0,6 ± 1,5 Kg, el espesor del pliegue del bíceps de 1,5 ± 2,4 mm y el porcentaje de grasa corporal de 0,8 ± 1,3%. (Tabla 2) Los demás cambios no fueron significativos; pero todos disminuyeron.

Absorciometría de Doble Energía Radiológica (DEXA)
Después de la RP, se hallaron desgas-tes significativos en la masa total de 0,7 ± 1,2 Kg, y en la MLG de 0,9 + 1,4 Kg. (Tabla 3) La disminución de la MLG fue mayor en las pacientes con diarrea (deltas = -1,1 vs -0,1 Kg), sin alcanzar significación estadística. No hubo diferencia significativa en el resto de los parámetros.

Ingesta alimentaria
Durante la RP se redujo el apetito (en 15% de las pacientes) y del consumo calórico (en 73% de ellas). Decreció significativamente el consumo de fibra en 1,9 ± 3,9 g/día por indicación médica, y el de tocoferol en 0,4 ± 0,8 equivalentes de a tocoferol/día. (Tabla 4) Al ingreso, la ingesta estuvo por debajo de las RDA en calcio, tocoferol y piridoxina y al finalizar la RP, en estos mismos nutrientes y además en potasio y niacina.

Gasto energético
Al cabo del periodo de RP, el GER no varió significativamente, como tampoco al corregirlo por MLG. Se observó una reducción significativa de 124,1 ± 278,8 Kcal/día en el GET. (Tabla 5) La actividad física disminuyó luego del tratamiento. Los cambios en las variables nutricionales y los cambios del Gasto energético no correlacionaron. Al comparar el gasto energético en las pacientes con y sin diarrea, y la pacientes con y sin cirugía previa, no se encontraron diferencias significativas.

Permeabilidad intestinal
Al completar la RP, la relación lactulosa/manitol (L/M) aumentó significati-vamente en 0,034 ± 0,062 %, a expensas de un aumento de 0,29% en la excreción urinaria de lactulosa. (Tabla 6 ). En cinco casos la relación L/M se redujo; estas pacientes no se comportaron diferentes al resto del grupo en los parámetros nutricionales e histológicos. La permeabilidad intestinal no se correlacionó con las variables nu-tricionales y aumentó en forma similar en las pacientes con y sin diarrea.

Tiempo de Tránsito Intestinal (TTI)
Se encontró una reducción significativa en el TTI de 35,6 ± 53,6 minutos (p=0,009) después de la RP en el 75% de los sujetos. Este cambio no se correlacionó con la permeabilidad intestinal (r = 0,16). El TTI que encontró el INTA, con el mismo método, en voluntarios sanos fue de 87 ± 11,8 minutos.(19) En este estudio, ninguna paciente tenía factores que alteraran el TTI, y cada paciente se comparó consigo misma; por lo anterior no se consideró un grupo control.
Biopsia de intestino delgado
Morfología y morfometría: en la primera evaluación, la arquitectura de la mucosa intestinal se conservó (1 a 2 en la escala) con vellosidades regulares y una relación cripta/vellosidad (C/V) normal. El epitelio fue regular con un promedio de 24,4 ± 8,2% LIE. El ribete estriado estaba preservado. La celularidad de la lámina propia, era normal. Después de la RP, las vellosidades mostraron una apariencia normal, pero algunas eran más largas que lo habitual, dando un aspecto desordenado, algunas de ellas estaban bifurcadas y otras fusionadas formando puentes. En las criptas se observó también un desordenamiento, consistente en el abocamiento de varias criptas en una sola vellosidad y fusión de algunas de ellas. Dadas las exigencias de la técnica; no se demostró cambio en la longitud de las vellosidades. Éstas resultaron ser sistemáticamente más cortas; sin embargo, cualitativamente algunas se apreciaban de longitud similar a las de la primera biopsia o incluso más largas y no fue posible medirlas por su mala orientación. En las criptas, se encontró aumento significativo de su profundidad (12,72 ± 22,26 micrones. (Tabla 7) En las biopsias antes de la RP, 27,3% tenían una relación C/V menor de 1/3, mientras que después de la radioterapia, estos casos representaban el 63,6% (cambio no significativo, según prueba de Mac Nemar). La celularidad de la lámina propia se mantuvo similar a la de la primera biopsia. El número LIE no varió significativamente después de la RP. Los cambios morfométricos no se corre-lacionaron con las variables nutricionales, ni con la permeabilidad intestinal. La morfometría no fue diferente en las pacientes con diarrea ni en aquellas que tenían cirugía previa.

Inmunofluorescencia (CD25): en los dos momentos de la evaluación, hubo un número mínimo de células positivas; antes de RP hubo 2,0 ± 0,8 y después 3,3 ± 1,2.
Inmunohistoquímica (Metalotioneína). Los resultados se expresaron con la escala establecida, en los tres compartimientos (cripta, lámina propia y epitelio). Como éste es un estudio comparativo entre la situación pre y post RP no se incluyó un grupo control. Sin embargo, como no hay publicaciones sobre la cantidad normal de MT del intestino humano, para tener un punto de referencia se estudiaron 10 biopsias de intestino delgado cuyo informe histológico definía a estos tejidos como normales. En éstas se observó: el epitelio con escasa marca (0 a 1); la lámina propia, leve a moderada (entre 1 y 2), la tinción tendía siempre a estar en el tercio distal de la vellosidad; y en las criptas y era de moderada a intensa (1 a 3). El resultado de las biopsias antes de la RP fue similar a la del grupo de biopsias normales. En las biopsias post RP se encontró un franco aumento de la tinción en el 55% de las muestras, especialmente en la lámina propia (p = 0,066 Test de Wicolxon), mientras que en el resto disminuyó o permaneció igual. De las seis pacientes en quienes aumentó el puntaje de MT, cinco tuvieron diarrea. La relación L/M no fue diferente a la del grupo con disminución de la MT. Las pacientes con aumento de la MT post RP, presentaron menor incremento de la profundidad de las criptas (p = 0,04) pero mayor número de LIE (p = 0,003).
