Medidas Antropométricas versus Grosor de Masa Muscular como Predictores de Mortalidad en la Unidad de Cuidado Intensivo
Anthropometric Measurements versus Muscle Mass Thickness as Predictors of Mortality in the Intensive Care Unit
Resumen
Introducción. En Colombia, la tasa de mortalidad en la Unidad de Cuidados Intensivos es cercana al 32 %, por lo anterior, se han estudiado múltiples predictores de mortalidad que identifiquen de manera precoz una evolución inadecuada.
La masa muscular corresponde a cerca del 50 % del peso corporal y cumple importantes funciones metabólicas, como la generación de energía y la homeostasis de la glucosa. Se ha informado la disminución de hasta el 1,6 % de la masa muscular por día en pacientes críticos, factor relacionado con la mortalidad.
Métodos. Se realizó un estudio de cohorte prospectiva entre enero de 2020 y diciembre de 2021, con una muestra no probabilística a conveniencia, incluyendo a los pacientes que ingresaron a las diferentes Unidad de Cuidados Intensivos del Hospital Universitario Hernando Moncaleano Perdomo, en quienes se realizó un registro periódico de las medidas antropométricas y del grosor del musculo cuádriceps.
Resultados. Se incluyeron 82 pacientes, encontrando como variables asociadas a la mortalidad la edad, el número de días de hospitalización, el índice de masa corporal y el delta del musculo cuádriceps.
Una medida del grosor del musculo cuádriceps al ingreso menor de 2,5 cm, se asoció con alto riesgo de muerte y una disminución de más de 1,72 cm durante el control ecográfico se relacionó con mal pronóstico.
Conclusiones. Aunque estas variables se eligieron en función de su asociación con mortalidad, nuestros resultados emplean importantes características, como la medición del grosor muscular y su delta durante la estancia en la unidad de cuidados intensivos, lo que indica un mayor consumo de las reservas fisiológicas, asociándose a mayor riesgo de complicaciones y mortalidad.
Palabras clave: sarcopenia; mortalidad; unidad de cuidados intensivos; factores de riesgo.
Abstract
Introduction. In Colombia, the mortality rate in the Intensive Care Unit is close to 32%; therefore, multiple mortality predictors have been studied to identify an inadequate evolution early. Muscle mass corresponds to about 50% of body weight and fulfills important metabolic functions such as energy generation and glucose homeostasis. A decrease of up to 1.6% of muscle mass per day has been reported in critically ill patients, a factor related to mortality.
Methods. A prospective cohort study was carried out between May and June 2020, with a non-probabilistic convenience sample, including patients admitted to the different Intensive Care Units of the Hernando Moncaleano Perdomo University Hospital, performing a periodic record of anthropometric measurements and the thickness of the quadriceps muscle.
Results. 82 patients were included, finding age, number of hospital days, body mass index, and quadriceps muscle delta as variables associated with mortality. A measurement of the thickness of the quadriceps muscle at admission <2.5 cm was associated with a high risk of death and a decrease of >1.72 cm during the ultrasound control was associated with a poor prognosis.
Conclusions. Although these variables were chosen based on their association with mortality, our results use important characteristics such as the measurement of muscle thickness and its delta during the stay in the intensive care unit, which indicates a greater consumption of physiological reserves associated with greater risk of complications and mortality.
Keywords: sarcopenia; mortality; intensive care unit; risk factors.
Introducción
La tasa de mortalidad en las unidades de cuidados intensivos (UCI) es mayor que en otros servicios hospitalarios 1; entre 2010–2012 se registró en los Estado Unidos de América una tasa de mortalidad en UCI del 11,3 % 2. En nuestro país, la tasa de mortalidad en los pacientes de UCI, reportada en algunos estudios, es hasta del 32 % 3.
Se han estudiado múltiples predictores de mortalidad que permiten identificar de manera precoz una evolución inadecuada, con el fin de tomar medidas que aumenten la probabilidad de vida 1,2,4.
Dentro de los factores de riesgo de mortalidad más reportados en la literatura se describen la edad, los días de estancia en UCI, los días de uso de ventilación mecánica, los días de necesidad de soporte inotrópico, los días de necesidad de soporte dialítico y el APACHE II. Algunos de los factores de riesgo hacen referencia al uso de tecnología, no siempre disponibles en nuestro medio 5.
En una revisión sistemática con 20 estudios se documentó desnutrición en el 38-78 % de los pacientes atendidos en UCI, quienes presentaron una mayor estancia, readmisión y mortalidad hospitalaria 4,6.
El tejido muscular representa casi la mitad de la masa del cuerpo humano.
Además de su papel en la generación de energía, interviene en el mantenimiento de la homeostasis de la glucosa y tiene propiedades metabólicas con un efecto importante en el mantenimiento de la salud humana 7.
Se debe tener en cuenta que, en el enfermo crítico, entre el 10-20 % del peso corporal puede corresponder a la retención de líquidos, enmascarando el verdadero estado funcional y nutricional del paciente 8.
En el estudio realizado por Campbell, se cuantificó el desgaste muscular en pacientes edematosos con falla multiorgánica, identificando tres sitios de toma de medida del grosor muscular, y se encontró que la suma del espesor de cada uno de los tres sitios produjo una mejor correlación que cada uno de los sitios por separado. Se hallaron tasas de desgaste muscular entre 2-9 % por día en pacientes críticamente enfermos 9.
En nuestro medio no encontramos trabajos que correlacionen los cambios de las medidas antropométricas y la disminución de la masa muscular como factores predictores de mortalidad en los pacientes de UCI.
Este trabajo resalta la importancia de establecer medidas tendientes a prevenir la atrofia muscular e intervenciones oportunas que ayuden a mejorar la atención y el pronóstico de los pacientes.
Métodos – Mortalidad en la Unidad de Cuidado Intensivo
Este estudio de cohorte prospectiva se realizó entre el 1 de enero de 2020 y el 31 de diciembre de 2021 con pacientes atendidos en la UCI general y gineco-obstétrica del Hospital Hernando Moncaleano Perdomo de Neiva, Colombia, institución de IV nivel que atiende a la población de los departamentos de Huila, Caquetá, sur del Tolima y Cauca y parte del Amazonas y Putumayo.
La muestra fue no probabilística y el tamaño de la misma se estableció por conveniencia. Los criterios de inclusión fueron pacientes mayores de edad atendidos en las UCI de nuestra institución.
Se excluyeron pacientes con historia previa de enfermedad neurológica (síndrome de motoneurona inferior o superior), genética o inmunológica con afectación de la masa muscular; pacientes con enfermedades huérfanas con alteraciones fenotípicas o metabólicas y compromiso del desarrollo muscular normal; pacientes mayores de 70 años o con diagnóstico previo de sarcopenia debido al mayor riesgo de mortalidad por su estado inicial, y pacientes remitidos de otras instituciones.
La información se recolectó mediante un cuestionario diseñado por los investigadores que incluyó variables clínicas, paraclínicas y demográficas, que fueron extraídas mediante una revisión documental de las historias clínicas del archivo del hospital y de la historia clínica electrónica del sistema hospitalario.
La información fue analizada en el programa Microsoft Excel ® Versión 15.31. Se utilizó el test de Shapiro Wilk para establecer la normalidad de las variables, se utilizó el test de Kruskall Wallis cuando las variables eran no normales y el t-test para las variables normales.
Para las variables categóricas se utilizó el test de chi cuadrado y el test exacto de Fisher de acuerdo a la distribución de las categorías. Los cálculos se realizaron en Python 3.8 utilizando la librería Scikit-learn.
Resultados – Mortalidad en la Unidad de Cuidado Intensivo
En este estudio se incluyeron 82 pacientes de UCI que ingresaron por diferentes patologías, encontrando que, en cuanto a la edad, el mayor riesgo de mortalidad ocurrió en los pacientes menores de 38 años.
Tanto los días de hospitalización como los días de estancia en UCI tuvieron una diferencia estadísticamente significativas (p<0,05), siendo mayor en los individuos que fallecieron.
La medición del grosor del musculo cuádriceps derecho de 2,5 cm o menos al ingreso a UCI, así como sus posteriores mediciones de control a los 5 y 10 días (p<0,05), se constituyó en un predictor de mortalidad para la muestra seleccionada.
La disminución de la masa muscular mayor a 1,72 cm en el cuádriceps en pacientes de UCI, resultó en un mayor riesgo de mortalidad (tabla 1).
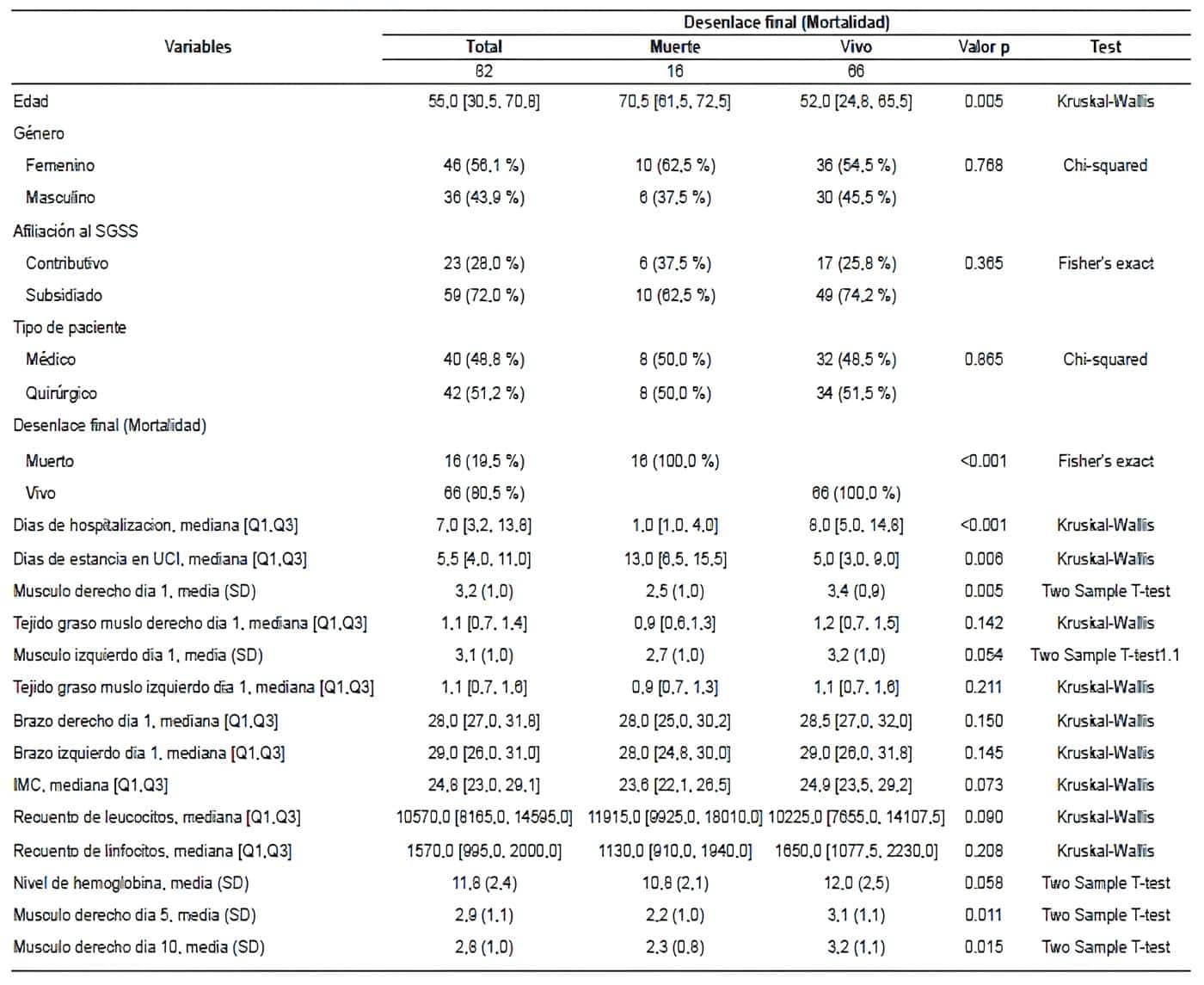
Tabla 1. Variables clínicas, antropométricas y del grosor del musculo cuádriceps
en los pacientes atendidos en UCI entre enero de 2020 y diciembre de 2021.
La variable con mayor importancia para la predicción de mortalidad fue los días de hospitalización, que se asoció con el desenlace principal en el 42 % de los casos, seguido del índice de masa corporal (IMC) que se presentó en el 26 % de los pacientes, el delta del musculo derecho 19 % y la edad 10 % (figura 1).
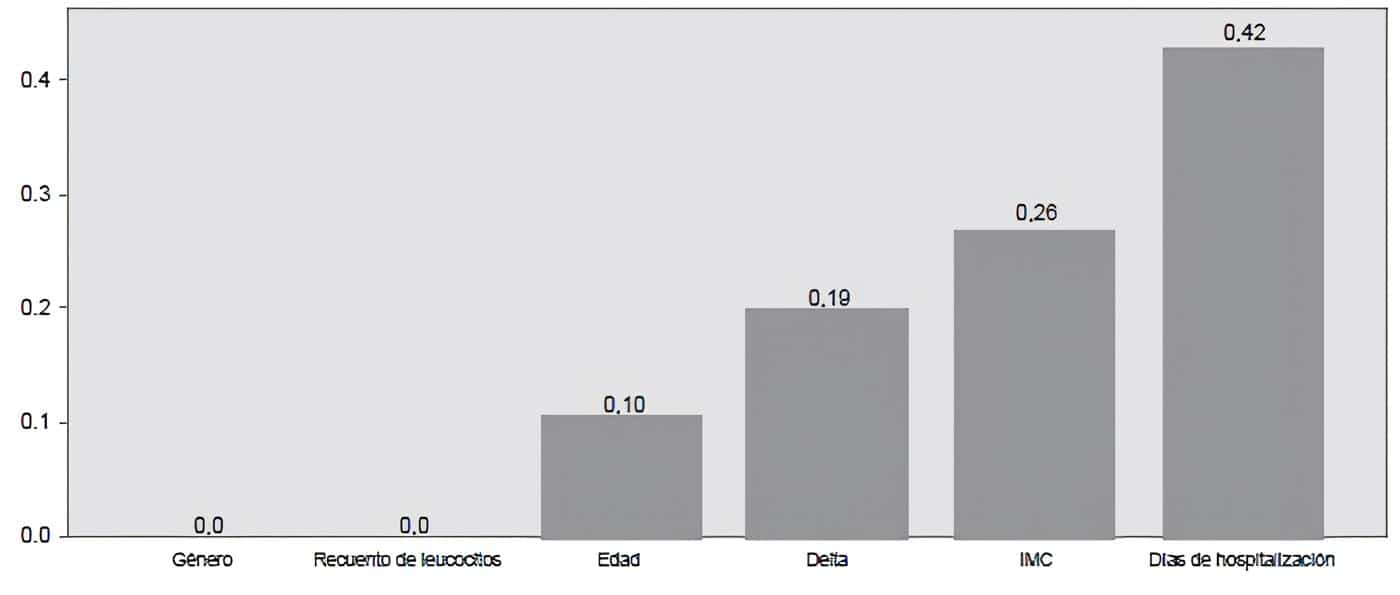
Figura 1. Variables como predictor de mortalidad en los pacientes atendidos en UCI.
El sexo y el recuento de leucocitos no tuvieron relevancia con el desenlace estudiado.
De acuerdo con los resultados se construyó un árbol de decisiones con predictores significativos identificados con estadística descriptiva o análisis de regresión.
Basado en este árbol de decisiones, la estancia hospitalaria menor de 4,5 días y un delta del grosor del musculo cuádriceps derecho menor de 1,72 cm predijeron la supervivencia, además de un IMC menor de 32,1 se asociaron con mayor riesgo de mortalidad, pudiéndose relacionar con una menor reserva fisiológica que incrementa la tasa de complicaciones (figura 2).
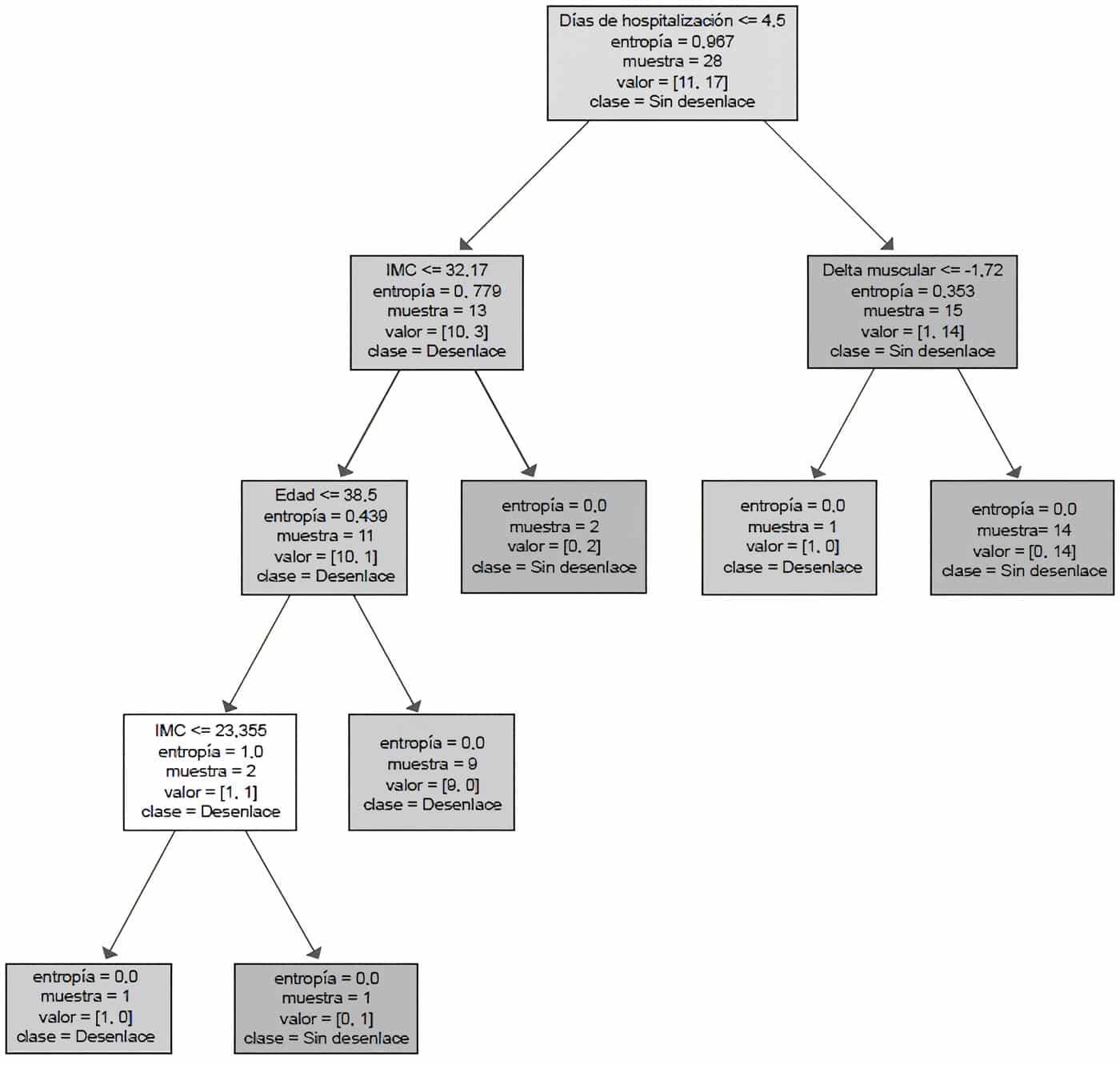
Figura 2. Árbol de decisiones propuesto para el manejo de los pacientes
con riesgo de mortalidad en UCI.
En la muestra estudiada, las variables comúnmente reportadas en la literatura como predictores de mortalidad no fueron representativas.
Discusión – Mortalidad en la Unidad de Cuidado Intensivo
Los sitios anatómicos más importantes para la medición de la función muscular han sido principalmente los de las extremidades inferiores, cuya perdida de potencia y fuerza se relaciona con mayor riesgo de caídas y otras lesiones discapacitantes.
Además de las reducciones en el rendimiento, las consecuencias intermedias de la pérdida muscular incluyen reducciones en la tasa metabólica y la capacidad aeróbica; la pérdida de potencia y resistencia aumenta las dificultades asociadas con la obtención de una nutrición adecuada y aumenta el esfuerzo requerido para realizar ejercicio.
La combinación de pérdida nutricional y niveles reducidos de actividad física da como resultado una mayor pérdida de masa muscular y potencia, exacerbando el proceso de sarcopenia 7.
Los pacientes con enfermedades críticas presentan una reacción al estrés que se caracteriza por la activación de una respuesta hormonal en el eje hipotalámico-hipofisario-suprarrenal, que conduce a la liberación de cortisol en la glándula suprarrenal.
Este es un componente importante de la adaptación general a la enfermedad y al estrés y contribuye a mantener la homeostasis de células y órganos.
Los cambios en el metabolismo de las proteínas durante una respuesta al estrés aumentan la oxidación de aminoácidos y las pérdidas de nitrógeno, esto da como resultado un balance negativo de nitrógeno y cambios en la composición corporal, con una tendencia a la pérdida de masa muscular 10.
La masa muscular es un marcador pronóstico de mortalidad clínicamente interesante en los pacientes críticos.
Muchos estudios han investigado este tema, pero la evidencia y la evaluación de los métodos clínicos para medir la masa muscular en UCI es aún materia de controversia.
Se han buscado herramientas confiables para su evaluación, entre las que inicialmente se describió el IMC.
Actualmente se puede medir la masa muscular directamente, con lo que se puede estimar el grado de desnutrición del paciente, y su determinación parece ser un marcador pronóstico adecuado en pacientes con politraumatismo 10.
En la actualidad, la medición del área del musculo esquelético se puede realizar por tomografía computarizada, encontrando que un área muscular baja se asocia con una mayor mortalidad 11.
Otros estudios muestran que el ultrasonido sirve para medir el grosor de la capa muscular del músculo cuádriceps femoral, relacionando la disminución de esta con el aumento en la duración de la estadía en la UCI 10-12.
Aunque se ha informado de una recuperación completa en aproximadamente el 50 % de las personas con debilidad muscular, la mejora está relacionada con la gravedad de la afección.
Las personas con debilidad severa pueden tardar meses en mejorar. La mayor pérdida de masa muscular ocurre durante la primera semana de hospitalización, y puede ser del 12,5 % en el grosor del recto femoral durante los primeros siete días y del 17,7 % al décimo día.
En un estudio se encontró que la disminución del grosor de dicho musculo fue mayor en pacientes que experimentaron insuficiencia multiorgánica en el día siete (15,7 %) en comparación con aquellos que tenían insuficiencia de un solo órgano (3,0 %), 10.
El síntoma típico del desgaste de los pacientes críticos es el déficit bilateral de fuerza muscular en todas las extremidades, asociado más comúnmente a trastornos del músculo esquelético (miopatía por enfermedad crítica), así como trastornos de los nervios periféricos (polineuropatía por enfermedad crítica) o ambos 10.
Diferentes estudios han identificado la mayor edad de los pacientes como un predictor de mortalidad estadísticamente significativo 3,4,13-16, pero por el contrario, en este estudio, el mayor riesgo de mortalidad se observó en personas jóvenes (menores de 38,5 años).
En cuanto al IMC, los estudios difieren en calificarlo como un factor que aumente o disminuya la mortalidad 17-19.
Un estudio reciente recalca el uso de la ecografía como método de estudio y medición de la masa muscular, ya que permite evaluar la pérdida de la masa muscular en patologías no neuromusculares, comúnmente asociadas con atrofia en las extremidades inferiores después de 20 días de reposo, con una disminución del 3-4 % de la masa muscular en pacientes sanos y del 1,6 %/día en pacientes críticos, lo que se asocia con un aumento de la estancia hospitalaria de pacientes en UCI y mayor probabilidad de morbilidad y mortalidad 20.
En este estudio, las personas con menor IMC presentaron mayor riesgo de muerte.
El estudio InCHIANTI, que midió la densidad muscular por tomografía en las áreas transversales musculares y grasa de la pantorrilla, demostró la asociación entre sarcopenia y un mayor riesgo de mortalidad en una población no seleccionada de adultos mayores de 65 años, con una muestra de 934 participantes seguidos por seis años, con un aumento en el riesgo de mortalidad (HR 0,73; IC95%: 0,60-0,88).
Desde entonces se ha relacionado la perdida de la masa muscular con la mortalidad 14.
La pérdida de masa muscular secundaria a enfermedades críticas produce retraso en la recuperación y rehabilitación del paciente, con un aumento en la necesidad de ventilación mecánica y prolongación del tiempo para reanudar la vida normal, presentando debilidad muscular y discapacidad física, que pueden persistir durante al menos cinco años después de su egreso 8,10.
La pérdida de la condición física y la disminución de la masa muscular son los principales factores relacionados con la debilidad muscular adquirida en la UCI 10,21. La disminución de la masa muscular esquelética en pacientes críticos puede corresponder a una caída aproximada del 10-20 % del peso corporal del paciente 13.
Ya que los pacientes de la UCI suelen ser sedados, los estudios de fuerza muscular no son posibles por la falta de colaboración del paciente, por lo que actualmente se ha estudiado el grosor de la masa de cuádriceps por ultrasonido, el cual es un método no invasivo, rápido, de bajo costo y seguro, que se realiza en la cama del paciente, sin radiación y los resultados están disponibles de inmediato 22-24, teniendo un coeficiente de correlación de 0,98 a 0,99 y una correlación de mediciones de 0,99 comparado con la resonancia magnética de musculo 20.
Aunque este estudio presenta algunas limitaciones, como la muestra a conveniencia, realizada en una sola institución y con una cantidad de pacientes limitada, se valida la importancia de la evaluación de la masa muscular como factor pronóstico de mortalidad.
Conclusiones – Mortalidad en la Unidad de Cuidado Intensivo
Se propone un árbol de decisiones para guiar la gestión en un entorno clínico sensible al tiempo, basado en variables significativas identificadas a través de análisis descriptivos y de regresión, sin requerir paraclínicos de seguimiento, lo que permite disminuir los costos de atención en salud.
Además de tener en cuenta las variables asociadas con mortalidad ya conocidas, este trabajo permite recomendar el uso de la medición ecográfica del grosor muscular y su delta durante la estancia en UCI, como factores relacionados con la predicción de la mortalidad.
Cumplimiento de normas éticas – Mortalidad en la Unidad de Cuidado Intensivo
Consentimiento informado: Según la Resolución 008430 de 1993, del Ministerio de salud de la República de Colombia, esta investigación corresponde a la categoría de riesgo tipo B, investigación con riesgo mínimo. Fue presentada en el comité de ética de la ESE Hospital Universitario Hernando Moncaleano Perdomo de Neiva, siendo aprobada la metodología y revisión del protocolo de investigación mediante el acta 002-005 del día 25 de febrero de 2020.
Conflicto de interés: Los autores de este trabajo de investigación certificaron no tener ningún conflicto de interés en relación con la publicación ni elaboración de este manuscrito.
Fuente de financiación: Los recursos para la elaboración de este proyecto fueron recursos propios y no hubo participación de ninguna fuente externa para el desarrollo de este.
Contribución de los autores
Concepción y diseño del estudio: Mario Fernando Espinosa-Moreno, Juan Manuel Torres-Restrepo, Juan Felipe Sanjuan-Marín, Rolando Medina-Rojas.
Adquisición de datos: Mario Fernando Espinosa-Moreno, Juan Manuel Torres-Restrepo, Juan Felipe Sanjuan-Marín, Rolando Medina-Rojas.
Análisis e interpretación de datos: Mario Fernando Espinosa-Moreno, Juan Manuel Torres-Restrepo, Juan Felipe Sanjuan-Marín, Rolando Medina-Rojas.
Redacción del manuscrito: Mario Fernando Espinosa- Moreno, Juan Manuel Torres-Restrepo, Juan Felipe Sanjuan-Marín, Rolando Medina-Rojas.
Revisión crítica: Mario Fernando Espinosa-Moreno, Juan Manuel Torres-Restrepo, Juan Felipe Sanjuan-Marín, Rolando Medina-Rojas.
Referencias – Mortalidad en la Unidad de Cuidado Intensivo
1. Fika S, Nanas S, Baltopoulos G, Charitidou E, Myrianthefs P. A novel mortality prediction model for the current population in an adult intensive care unit. Hear Lung J Acute Crit Care. 2018;47:10–15. https://doi.org/10.1016/j.hrtlng.2017.10.009
2. De Hoogt PA, Reisinger KW, Tegels JJW, Bosmans JWAM, Tijssen F, Stoot JHMB. Functional Compromise Cohort Study (FCCS): Sarcopenia is a strong predictor of mortality in the intensive care unit. World J Surg. 2018;42:1733–41. https://doi.org/10.1007/s00268-017-4386-8
3. Pérez N. Análisis de mortalidad de pacientes en unidad de cuidados intensivos en un hospital del departamento del Meta, Colombia. Rev Investig Andin. 2015;18:1605– 24. https://doi.org/10.33132/01248146.644
4. Gattermann-Pereira T, Da Silva, Tosatti JAG, Silva FM. subjective global assessment can be performed in critically ill surgical patients as a predictor of poor clinical outcomes. Nutr Clin Pract. 2019;34:131–6. https://doi.org/10.1002/ncp.10178
5. Rodríguez HO, Martínez F, Lobelo R, Santrich D. Factores de riesgo determinantes de mortalidad postoperatoria en UCI, en los pacientes quirúrgicos de alto riesgo. Rev. Colomb. Anestesiol. 2005;33:17–23.
6. Lew CCh, Yandell R, Fraser RJL, Chua AP, Chong MFF, Miller M. Association between malnutrition and clinical outcomes in the intensive care unit: a systematic review. J Parenter Enter Nutr. 2017;41:744–58. https://doi.org/10.1177/0148607115625638
7. Lang T, Streeper T, Cawthon P, Baldwin K, Taaffe DR, Harris TB. Sarcopenia: etiology, clinical consequences, intervention, and assessment. Osteoporos Int. 2010;21:543–59. https://doi.org/10.1007/s00198-009-1059-y
8. Reid CL, Campbell IT, Little RA. Muscle wasting and energy balance in critical illness. Clin Nutr. 2004;23:273–80. https://doi.org/10.1016/S0261-5614(03)00129-8
Bibliografía – Mortalidad en la Unidad de Cuidado Intensivo
9. Campbell IT, Watt T, Withers D, England R, Sukumar S, Keegan MA, et al. Muscle thickness, measured with ultrasound, may be an indicator of lean tissue wasting in multiple organ failure in the presence of edema. Am J Clin Nutr. 1995;62: 533–9. https://doi.org/10.1093/ajcn/62.3.533
10. Joskova V, Patkova A, Havel E, Najpaverova S, Uramova D, Kovarik M, et al. Critical evaluation of muscle mass loss as a prognostic marker of morbidity in critically ill patients and methods for its determination. J Rehabil Med. 2018;50:696–704. https://doi.org/10.2340/16501977-2368
11. Palus S, Springer J, Von-Haehling S. Muscle wasting: an overview of recent developments in basic research. J Cachexia Sarcopenia Muscle. 2014;5:193–8. https://doi.org/10.1007/s13539-014-0157-7
12. Rodríguez-Rejón AI, Ruiz-López MD, Martín-Lagos R. Diagnosis and prevalence of sarcopenia in long-term care homes: EWGSOP2 versus EWGSOP1. Nutr Hosp. 2019;2:10–1.
13. Simchen E, Sprung CL, Galai N, Zitser-Gurevich Y, Bar-Lavi Y, Levi L, et al. Survival of critically ill patients hospitalized in and out of intensive care. Crit Care Med. 2007;35:449–57. https://doi.org/10.1097/01.CCM.0000253407.89594.15
14. Cesari M, Pahor M, Lauretani F, Zamboni V, Bandinelli S, Bernabei R, et al. Skeletal muscle and mortality results from the InCHIANTI study. Journals Gerontol Ser A Biol Sci Med Sci. 2009;64:377–84. https://doi.org/10.1093/gerona/gln031
15. Dennis RJ, Pérez A, Rowan K, Londoño D, Metcalfe A, Gómez C, et al. Factores asociados con la mortalidad hospitalaria en pacientes admitidos en cuidados intensivos en Colombia. Arch Bronconeumol. 2002;38:117–22. https://doi.org/10.1016/S0300-2896(02)75168-5
16. Puthucheary ZA, Rawal J, McPhail M, Connolly B, Ratnayake G, Chan P, et al. Acute skeletal muscle wasting in critical illness. JAMA. 2013;310:1591–600. https://doi.org/10.1001/jama.2013.278481
Lecturas Recomendadas – Mortalidad en la Unidad de Cuidado Intensivo
17. Hulman A, Ibsen DB, Laursen ASD, Dahm CC. Body mass index trajectories preceding first report of poor self-rated health: A longitudinal case-control analysis of the English Longitudinal Study of Ageing. PLoS One. 2019;14:1–11. https://doi.org/10.1371/journal.pone.0212862
18. Miller SL, Wolfe RR. The danger of weight loss in the elderly. J Nutr Heal Aging. 2008;12:487–91. https://doi.org/10.1007/BF02982710
19. Hamer M, O’Donovan G. Sarcopenic obesity, weight loss, and mortality: The English Longitudinal Study of Ageing. Am J Clin Nutr. 2017;106:125–9. https://doi.org/10.3945/ajcn.117.152488
20. Mayans D, Cartwright MS, Walker FO. Neuromuscular ultrasonography: quantifying muscle and nerve measurements. Phys Med Rehabil Clin N Am. 2012;23:133–48. https://doi.org/10.1016/j.pmr.2011.11.009
21. Mourtzakis M, Wischmeyer P. Bedside ultrasound measurement of skeletal muscle. Curr Opin Clin Nutr Metab Care. 2014;17:389–95. https://doi.org/10.1097/MCO.0000000000000088
22. Ismail C, Zabal J, Hernandez HJ, Woletz P, Manning H, Teixeira C, et al. Diagnostic ultrasound estimates of muscle mass and muscle quality discriminate between women with and without sarcopenia. Front Physiol. 2015;6:1–10. https://doi.org/10.3389/fphys.2015.00302
23. Segers J, Hermans G, Charususin N, Fivez T, Vanhorebeek I, Van-den-Berghe G, et al. Assessment of quadriceps muscle mass with ultrasound in critically ill patients: intra- and inter-observer agreement and sensitivity. Intensive Care Med. 2015;41:562–3. https://doi.org/10.1007/s00134-015-3668-6
24. Abe T, Loenneke JP, Thiebaud RS. Ultrasound assessment of hamstring muscle size using posterior thigh muscle thickness. Clin Physiol Funct Imaging. 2016;36:206–10. https://doi.org/10.1111/cpf.12214
Autores – Mortalidad en la Unidad de Cuidado Intensivo
1 Mario Fernando Espinosa-Moreno, Juan Manuel Torres-Restrepo, Médico, residente de Cirugía general, Universidad Surcolombiana, Neiva, Colombia.
2 Juan Felipe Sanjuan-Marín, Médico, especialista en Cirugía general, residente de Cuidado Intensivo, Universidad del Valle, Cali, Colombia.
3 Rolando Medina-Rojas, Médico, especialista en Cirugía general y cirugía de Trauma, jefe del Servicio de Cirugía General, Hospital Universitario Hernando
Moncaleano Perdomo, Neiva, Colombia.
Fecha de recibido: 30/08/2021 – Fecha de aceptación: 21/05/2022 – Publicación en línea: 25/08/2022
Correspondencia: Mario Fernando Espinosa-Moreno, Calle 56B # 17-71 Torre 7 Apartamento 203, Neiva, Colombia. Teléfono: +57 3002981271.
Dirección electrónica: mfem06@hotmail.com Citar como: Espinosa-Moreno MF, Torres-Restrepo JM, Sanjuan-Marín JF, Medina-Rojas R. Medidas antropométricas versus grosor de masa muscular como predictores de mortalidad en la unidad de cuidado intensivo. Rev Colomb Cir. 2022;37:612-9. https://doi.org/10.30944/20117582.1215
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es