Discusión
Este síndrome fue descrito por George Budd, el médico internista británico que, en 1845, presentó tres casos de trombosis venosa hepática por abscesos hepáticos con flebitis secundaria y describió los tres signos clásicos: ascitis, dolor abdominal y hepatomegalia. El médico patólogo austriaco, Hans Chiari, fue el primero en describir los hallazgos patológicos del hígado producidos por esta enfermedad, denominándola endoflebitis obliterante de las venas hepáticas.
En el consenso entre el grupo europeo de estudio de enfermedades vasculares y la Asociación Americana de Enfermedades Vasculares Hepáticas, se definió el síndrome de Budd-Chiari como una obstrucción del flujo de salida venoso hepático, desde las vénulas hepáticas más pequeñas hasta la unión de la vena cava inferior con la aurícula derecha; se excluyen de esta definición las enfermedades venooclusivas sinusoidales, secundarias a obstrucción de los sinusoides hepáticos o venas centrales hepáticas causada por tóxicos o por trastornos cardiacos 3.
Esta entidad es muy rara, su incidencia es de 0,2 a 1 por 100.000 y su prevalencia es de 2 por un millón de habitantes, sin predilección según el sexo, y la edad promedio de presentación son los 45 años. Generalmente, produce un cuadro clínico agudo consistente en dolor abdominal y aumento del perímetro abdominal, debido a ascitis y hepatomegalia; en los casos crónicos, los síntomas se relacionan con hipertensión portal. En el 15 % de los casos se asocia con trombosis portal, lo que conlleva un peor pronóstico. El sitio más común del síndrome de Budd-Chiari, es en la ribera del río Amarillo (Huang He) en China 4,5.
El síndrome de Budd-Chiari se clasifica en primario o secundario, según la causa de la obstrucción.
En el síndrome de Budd-Chiari primario
La obstrucción se debe a membranas congénitas anómalas o a trombos que se desarrollan de manera espontánea dentro de las venas hepáticas y la vena cava. La presencia de membranas congénitas se considera una malformación vascular de tipo troncular, según la clasificación de la International Society for the Study of Vascular Anomalies 3,4.
En los casos de trombosis espontánea, se asocia con trastornos de la coagulación o enfermedades raras, como hemoglobinuria paroxística nocturna, síndrome de Behçet, neoplasia mieloproliferativa, hiperhomocisteinemia, mutaciones del factor V de Leiden, mutaciones del gen G20210A de la protrombina, deficiencia de proteína C y S, policitemia vera, uso de anticonceptivos orales, trombocitopenia esencial o mielofibrosis idiopática.
La obstrucción de carácter membranoso:
Se presenta típicamente en Asia, y la obstrucción por causas hematológicas es más frecuente en el hemisferio occidental 5,6. Wang, et al., clasifican la obstrucción primaria de tipo membranoso, en tres tipos: A, obstrucción membranosa en la vena cava inferior alta, con venas hepáticas permeables (típica de Asia); B, obstrucción difusa de la vena cava inferior con venas hepáticas permeables (típica de Asia), y C, obstrucción de las venas hepáticas y de la vena cava (típica de occidente) 7,8.
Las diferencias anatómicas y de presentación entre oriente y occidente, apuntan a factores ambientales y genéticos no muy conocidos en la actualidad; por ejemplo, la mutación del factor V de Leiden se ve en el 90 % de casos de síndrome de Budd-Chiari en occidente.
En Asia, las endoprótesis se colocan por vía percutánea, ya sea por la vena cava o transhepática, y poco se usa la derivación yugular transparietohepática (Transjugular Intrahepatic Portosystemic Shunt, TIPS); es diferente en Estados Unidos, donde esta derivación se utiliza como primera opción.
Los mejores resultados se observan en Asia, pero la información entre los dos hemisferios no se puede comparar efectivamente siempre, y se debe evaluar el paciente de manera muy precisa 9,10. En el presente caso, la obstrucción era solo de la vena cava, lo cual correspondía a un caso típico de Asia y no del hemisferio occidental.
En el síndrome de Budd-Chiari secundario
Hay un factor extrínseco de compresión sobre las estructuras venosas, como tumores o abscesos; se asocia con obstrucción venosa hepática y de la vena cava inferior.
Fisiopatología.
La obstrucción de una o más venas hepáticas incrementa la presión sinusoidal y disminuye su flujo; la obstrucción de una sola vena no es clínicamente aparente, se deben ocluir dos o más venas para que la enfermedad se manifieste.
Esta obstrucción genera cambios hemodinámicos, como dilatación sinusoidal y extravasación de líquido intersticial que se exuda por la cápsula hepática y genera ascitis. La presión portal se incrementa y la perfusión del hígado por vía portal disminuye.
La combinación de estos cambios genera hipoxia hepática y daño tisular; en el 70% de casos, se encuentra necrosis centrolobulillar, la necrosis hepática fulminante es rara y en muchos pacientes las manifestaciones clínicas son crónicas 11,12.
Presentación clínica.
Los pacientes pueden presentar un cuadro clínico agudo de dolor abdominal y ascitis de causa desconocida que, si no se trata tempranamente, va a generar fibrosis hepática y daño irreversible de la función hepática. Por lo tanto, es muy importante sospechar esta entidad, especialmente en pacientes jóvenes sin ningún antecedente relevante, como en el presente caso, pues se ha visto que, después de pocas semanas de obstrucción, se desarrolla fibrosis centrolobulillar. Después de meses de evolución, se encuentra regeneración nodular periportal y evoluciona a cirrosis 13,14.
Los pacientes pueden ser asintomáticos o sintomáticos.
El primer grupo representa del 15 al 20 % de casos; los pacientes presentan la obstrucción, pero están compensados por el desarrollo espontáneo de venas colaterales extrahepáticas y portosistémicas. Estos vasos colaterales son vías de drenaje diferentes a los que se producen en la hipertensión portal, encontrándose su origen en las venas lumbares ascendentes, el plexo vertebral, la vena ácigos o la hemiácigos. Estos pacientes se podrían tratar con anticoagulación plena de por vida, pero se debe estar muy atento a cualquier signo de disfunción hepática, la cual indicaría la intervención quirúrgica 14,15.
Los pacientes sintomáticos presentan dolor abdominal, ascitis, ictericia, hepatomegalia, edema de miembros inferiores, encefalopatía y sangrado gastrointestinal. Según la localización de la obstrucción, esta se clasifica en tres tipos: obstrucción pura de las venas hepáticas, obstrucción de la vena cava inferior y una forma combinada de las dos anteriores.
La obstrucción de la vena cava o la forma mixta son típicas de Asia, mientras que la obstrucción pura de las venas hepáticas es propia de los países occidentales 16.
Desde el punto de vista clínico, hay tres presentaciones: aguda o subaguda, crónica y fulminante.
Primero, en la forma aguda o subaguda, hay una evolución rápida del dolor abdominal, la ictericia y el aumento del perímetro abdominal, en un periodo menor de dos semanas. Segundo, en la forma crónica, la más común, la ascitis es progresiva, no se presenta ictericia y el 50 % de casos cursan con falla renal. En la tercera forma, la falla hepática es aguda y fulminante; en estos casos, se recomienda el trasplante hepático con o sin derivación yugular transparietohepática o sin ella17,18.
Imágenes diagnósticas.
La ultrasonografía con Doppler a color es la imagen de elección, con una sensibilidad del 85 %. Los hallazgos patológicos más frecuentes son: ausencia de flujo en las venas hepáticas, circulación colateral intrahepática, extrahepática y subcapsular, membranas dentro de la luz de la vena cava, y flujo turbulento, invertido y lento dentro de las venas hepáticas y la vena cava.
La tomografía computadorizada con contraste solo evidencia la trombosis hepática en el 50 % de los casos; la angiorresonancia muestra la obstrucción de los vasos hepáticos con mayor exactitud y ayuda a descartar otros diagnósticos diferenciales. En 60 a 80 % de los casos, se observan nódulos hepáticos benignos múltiples menores de 4 cm, dados por anormalidades en la perfusión hepática. Es común encontrar también hipertrofia del lóbulo caudado, lo que se explica porque este lóbulo tiene drenaje independiente y diferente al del resto del hígado 18,19.
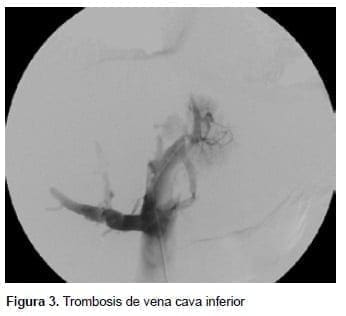
Los métodos diagnósticos invasivos, como la venografia hepática y la cavografía, son los procedimientos de referencia para la evaluación anatómica de las venas hepáticas, la medición de presiones y evidenciar trombosis, y son una vía de acceso terapéutico para los procedimientos endovasculares. En casos de difícil diagnóstico, se recomienda la biopsia hepática, especialmente, para diferenciar el síndrome de Budd-Chiari de las enfermedades venooclusivas, en las cuales se presenta una obstrucción no trombótica de las vénulas hepáticas con edema subendotelial, producida por tóxicos que lesionan la pared de la sinusoide hepática; estos cambios se asocian con el trasplante de médula ósea 20-22.
Tratamiento.
Dado que se pueden presentar obstrucciones en diferentes localizaciones anatómicas y en forma aguda o crónica, es muy importante analizar cada caso en particular y definir las mejores opciones terapéuticas. La cirugía por medio de derivaciones cavo-auriculares o meso-cava, han sido el tratamiento convencional para estas oclusiones, pero se acompañan de gran mortalidad (50 %) y morbilidad posquirúrgica.
El tratamiento médico con anticoagulación no es el adecuado y se debe complementar siempre con un procedimiento de nueva perfusión de los vasos ocluidos, ya sea quirúrgica o endovascular; la anticoagulación sola tiene una mortalidad del 80 % en un periodo de dos años. Los objetivos del tratamiento en el síndrome de Budd-Chiari son disminuir la congestión hepática y la ascitis, y evitar el deterioro hepático 23-25.
Los métodos endovasculares han cobrado preponderancia y se consideran la primera línea de tratamiento intervencionista en la actualidad.
El objetivo del procedimiento endovascular es repermeabilizar la cava y recuperar el flujo en las venas hepáticas; al hacer esto, se obtiene una supervivencia a cinco años de más del 90 % 26,27.
Furuil, et al., hicieron los primeros reportes de tratamientos endovasculares con buenos resultados en la década de los 90 27. En un estudio de Han, et al., se demostró que la recanalización por vía endovascular de los vasos ocluidos en los pacientes con síndrome de Budd-Chiari, logra una permeabilidad del 95 % a un año, del 77 % a cinco años y del 58 % a diez años, con una permeabilidad secundaria del 97 % a un año, del 90 % a cinco años y del 86 % a diez años 28.
La trombólisis y la trombectomía localizada son útiles en los casos de menos de dos semanas de evolución de obstrucción, sumadas a angioplastias con balón y endoprótesis.
El presente caso, se utilizó el sistema de tromboaspiración penumbra, que se usa para la extracción de coágulos frescos en la circulación venosa, con el objetivo de disminuir el riesgo de embolia pulmonar durante el procedimiento y extraer, así, la mayor cantidad de trombos frescos, como aspirar los coágulos de la vena renal izquierda y, después, colocar la endoprótesis en la vena cava inferior. Menos del 3 % de los procedimientos endovasculares, se presentan complicaciones como encefalopatía hepática, sangrado intrabdominal o hemobilia, y la mortalidad es de menos del 1 % 29,30.
En el presente caso, no se presentó ninguna complicación y el paciente obtuvo mejoría inmediata de sus signos y síntomas.
Cumplimiento de normas éticas
Consentimiento informado:
Se obtuvo el consentimiento informado por parte del paciente.
Conflicto de interés: no existe ningún conflicto de interés.
Fuentes de financiación: recursos propios de los autores
Referencias
- 1. Correa S, Ramírez A, Espinoza Y, Restrepo JC. Síndrome de Budd-Chairi, revisión de Tema. Rev Col Gastroenterol. 2016;31:242-52.
- 2. Darwish Murad S, Plessier A, Hernández-Guerra M, Fabris F, Eapen CE, Bahr MJ, et al. Etiology, management, and outcome of the Budd-Chiari syndrome. Ann Intern Med. 2009;151:167-75.
- 3. Xing-Shun Q, Wei-Rong R, Dai-Ming F, Guo-Hong H. Selection of treatment modalities for Budd-Chiari Syndrome in China: A preliminary survey of published literature. World J Gastroenterol. 2014;20:10628-36. https://doi.org/10.3748/wjg.v20.i30.10628
- 4. Valla DC. Primary Budd-Chiari syndrome. J Hepatol. 2009;50:195e-203.
- 5. Finn MC, Glowacki J, Mulliken JB. Congenital vascular lesions: Clinical application of a new classification. J Pediat Surg. 1983;18:894.
- 6. Lidsky ME, Markovic JN, Miller MJ Jr, Shortell CK. Analysis of the treatment of congenital vascular malformations using a multidisciplinary approach. J Vasc Surg. 2012;56:1355-62.
- 7. Wang R, Meng Q, Qu LF, Wu X, Sun NF, Jin X. Treatment of Budd-Chiari syndrome with inferior vena cava thrombosis. Exp Therap Med. 2013;5:1254-8.
- 8. Liu L, Qi XS, Zhao Y, Chen H, Meng XC, Han GH. Budd-Chiari syndrome: Current perspectives and controversies. Eur Rev Med Pharmacol Sci. 2016;20:3273-81.
- 9. Zhang Q, Xu H, Zu M, Gu Y, Wei N, Wang W, et al. Catheter‑directed thrombolytic therapy combined with angioplasty for hepatic vein obstruction in Budd‑Chiari syndrome complicated by thrombosis. Exp Ther Med. 2013;6:1015-21. doi: 10.3892/etm.2013.1239
Bibliografías
- 10. Huang Q, Shen B, Zhang Q, Xu H, Zu M, Gu Y, et al. Comparison of long-term outcomes of endovascular management for membranous and segmental inferior vena cava obstruction in patients with primary Budd–Chiari syndrome Circ Cardiovasc Interv. 2016;9:e003104. https://doi.org/10.1161/circinterventions.115.003104
- 11. Mancuso A. An update on management of Budd-Chiari syndrome. Ann Hepatology. 2014;13:323-26.
- 12. Klein A. Management of Budd-Chiari syndrome.¸ Liver Transpl. 2006;12(Suppl.2):S23-8. doi: 10.1002/lt.20941
- 13. Zhou P, Ren J, Han X, Wu G, Zhang W, Ding P, et al. Initial imaging analysis of Budd-Chiari syndrome in Henan Province of China: Most cases have combined inferior vena cava and hepatic veins involvement. PLoS ONE. 2014;9:e85135. https://doi.org/10.1371/journal.pone.0085135
- 14. Yoon YI, Hwang S, Ko GY, Ha TY, Song GW, Jung DH, et al. Endovascular stenting of the inferior vena cava in a patient with Budd-Chiari syndrome and main hepatic vein thrombosis: A case report. Korean J Hepatobiliary Pancreat Surg. 2015;19:35-9. https://doi.org/10.14701/kjhbps.2015.19.1.35
- 15. Aydinli M, Bayraktar Y. Budd-Chiari syndrome: Etiology, pathogenesis and diagnosis. World J Gastroenterol. 2007;13:2693-6.
- 16. Bozorgmanesh A, Selvam A, Caridi JC. Budd-Chiari syndrome: Hepatic venous web outflow obstruction treated by percutaneous placement of hepatic vein stent. Semin Intervent Radiol. 2007;24:100-5. https://doi.org/10.1055/s-2007-971200
- 17. Li T, Zhai S, Pang Z, Ma X, Cao H, Bai W, et la. Feasibility and midterm outcomes of percutaneous transhepatic balloon angioplasty for symptomatic Budd-Chiari https://doi.org/10.1016/j.jvs.2009.06.049
Fuentes
- 18. Lee B-B, Villavicencio L, Kim YW, Do YS, Koh KC, Lim HK. Primary Budd-Chiari syndrome: Outcome of endovascular management for suprahepatic venous obstruction. Vasc Surg. 2006;43:101-8. https://doi.org/10.1016/j.jvs.2005.09.003
- 19. Fisher NC, McCafferty I, Dolapci M, Wali M, Buckels JA, Olliff SP, et al. Managing Budd-Chiari syndrome: a retrospective review of percutaneous hepatic vein angioplasty and surgical shunting¸ Gut. 1999;44:568-74.
- 20. Zhang CQ, Fu LN, Xu L, Zhang GQ, Jia T, Liu JY. Long-term effect of stent placement in 115 patients with Budd- Chiari syndrome. World J Gastroenterol. 2003;9:2587-91. https://doi.org/10.3748/wjg.v9.i11.2587
- 21. Zhang C-Q, Fu L-N, Xu L, Zhang G-Q, Jia T, Liu J-Y. Long-term effect of stent placement in 115 patients with Budd- Chiari syndrome. World J Gastroenterol. 2003;9:2587-91. https://doi.org/10.3748/wjg.v9.i11.2587
- 22. Ding P-X, Li Y-D, Han X-W. Agitation thrombolysis for fresh iatrogenic IVC thrombosis in patients with Budd-Chiari syndrome. Vasc Surg. 2010;52:782-4.
- 23. Zhang Q-Q, Xu H, Zu M-H, Gu Y-M, Shen B, Wei N, et al. Strategy and long-term outcomes of endovascular treatment for Budd-Chiari syndrome complicated by inferior vena caval thrombosis. European J Vasc Endovasc Surg. 2014;47:550e-7. https://doi.org/10.1016/j.ejvs.2014.01.014
- 24. Reza P, Naser H, Hossein I. Combination of thrombolytic therapy and angioplastic stent insertion in a patient with Budd-Chiari syndrome. World J Gastroenterol. 2007;13:3767-9.
Lecturas Recomendadas
- 25. Venbrux AC, Mitchell SE, Savader SJ, Lund GB, Trerotola SO, Newman JS, et al. Long-term results with the use of metallic stents in the inferior vena cava for treatment of Budd-Chiari syndrome. J Vasc Interv Radiol. 1994;5:411-6.
- 26. Cameron JL, Maddrey WC. Mesoatrial shunt: A new treatment for the Budd-Chiari syndrome. Ann Surg. 1978;187:402-6.
- 27. Orloff MJ, Daily PO, Orloff SL, Girard B, Orloff MS. A 27-year experience with surgical treatment of Budd- Chiari syndrome. Ann Surg. 2000;232:340-52.
- 28. Furui S, Sawada S, Irie T, Makita K, Yamauchi T, Kusano S, et al. Hepatic inferior vena cava obstruction: Treatment of two types with Gianturco expandable metallic stents. Radiology. 1990;176: 665-70.
- 29. Han G, Qi X, Zhang W, He C, Yin Z, Wang J, et al. Percutaneous recanalization for Budd-Chiari syndrome: An 11-year retrospective study on patency and survival in 177 Chinese patients from a single center. Radiology. 2013; 266:657-67.
- 30. Weernink EE, Huisman AB, ten Napel CH. Treatment of Budd-Chiari syndrome by insertion of wall-stent in hepatic vein. Lancet. 1991;338:644.
Fecha de recibido: 4/10/2018 – Fecha aceptación: 8/03/2019
Autor de correspondencia: César Eduardo Jiménez, Calle 17 N 16-68 Casa 18 Chía, Colombia. Teléfono 3142976816. Correo electrónico:
cesarejmd@yahoo.com
Citar como: Jiménez CE, Randial L, Silva I, Alférez F. Tratamiento endovascular del síndrome de Budd-Chiari, a propósito de un caso.
Rev Colomb Cir. 2019;34:386-93. https://doi.org/10.30944/20117582.518
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es