Microbiota
La anatomía intestinal y los patrones dietéticos modelan el microbiota, la cual se ha asociado con la patogenia de obesidad, síndrome metabólico, diabetes, esteato-hepatitis y otras enfermedades 42-44.
Los firmicutes y las bacterioidetes dominan la población bacteriana del intestino de los humanos sanos, mientras que, en pacientes con obesidad, los firmicutes disminuyen y las Metanobrevibacterias, que son capaces de extraer más calorías de la dieta, aumentan, favoreciendo fallas en su manejo 45. Las bacterias productoras de butiratos y propionatos se encuentran disminuidas en pacientes con diabetes mellitus de tipo 2.
Al transferir el microbiota de pacientes sometidos a cirugía metabólica al modelo en ratones se ha demostrado que puede contribuir a mejorar el fenotipo metabólico en los roedores 46.
Tanto la derivación gástrica en Y de Roux por laparoscopia como la gastrectomía en manga favorecen cambios en la conformación del microbiota, aumentando el número de Gammaproteobacterias, Bacteroides, Akkermansia, Verrucomicrobiales y Escherichia, sin embargo, en el caso de la la segunda, estos cambios son temporales 47-50.
Las interacciones entre microbiota y huésped son complejas y, al parecer, multilaterales. En un estudio en ratones sometidos a dietas altas en grasas, se logró identificar alteraciones exploratorias, cognitivas y de comportamiento estereotípico, comparados con aquellos ratones con microbiota modelada al consumir dieta de control.
Lea También: Bipartición del Tránsito Intestinal
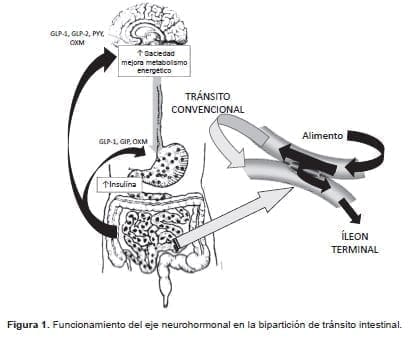
Los cambios en el microbiota fueron evidentes con alteraciones en las diversidades alfa y beta, además de la distribución taxonómica asociada con marcadores de disrupción de la membrana intestinal, endotoxemia y mayor expresión de TLR2, TLR4 e Iba1 por parte de los linfocitos, lo cual repercute en un mayor estado de neuroinflamación y alteración de la homeostasis cerebrovascular (figura 1) 51-53.
Regeneración pancreática
La falla celular beta es una de las características comunes en las etapas avanzadas de la diabetes mellitus de tipo 2. El estrés del retículo endoplásmico y el estrés oxidativo crónico favorecen el agotamiento de las células beta y su consecuente disfunción y muerte.
Se ha propuesto que la glucotoxicidad puede silenciar genes de las células beta, como los que codifican para Pdx1, Nkx6.1, MafA y Pax6, favoreciendo su ‘desdiferenciación’ a otras líneas celulares (Ngn3+) 54. Este evento puede ser revertido mediante cambios dietéticos, incluyendo el ayuno.
Hasta hace unos años, se consideraba que la masa celular beta no era capaz de reestablecerse.
Sin embargo, existe evidencia de que la regeneración pancreática es posible por medio de varios mecanismos. Los mecanismos observados son:
a) inhibición de la apoptosis y regeneración de las células beta restantes,
b) neogénesis a partir de células progenitoras ductales, y
c) transdiferenciación de células alfa o delta a células beta.
Entre los efectores de este proceso, se encuentran el glucagón y el péptido GLP-1 55.
Un mecanismo, distinto al mediado por el GLP-1 y otras enterohormonas, es el aumento de la expresión de los productos de los genes REG después de la modificación anatómica.
Estos productos favorecen la regeneración pancreática, específicamente Reg3 gamma, que se ha asociado con las concentraciones de insulina y péptido C en pacientes que reaccionaron favorablemente a la derivación gástrica en Y de Roux por laparoscopia 56,57.
La cirugía metabólica, mediante el aumento del GLP-1, mejora el control de la glucemia aun en pacientes con péptido C negativo, en quienes se supondría la ausencia de células B funcionales, independientemente de su etiología (diabetes mellitus de tipo 2, DM1, LADA).
Esto sugiere la existencia de un efecto clínicamente significativo de esta regeneración y le otorga mayor relevancia a la actividad de los productos de metabolismo del GLP-1 58.
Fecha recibido: 13/07/2018 – Fecha aceptación: 21/08/2018
Correspondencia: Walter Kunz, MD – Boulevard Luis Donaldo Colosio N° 422, Colonia Sagrado Corazón, 76804 San Juan del Río, Querétaro, México, teléfonos: (52) (442) 433-5282 y (52) (442) 356-6581
Correo electrónico: walterkunz@gmail.com o arturo.perez.pacheco473@gmail.com
Citar: Kunz-Martínez W, Pérez-Pacheco AI. Bipartición de tránsito intestinal, la nueva era de la cirugía metabólica para la diabetes mellitus de tipo 2. Rev Colomb Cir. 2018;33: 406-20. https://doi.org/10.30944/20117582.88
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es