Se realizaron 37 colgajos en 31 pacientes. La mediana de la edad fue de 40 años (rango intercuartílico: 26 a 64 años; rango: 18 a 82 años). El 77 % de los pacientes eran hombres. La etiología más frecuente de los defectos de cobertura fue el trauma secundario a accidente en motocicleta (32 %). La descripción completa de la etiología se muestra en la tabla 1.
Tabla 1. Etiología del defecto de los tejidos blandos

Se presentaron múltiples comorbilidades; las más comunes fueron hipertensión arterial sistémica (29 %), diabetes mellitus (19 %) y la enfermedad arterial oclusiva crónica (6 %). El 16 % de los pacientes eran fumadores. El puntaje de la clasificación de la ASA fue de 2, en 51 % de los pacientes, de 1, en el 28 %, y de 3, en el 21 %.
La región más frecuentemente afectada fue la pierna (59 %), seguida de la región pélvica (22 %), la rodilla (10 %), el pie (6 %) y el muslo (3 %). Con respecto a la pierna, el lugar más afectado fue el tercio medio (54 %), seguido del tercio distal (28 %) y del tercio proximal (18 %). El tamaño promedio de los defectos de los tejidos blandos fue de 40,3 cm2.
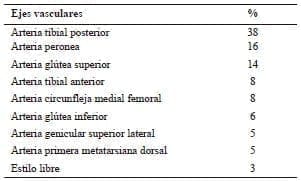
El colgajo de arteria perforante más usado fue el de la arteria tibial posterior (38 %), seguido del de la arteria peronea (16 %), el de la arteria glútea superior (14 %) y el de la arteria tibial anterior (8 %). La descripción completa de los colgajos utilizados se presenta en la tabla 2. El tamaño promedio de los colgajos fue de 52,5 cm2 y el arco de rotación estuvo entre los 90 y los 180º. Se logró el cierre primario del sitio donante en el 38 % de los pacientes; los demás requirieron injerto de piel. El tiempo promedio de seguimiento fue de 137 días.
Tabla 2. La nomenclatura de los colgajos de arteria
perforante incluye su eje vascular fuente 5
De los 37 colgajos realizados, dos (5 %) presentaron necrosis total y 9 (24 %) casos presentaron necrosis parcial; 5 (56 %) de estos últimos requirieron reintervención para lograr la cobertura con injerto de piel. Incluyendo las cirugías de revisión, se logró cobertura efectiva en el 100 % de los pacientes.
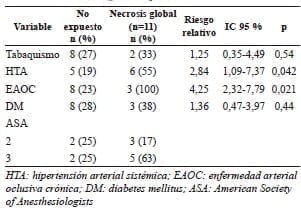
Después del análisis estadístico, se encontró que los pacientes con enfermedad arterial oclusiva crónica (riesgo relativo, RR=5,67; p=0,011) y aquellos con ASA 3 (p=0,019), presentaron mayor riesgo de desarrollar necrosis parcial; cuando se hizo el análisis sumando los casos de necrosis parcial y total (necrosis global), se encontró que tenían mayor riesgo los pacientes con hipertensión arterial sistémica (RR=2,84; p=0,042) y con enfermedad arterial oclusiva crónica (RR=4,25; p=0,021); dichas diferencias fueron estadísticamente significativas (tablas 3 y 4).
Tabla 3. Necrosis parcial
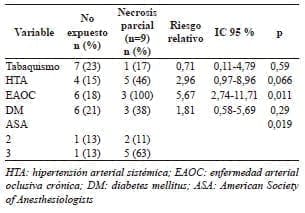
Tabla 4. Necrosis global (parcial más total)
Casos representativos
Caso 8
Se trata de un paciente de sexo masculino de 66 años de edad, que ingresó al hospital con diagnóstico de ruptura de aneurisma de la aorta abdominal. Presentaba ante cedentes personales de hipertensión arterial sistémica, diabetes mellitus, obesidad y malnutrición.
Se trató quirúrgicamente y su posoperatorio se supervisó en la unidad de cuidados intensivos. Presentó una evolución tórpida, con estancia prolongada en la unidad de cuidados intensivos; desarrolló una úlcera sacra por presión que se sobreinfectó. Se le practicó desbridamiento quirúrgico y recibió antibióticos. El defecto sacro resultante fue de 18 x 7 cm, el cual se cubrió con dos colgajos bilaterales de la arteria glútea superior, y se permitió el cierre primario de ambos sitios donantes. Uno de los colgajos presentó congestión venosa de la punta, sin que se requirieran procedimientos adicionales. El periodo final de seguimiento fue de 145 días (figura 2).
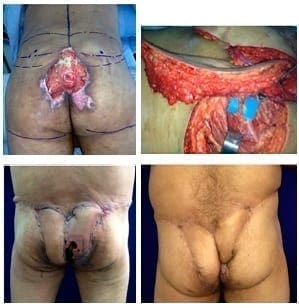 Figura 2. Caso 8. Arriba, a la izquierda: defecto preoperatorio; a la derecha: colgajo de arteria glútea superior; abajo, a la izquierda: necrosis menor; a la derecha: resultado después del proceso final de cicatrización
Figura 2. Caso 8. Arriba, a la izquierda: defecto preoperatorio; a la derecha: colgajo de arteria glútea superior; abajo, a la izquierda: necrosis menor; a la derecha: resultado después del proceso final de cicatrización
Caso 21
Se trata de un paciente de sexo masculino de 22 años de edad, que sufría osteomielitis crónica en la tibia derecha con múltiples reactivaciones previas, y había sido tratado previamente mediante cubrimiento con colgajo sural y colgajo peninsular medial fasciocutáneo al azar.
Presentó un nuevo defecto de tejidos blandos en la cara anterior del tercio medio de la misma pierna comprometida, que se trató con desbridamiento y antibioticoterapia. El tamaño del defecto era de 4 x 3 cm, por lo cual se cubrió con un colgajo de arteria circunfleja medial femoral. El sitio donante requirió injerto de piel de espesor parcial. Durante el seguimiento, el colgajo presentó congestión venosa del 30 %, la cual se resolvió sin procedimientos adicionales (figura 3).
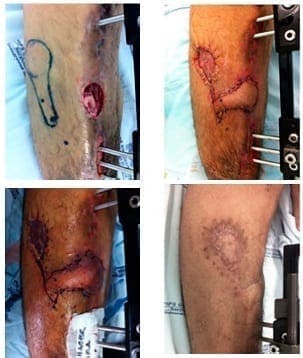 Figura 3. Caso 21. Arriba, a la izquierda: defecto preoperatorio; a la derecha: colgajo de la arteria tibial anterior; abajo, a la izquierda: congestión venosa distal; a la derecha: resultado final después de ocho meses de seguimiento
Figura 3. Caso 21. Arriba, a la izquierda: defecto preoperatorio; a la derecha: colgajo de la arteria tibial anterior; abajo, a la izquierda: congestión venosa distal; a la derecha: resultado final después de ocho meses de seguimiento
Caso 18
Se trata de un paciente de sexo masculino de 72 años de edad, con antecedentes de osteomielitis crónica con múltiples reactivaciones. Se decidió practicar un desbridamiento adecuado y se inició el tratamiento con antibióticos.
El defecto de cobertura final fue de 10 x 8 cm2 sobre el tercio distal de la pierna y se reconstruyó con un colgajo de arteria tibial posterior. No se presentaron complicaciones vasculares. Después de 220 días de seguimiento, el resultado funcional y estético era muy satisfactorio (figura 4).
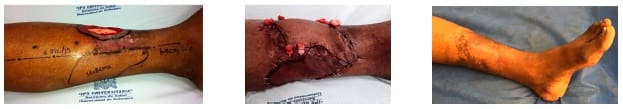 Figura 4. Caso 18: a la izquierda: úlcera crónica; en el centro: colgajo de arteria tibial posterior; a la derecha: después de 220 días de seguimiento, con excelente resultado funcional y estético.
Figura 4. Caso 18: a la izquierda: úlcera crónica; en el centro: colgajo de arteria tibial posterior; a la derecha: después de 220 días de seguimiento, con excelente resultado funcional y estético.
