VERGNAUD J.P., MD; PENAGOS S., MD; LOPERA C, MD; HERRERA A., MD, SCC; ZERRATE A., MD; VÁSQUEZ J., MD.
Palabras clave: Colecistectomía laparoscópica, Hospital de segundo nivel, procedimiento ambulatorio.
Se realizó un estudio descriptivo retrospectivo que incluyó todas las colecistectomías laparoscópicas (CL) realizadas entre marzo de 1993 y mayo de 1999, en el Hospital Manuel Uribe Ángel, de Envigado. Se practicaron 898 procedimientos y se describieron los datos de 739. En el 76% la CL se practicó en mujeres, y el promedio de edad fue de 42.5 años. La colelitiasis no complicada (90.9%) y la colecistitis aguda calculosa (6.8%) se describieron como las indicaciones más frecuentes de CL. El porcentaje de conversión fue del 2.6%; para el sexo femenino fue de 1.8%, y para el masculino, de 6.1% (p=0.005). Así mismo. Para la colelitiasis no complicada fue del 1.9%, y para la colecistitis aguda calculosa, de 8.0% (p=0.01). La edad y la clasificación de ASA no fueron factores de riesgo de conversión. Se presentaron complicaciones mayores en el 3.8% de los pacientes, siendo la hemorragia la más importante en el 1.2%. En el 0.5% de los pacientes se produjo lesión de la vía biliar. El 4.5% presentó complicaciones menores; la infección del puerto umbilical fue la más frecuente en un 3.8% de los pacientes. El procedimiento se realizó ambulatoriamente en el 75.4% de los pacientes y sólo se encontró la clasificación de ASA como un factor de riesgo para dicho procedimiento (p=0.00001).
Introducción
Próximos a cumplir 15 años de introducida la colecistectomía laparoscópica (CL), esta técnica ha reemplazado exitosamente la cirugía abierta en el tratamiento de la litiasis vesicular (1,2). Con la popularización de esta técnica se ha incrementado en 20% al año aproximadamente el número de colecistectomías en EE.UU, debido a los excelentes resultados con esta cirugía mínimamente invasora (3). En Latinoamérica, Leopoldo Gutiérrez y col. en México, y Luis Eduardo Ayala y col. en Venezuela, realizaron las primeras CLs en 1990 (4,5). Este procedimiento es un método seguro y es actualmente el tratamiento de elección para la litiasis vesicular sintomática (6). Después de aceptada ampliamente esta técnica y pasado el período de la curva de aprendizaje, nuestro objetivo fue el de evaluar los resultados en un hospital de segundo nivel.
Métodos y Pacientes
Este es un estudio descriptivo retrospectivo de todas las colecistectomías laparoscópicas realizadas de abril de 1993 a mayo de 1999 en el Hospital Manuel Uribe Ángel de Envigado, un centro hospitalario de segundo nivel, previa aprobación del comité de investigaciones de la institución. Se tomaron las historias clínicas anotadas en el registro quirúrgico desde que se implementó esta técnica.
Los primeros procedimientos fueron realizados por cirujanos adiestrados en animales y, posteriormente, la mayoría de las CLs las realizaron Residentes de cirugía general. Los pacientes recibieron una dosis profiláctica de cefalosporina de primera generación, un antihemético (metoclopramida) y un analgésico (AINE) durante la inducción anestésica. Los sitios de los trocares fueron infiltrados con anestesia local (Bupivacaína) antes de realizar la introducción de éstos. La disposición de los puertos laparoscópicos fue según la técnica americana con dos trocares subcostales derechos, uno subxifoideo y uno umbilical. Aproximadamente la cuarta parte de los procedimientos se realizaron con un solo trocar subcostal.
Los pacientes de bajo riesgo quirúrgico que toleraron una dieta líquida en el postoperatorio inmediato y cuyo dolor fue tolerable y controlable se trataron ambulatoriamente. Los pacientes se revisaron al séptimo día posquirúrgico para una evaluación clínica temprana, y entre los 20 y los 30 días para una nueva revisión clínica y evaluación del resultado histopatológíco.
Para el análisis de la información se utilizó el paquete EPI-INFO 6.04. Las diferencias de proporciones se evaluaron con un Chi² de Pearson y la diferencia de medias por medio de la T de Student.
Resultados
En marzo de 1993 se realizó la primera CL en el Hospital Manuel Uribe Ángel de Envigado y hasta mayo de 1999 se habían realizado 898 procedimientos. Las historias clínicas de 159 pacientes no estaban disponibles al momento del análisis; por lo tanto, los resultados del estudio se basan en los datos de 739 pacientes (82.3% del total).
El promedio de edad fue de 42.5 años, con un rango entre 5 y 87 años. El sexo femenino predominó con 76% del total de procedimientos y con una relación de 4 mujeres por 1 hombre. El promedio de edad en los pacientes de sexo femenino fue de 41.8 años y para el masculino fue de 47 años. En la mayoría de los pacientes el diagnóstico se confirmó con ultrasonografía transabdominal. La colelitiasis no complicada con 90.9%, y la colecistitis aguda calculosa con 6.8%, fueron las indicaciones de cirugía más frecuentes. Le siguen en frecuencia la colecistitis acalculosa con 0.8%, el pólipo vesicular con 0.7%, la colecistosis hiperplásica y la disquinesia del esfínter de Oddi, con 0.2% cada una; y la colecistitis crónica y el tabique vesicular, con 0.1% cada una. En los casos de disquinesia del esfínter de Oddi el diagnóstico fue por descarte.
Los hallazgos intraoperatorios se correlacionaron con las indicaciones quirúrgicas y se describieron como colelitiasis no complicada, con 84.5%; colecistitis aguda calculosa con 8.0%, colecistitis crónica con vesícula esclerosa y retráctil con 4.8%; vesícula normal y sin cálculos, en 1.0%; colecistitis acalculosa en 0.7%; colecistosis hiperplásica en 0.4%; pólipos en 0.4%, y carcinoma vesicular en 0.1%.
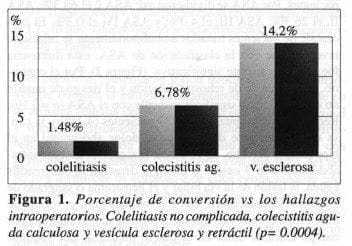
El porcentaje total de conversión fue del 2.6%; para el sexo femenino fue del 1.8%, y para el masculino del 6.1%, existiendo una diferencia significativa entre los sexos (p=0.005); ésta no se observó entre la edad y el riesgo de conversión (p=0.1), aunque fue mayor el porcentaje en la 7ª y 8ª décadas, con 7.35% y 5.13%, respectivamente. En pacientes ASA I este porcentaje fue de 2.3%; pacientes ASA II, de 3.7%; pacientes ASA III, de 4.0%, y en pacientes ASA IV, de 0%, sin existir una diferencia significativa (p=0.8) Con relación al diagnóstico preoperatorio, el porcentaje de conversión para la colelitiasis no complicada fue del 1.9% y para la colecistitis aguda calculosa, del 8.0%, existiendo una diferencia significativa (p=0.01). De la misma manera, existió tal diferencia entre los hallazgos intraoperatorios (Figura 1).
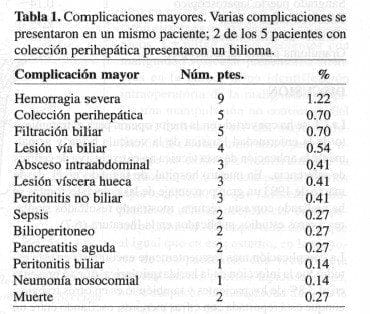
Las complicaciones mayores se presentaron en el 3.8% de los pacientes; la más frecuente fue la hemorragia, en el 1.2% de ellos. No existió una diferencia significativa entre los hallazgos intraoperatorios y el riesgo de presentar alguna de las complicaciones mayores (Tabla 1). Se presentó muerte en el postoperatorio (30 días) en el 0.27% de los pacientes (n=2). No se presentó lesión de víscera maciza o lesión de grandes vasos. El riesgo de muerte no se relacionó con los hallazgos intraoperatorios ni con la clasificación de ASA (p=0.7, y p=0.1, respectivamente).
Las complicaciones menores se reportaron en el 4.5% de los pacientes. La infección de la herida quirúrgica fue la más frecuente y siempre ocurrió en el puerto umbilical. El porcentaje de infección no se correlacionó con los hallazgos intraoperatorios (p = 0.6) (Tabla 2).

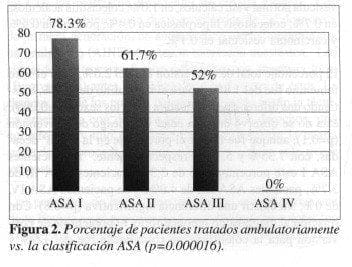
El procedimiento fue ambulatorio en el 75.4% del total de pacientes. Por ASA se dividieron así: ASA I, el 69.3%; ASA II, el 26.3%; ASA III, el 4.0%; y ASA IV, el 0.3%. El porcentaje de pacientes tratados ambulatoriamente se relacionó inversamente con la clasificación de ASA; esta diferencia fue estadísticamente significativa (Figura 2). Por el contrario, el porcentaje de rehospitalización y el riesgo de muerte no se correlacionó significativamente con el ASA (p = 0.19).
Requirieron rehospitalización 31 pacientes (4.19%); la causa más importante de ésta fue el dolor abdominal en el hipocondrio derecho, en 17 casos; le siguen el absceso intraabdominal con 3 casos, la omalgia derecha, la pancreatitis aguda, la lesión de la vía biliar y el hematoma o sangrado de un puerto laparoscópico, con 2 casos cada uno; y vómito de difícil tratamiento, íleo intestinal prolongado, granuloma por cuerpo extraño, dolor en el puerto umbilical que requirió analgesia parenteral y litiasis residual, con 1 caso cada uno. En el grupo de pacientes hospitalizados el porcentaje de rehospitalización fue de 6.78%, y en el grupo ambulatorio de 3.48%, existiendo una diferencia significativa entre los dos grupos. (p=0.05)
Discusión
La CL se ha convertido en la mejor opción para el tratamiento de la enfermedad litiásica de la vesícula biliar y actualmente la aplicación de esta técnica no es exclusiva de centros de referencia. En nuestro hospital, de segundo nivel, desde marzo de 1993 un gran porcentaje de las colecistectomías se ha realizado con esta técnica, mostrando resultados similares a otros estudios publicados en la literatura (6,7).
La complicación más frecuentemente encontrada en este estudio fue la infección de la herida quirúrgica, que se presentó en el 3.8% de los pacientes y también lo es en otros trabajos, aunque está reportada con cifras menores, oscilando entre un 0.3% a un 1% (6,8,9). Todas las infecciones ocurrieron en el puerto umbilical, el cual está en contacto con la vesícula biliar al momento de la extracción. Al igual que en el trabajo de Hoyos y col. (6), la presencia de colecistitis aguda no fue un factor de riesgo significativo para presentar esta infección. Pero no sabemos qué porcentaje de vesículas sin inflamación aguda presenta bactibilia al momento de la extracción, ni si el agente patogénico de la infección se correlaciona con el que se aloja en la vesícula. Aunque en los casos de colecistitis aguda y ruptura de la pared vesicular con salida de los cálculos hacia la cavidad peritoneal preferimos extraer la vesícula dentro de una bolsa protectora (preservativo de látex); esta variable no fue determinada en el estudio, pudiendo ser una manera efectiva de disminuir la tasa de infección del puerto laparoscópico.
La tasa de conversión a cirugía abierta varía entre el 0.05% y el 14% (10,11). En nuestro estudio fue del 2.6%, valor que se ubica dentro de lo reportado en la literatura. Los factores de riesgo para conversión a cirugía abierta, al igual que en otras series, son el sexo masculino y la presencia de colecistitis aguda (10,13). A diferencia del estudio de Spaw (14), la edad avanzada no fue un factor de riesgo para conversión, como tampoco lo fue la clasificación de ASA. En más de la mitad de los casos la causa de conversión fue la mala definición de la anatomía en el triángulo de Calot. La dilatación del colédoco y la fístula colecistocólica en 2 casos cada una, y sospecha de carcinoma, la variante anatómica del conducto cístico, la hemorragia y la lesión de la vía biliar, con 1 caso cada una.
Se presentan complicaciones mayores hasta en un 2% de los pacientes a quienes se les realiza CL (15). En nuestro trabajo ocurrieron en un 3.8% de los pacientes. La complicación mayor más frecuente fue la hemorragia que requirió laparotomía o transfusión de productos sanguíneos en 9 pacientes, correspondiente al 40.9% del total de estas complicaciones. En 4 pacientes la arteria cística fue la causa del sangrado, todos presentaron inestabilidad hemodinámica y requirieron celiotomía urgente; 2 de ellos sangraron del lecho vesicular, 1 de éstos se trató laparoscópicamente durante la misma cirugía; 1 paciente presentó un hematoma subcapsular y otro un hematoma subfrénico derecho, ambos requirieron laparotomía. Un último paciente presentó una laceración capsular hepática que se trató laparoscópicamente, también durante la misma cirugía.
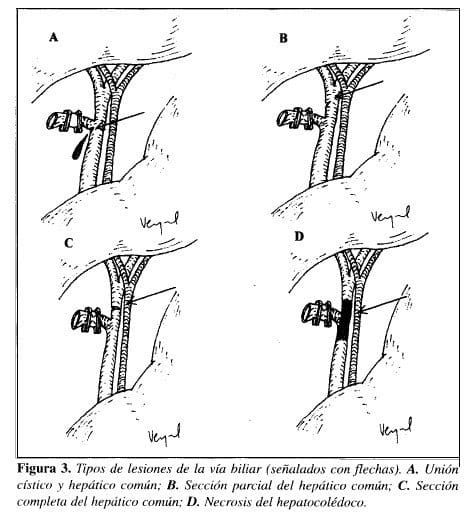
Las lesiones de la vía biliar se aumentaron con la CL y es probable que la curva de aprendizaje del cirujano no sea un factor que determine dicho aumento; probablemente sea más importante los métodos para detectar dichas lesiones y la definición de las mismas (16). La incidencia de la lesión de la vía biliar en los estudios recientes varía entre 0.11% y 0.93% (17,18). Cuatro pacientes en nuestro estudio presentaron esta complicación que corresponde a 0.54%, y está dentro de los parámetros de la literatura actual. Los 4 casos se detectaron durante la cirugía o en los primeros días del postoperatorio; 3 lesiones fueron tipo Bismuth I, 2 de ellas laterales y la última una sección completa; y 1 lesión tipo Bismuth II con necrosis de 3 centímetros del hepatocolédoco. Ninguno de los 4 casos presentó factor de riesgo identificable que se pudiera correlacionar con dichas lesiones; 2 pacientes se corrigieron con una hepatoyeyunostomía subcutánea y tubo en U (sin fin), y 2 se trataron con un tubo en T (Kehr) (Figura 3). Estas lesiones no se presentaron recién implementada la CL, lo que sugiere que no se relacionaron con la experiencia del cirujano.
Tres pacientes presentaron lesión duodenal que pasó inadvertida durante la cirugía; reingresaron posteriormente en la primera semana del postoperatorio con dolor abdominal y signos de irritación peritoneal. Dichos pacientes sufrieron una perforación menor de 5 mm que ocasionó una peritonitis generalizada. Se trataron con una rafia del defecto y un parche de epiplón; 2 de ellos evolucionaron adecuadamente y el tercero murió por sepsis. Esta complicación se presentó en los primeros casos y no se relacionó con ningún factor de riesgo; por lo tanto, se puede relacionar con la curva de aprendizaje.
Se han descrito siembras tumorales de carcinoma vesicular en los puertos laparoscópicos posteriores a una CL, aun con lesiones in-situ. (19-27). Desafortunadamente sólo 1 de los 4 casos nuestros fue sospechado intraoperatoriamente. El estudio histopatológico de este caso no demostró malignidad. Este paciente desarrolló a los 8 meses proceso tumoral del hilio hepático, del parénquima hepático y en un puerto laparoscópico de la pared abdominal. Un segundo paciente con cáncer vesicular estado II de TNM, desarrolló a los 10 meses compromiso parietal extenso en el puerto umbilical. Un paciente en estadio II y otro en estadio III de TNM, no presentaron siembras en los puertos laparoscópicos. La mitad de los pacientes con malignidad vesicular presentaron siembras en la pared; la no identificación intraoperatoria de la malignidad propicia una manipulación no controlada del tumor, facilitando así una mayor exfoliación de células tumorales y permitiendo que no exista protección durante la extracción de la vesícula por los puertos laparoscópicos, lo que favorece el implante de células neoplásicas en la pared abdominal. Es importante anotar que al igual que en este estudio, en la mayoría de los pacientes con recurrencia tumoral en los puertos laparoscópicos, no se sospechó la malignidad durante la cirugía (19,22-26).
La litiasis residual se detecta en menos del 1% de los pacientes. Tuvimos un caso con un 0.14%. Los pacientes fueron seleccionados y el período de seguimiento fue corto, lo que podría explicar esta baja frecuencia. No contamos con la tecnología para realizar la exploración de la vía biliar por laparoscopia; por lo tanto, a los pacientes a quienes se les diagnostica preoperatoriamente coledocolitiasis o se sospecha intraoperatoriamente, se les realiza una cirugía abierta.
Tuvimos una tasa alta de rehospitalización, de 4.2%, comparada con la literatura que es de aproximadamente 1% (27-29). La mortalidad quirúrgica de la CL es extremadamente baja, entre el 0 y el 0.15% (6,30-34). En este estudio fue del 0.27%. Una paciente presentó un infarto miocárdico al segundo día postoperaorio, y el segundo paciente por sepsis secundaria a una lesión duodenal.
El egreso de nuestros pacientes ambulatorios fue en las primeras 4 horas del postoperatorio. La recuperación temprana se relaciona con una premedicación adecuada, menor dolor con la infiltración de los puertos laparoscópicos con anestésicos locales y la analgesia postoperatoria, factores sugeridos por Fiorillo y col. en su estudio de 149 pacientes con CL tratados ambulatoriamente (35), conducta practicada por nosotros. En la serie de Narain y DeMaria, el 75% de los pacientes tratados ambulatoriamente, se enviaron a casa en las primeras 4 horas del postoperatorio (36). En el estudio de Mjåland y col., el 94% de 200 pacientes tratados ambulatoriamente con CL fueron egresados entre 4 y 8 horas y anotan que una anestesia modificada, sin uso excesivo de opioides, es el factor más importante para este tratamiento (37).
Se ha demostrado la seguridad para el paciente con CL y tratamiento ambulatorio (38,39). El 75% de nuestros pacientes se trataron de esta manera. Otros estudios demuestran que aproximadamente el 70% de los pacientes a quienes se les realiza una CL, pueden ser atendidos ambulatoriamente (40,41). En 1990 Reddick y Olsen lo hicieron con el 45% de sus pacientes (42); en 1996 Fiorillo y col. con el 61% (35); y en 1997 Lam y col. con el 97% (43). Es apreciable el incremento de este porcentaje a través de los años, considerando la mayor seguridad con la técnica quirúrgica y con la posibilidad de tratar a un grupo más amplio de pacientes.
Conclusiones
La CL es un método terapéutico para la litiasis biliar que se puede implementar en un hospital de segundo nivel. Se ofrece con seguridad a los pacientes independientemente del ASA. La tasa de complicaciones está dentro de los parámetros de la literatura mundial. Así mismo, la tasa de conversión es baja y se relaciona directamente con el sexo masculino y el hallazgo de colecistitis aguda calculosa y una vesícula esclerosa y retráctil. Se trataron ambulatoriamente tres cuartas partes de nuestros pacientes, sin que esto representara un riesgo para ellos. La posibilidad de atención ambulatoria es proporcionalmente menor al ASA y es menos utilizada en los pacientes con colecistitis aguda calculosa.
Agradecimientos
Al personal de archivo clínico del Hospital Manuel Uribe Ángel por su colaboración en la recolección de datos.
Abstract
We have undertaken a descriptive restrospective analysis of all cholecystectomies performed at Hospital Manuel Uribe Angel, a second level care institution located in Envigado, Colombia, covering the period march 1993 to May 1999. Eight hundred and ninety eight procedures were performed, and the analysis was completed in 739 of them. average age in the series was 42.5 years, and 76% of patientswere female. Global conversion rate was 2.6%, 1.8% in females and 6.1% in males (p=0.005); conversion rate was 1.9% for non complicated cholelithiasis and 8.9% for acute calculous cholecystitis (p=0.01). Neither age nor ASA classification appeared as risk factors associated with conversion to open procedure. Major complications were recorded in 3.8% of patients, bleeding being the most frequent, (1.2%). Bile duct lesion occurred in 0.5% of cases. Minor complications accurred in 4.5% of patients, umbilical port site infection being the most frequent, at 3.8% The procedure was performed in ambulatory manner in 75.4% of all cases, and the ASA classification was the only risk factor identified when considering this approach (p=0.00001).
Referencias
1. Mühe E: Die erst cholecystecktomie durch das laparoskop. Langenbecks. Arch Klin Chir 1986; 369:804
2. Dubois F, Berthelot G, Leverth H: Cholecystectomie par celioscopie. Press Med 1989; 18:980-2
3. National Institute of Health Consensus Development Conference Statement: Gallstones and laparoscopic cholecystectomy. J Laparoendosc Surg 1993; 3:77-90
4. Gutiérrez RL, Grau Cobos LM, Rojas NA, et al: Colecistectomía por laparoscopia. Informe del primer caso realizado en México. Endoscopia 1990; 3:99-102
5. Ayala LA, Souchón E, Belloso R, et al: La colecistectomía por videolaparoscopia. Cirugía de acceso mínimo. Trib Méd 1991; 60:89-96
6. Hoyos SI, Cock CHR, Restrepo H: Colecistectomía laparoscópica. Seguimiento de 514 casos. Rev Colomb Cir 1998; 13:244-50
7. Morales CH, Sierra JM, Ramírez N, et al: Colecistectomía videolaparoscópica. Evaluación prospectiva de los primeros 328 casos en Medellín. Iatreia 1994;7:131-4
8. Soper NJ, Stockmann PT, Dunnegan DL, et al: Laparoscopic cholecystectomy. The new gold standard? Arch Surg 1992; 127:917-23
9. Stoker ME, Vose J, O’Mara, et al: Laparoscopic cholecystectomy. A clinical and financial analysis of 280 operations. Arch Surg 1992; 127:589-95
10. Shea JA, Healey MJ, Berlin JA, et al: Mortality and complications associated with laparoscopic cholecystectomy. A meta-analysis. Ann Surg 1996; 224:609-20
11. Grace P: Laparoscopic cholecystectomy: a hundred consecutive cases. Irish Med J 1991; 84:12-4
12. Fried G, et al: Factors determining conversión to laparotomy in patients undergoing laparoscopic cholecystectomy. Am J Surg 1994; 167:35-61
13. Peters J, Krailadisiri W, Incarbone R, et al: Reason for conversion from laparoscopic to open cholecystectomy in an urban Teaching hospital. Am J Surg 1994; 168:555-9
14. Spaw A, Reddick E, Olsen D: Laparoscopic laser cholecystectomy: analysis of 500 procedures. Surg Laparosc Endosc 1991; 1:2-7
15. Deziel DJ: Complications of cholecystectomy. Incidence, clinical manifestations and diagnosis. Surg Clin North Am 1994; 74:809-23
16. Fletcher DR, Hobbs MST, Phil D, et al: Complicatios of cholecystectomy: risks of the laparoscopic approach and protective effects of operative cholangiography. A population-based study. Ann Surg 1999; 229:449-57
17. Cohen MM, Young W, Theriault ME, et al: Has laparoscopic cholecystectomy changed patterns of practice and patient outcome in Ontario? Can Med Assoc J 1996; 154:491-500
18. Russell JC, Walsh SJ, Mattie AS, et al: Bile duct injuries, 1989-1993. A statewide experience. Conneticut laparoscopic cholecystectomy registry. Arch Surg 1996; 131:382-8
19. Drouard F, Delamarre J, Capron JP: Cutaneus seeding of gallblader cancer after laparoscopic cholecystectomy. N Engl J Med 1991; 325:326 (Letter)
20. Nduka CC, Monson JR, Menzies Gow N, Darzi A: Abdominal wal metastasis after laparoscopy. Br J Surg 1994; 81:648-52
21. Wibbenmeyer LA, Wade TP, Chen RC, et al: Laparoscopic cholecystectomy can diseminate in situ carcinoma of the gallblader. J Am Coll Surg 1995; 181:504-10
22. Clair DG, Lautz DB, Brooks DC: Rapid development of umbilical metastases after laparoscopic cholecystectomy for unsuspected gallblader carcinoma. Surgery 1993; 113:355-8
23. Pezet D, Fondrinier E, Rotman N, et al: Parietal seeding of carcinoma of the gallblader after laparoscopic cholecystectomy. Br J Surg 1992; 79:230
24. Landen SM: Laparoscopic surgery and tumor seeding. Surgery 1993; 144:131-2
25. O’Rourke N, Price PM, Kelly S, Sikora K: Tumor inoculation during laparoscopy. Lancet 1993; 342:68 (Letter)
26. Fligelstone L, Rhodes M, Flook D, et al: Tumor inoculation during laparoscopy. Lancet. 1993; 342:68 (Letter)
27. Fong Y, Brennan MF, Turnbull A, et al: Gallblader cancer discovered during laparoscopic surgery. Arch Surg 1993; 128:1054-6
28. Cushieri A, Dubois F, Mouiel J, et al: The European experience with laparoscopic cholecystectomy. Am J Surg 1991; 161:385-7
29. Larson GM, Vitale GC, Casey J, et al: Multipractice analysis of laparoscopic cholecystectomy in 1983 patients. Am J Surg 1992; 163:221-6
30. Meyers WC, Branum GD, Farouk M, et al: A prospective analysis of 1518 laparoscopic cholecystectomies. N Engl J Med 1991; 324:1073-8
31. Dezel DJ, Millikan KW, Economou SG, et al: Complications of laparoscopic cholecystectomy. A national survey of 4.292 hospitals and an analysis of 77.604 cases. Am J Surg 1993; 165:9-14
32. Deveney KE: The early experience with laparoscopic cholecystectomy in Oregon. Arch Surg 1993; 128:627-32
33. Orlando R. III, Russell JC, Lynch J, et al: Laparoscopic cholecystectomy. A statewide experience. Arch Surg 1993; 128:494-9
34. Collet D, Edye M, Perissat J: Conversions and complications of laparoscopic cholecystectomy. Results of a survey conducted by the French Society of Endoscopic Surgery and Interventional Radiology. Surg Endosc 1993;7:334-8
35. Fiorillo MA, Davidson PG, Fiorillo JA, et al: Ambulatory laparoscopic cholecystectomy. Surg Endosc 1996; 10:52-6
36. Narain PK, De Maria ES: Initial results of a prospective trial of outpatient laparoscopic cholecystectomy. Surg Endosc 1997; 11:1091-4
37. Mjåland O, Ræder J, Aasboe V, et al: Outpatient laparoscopic cholecystectomy. Br J Surg 1997; 84:958-61
38. Lopera C, Vergnaud JP, Penagos S, et al: Colecistectomía laparoscópica en pacientes de riesgo quirúrgico bajo: manejo ambulatorio vs. hospitalario. Rev Colomb Cir 1999; 14(4): 231-5
39. Keulemans Y, Eshuis J, de Haes H, et al: Laparoscopic cholecystectomy: day-care versus clinical observation. Ann Surg 1998; 228:734-40
40. Prasad A, Foley RJE: Day-care laparoscopic cholecystectomy: a safe and cost-effective procedure. Eur J Surg 1996; 162:43-6
41. Reddick EJ, Olsen DO: Laparoscopic laser cholecystectomy: A comparison with minilap cholecystectomy. Surg Endosc 1989; 3:131-3
42. Lam D, Miranda R, Hom SJ: Laparoscopic cholecystectomy as an outpatient procedure. J Am Coll Surg 1997; 185:152-5.
Correspondencia:
Doctor lean Pierre Vergnaud; e-mail: bpalaóo@epm.net.co
Doctores: Jean Pierre Vergnaud, Ciruj. Gral.; Simón Penagos, Ciruj. Gral.; Carlos Lopera, Ciruj. Gral.; Alfredo Herrera, Ciruj. Gral.; Andrés Goldstein, Resid. Cirug. Gral.; Andrés Zerrate, Resid. Cirug. Gral.; Jesús Vásquez, Ciruj. Gral.; Dpto. de Cirug. Gral., Instituto de Ciencias de la Salud, CES. de Medellín; Hosp. Manuel Uribe Ángel de Envigado, Colombia.
