E. Morera Serna, MD*; R. Pedraza Alarcón, MD**; M.Pinzón Navarro, MD***.
* Fellow Cirugía Máxilo-Facial. Servicio de ORL. Hospital de San José. F.U.C.S.
** Jefe de Cirugía Máxilo-Facial. Servicio de ORL. Hospital de San José. F.U.C.S.
*** Instructor Cirugía Máxilo-Facial. Servicio de ORL. Hospital de San José. F.U.C.S.
Resumen
Introducción: Las indicaciones tradicionales de la cirugía ortognática son el tratamiento de los desarreglos oclusales no susceptibles de tratamiento exclusivamente ortodóntico, y de las alteraciones de desarrollo del esqueleto facial. Desde hace unos años, la reconstrucción de la vía aérea superior es la nueva indicación surgida para la realización de este tipo de procedimientos. Pacientes y métodos: Realizamos una revisión de 10 pacientes clase II intervenidos de genioplastias y mandibulotomías de avance, por indicaciones estéticas y oclusales. Medimos las dimensiones de los espacios faríngeos superior e inferior en la radiografía lateral de cráneo siguiendo el método de McNamara. Resultados: La media de incremento en el espacio faríngeo superior fue de un 19,1%. La media de avance en el espacio faríngeo inferior fue de un 41,2%. Discusión/conclusiones: La cirugía ortognática, gracias a las modificaciones esqueléticas que produce en el maxilar superior y la mandíbula, es un método eficaz para aumentar las dimensiones de la vía aérea superior. Los cambios en el armazón óseo de puntos concretos de esta región tienen repercusiones generalizadas en el espacio aéreo surpraglótico.
Palabras clave: Síndrome de la apnea obstructiva del sueño, cirugía ortognática, vía aérea superior.
Introducción
La cirugía ortognática, tal como la conocemos hoy en día, fue desarrollada a mediados del siglo XX, fundamentalmente por los trabajos de la escuela germánica y, especialmente por los doctores Trauner y Obwegeser (1-3). La indicación inicial de estos procedimientos era la corrección de alteraciones dentofaciales moderadas y severas, siendo el restablecimiento de una oclusión adecuada el objetivo fundamental.
El impacto de los procedimientos ortognáticos sobre el contorno facial fue dando cada vez más peso al componente estético de este tipo de cirugías. Los efectos psicosociales derivados de la disarmonía estética producida por una alteración dentofacial se constituyeron en una segunda indicación de la cirugía ortognática4.
En la última década del siglo XX la búsqueda de tratamientos curativos para el síndrome de la apnea obstructiva del sueño vino a dar con la tercera gran indicación de los procedimientos ortognáticos, la corrección de la obstrucción a nivel de la vía aérea supraglótica. Los pacientes de S.A.O.S. refractarios a tratamientos conservadores experimentan una tasa de curación por encima del 90% cuando son sometidos a procedimientos ortognáticos estándar tales como las osteotomías sagitales de la mandíbula o la cirugía bimaxilar (5-7). El éxito de estos procedimientos radica en el desplazamiento anterior de las inserciones musculares de la base de la lengua, con un aumento del espacio retroglósico y una disminución global de las resistencias de la vía aérea superior durante el sueño.
A pesar de la conocida eficacia de la cirugía ortognática en la modificación de la vía aérea supraglótica, pocos estudios se han realizado para medir de una manera precisa los cambios cefalométricos en pacientes sometidos a este tipo de procedimientos. Este trabajo realizó una medición de dichos cambios a la vez que analizó la correlación entre las variaciones cefalométricas y la evolución de los síntomas clínicos de obstrucción de la vía aérea superior.
Materiales y métodos
Diez pacientes intervenidos de cirugía ortognática entre los meses de noviembre de 1996 y junio del 2002 por los instructores de Cirugía Oral y Máxilofacial del Servicio de Otorrinolaringología del Hospital de San José fueron seleccionados para entrar en este protocolo.
Se realizó un estudio retrospectivo sobre los cambios en las dimensiones cefalométricas de la vía aérea superior en este grupo de pacientes, su correlación con el tipo de cirugía y su asociación a la variación de la sintomatología obstructiva de la vía aérea supraglótica.
Fue diseñada una base de datos en la que se recogieron datos de filiación, variables preoperatorias como la longitud del espacio faríngeo superior e inferior, calculados por el método de McNamara, la longitud de la mandíbula desde el punto gonion al punto pogonion, siguiendo el método de Águila, variables intraoperatorias, como el tipo de cirugía realizada y la magnitud del avance esquelético, y variables postoperatorias, como el tiempo de seguimiento o la desaparición de los síntomas.
Las dimensiones de los espacios faríngeos y de las variaciones de longitud mandibular y de avance mentoniano se obtuvieron en cada paciente de su cefalometría prequirúrgica y de otra postquirúrgica tomada al menos un mes después de su intervención. Los datos sobre roncopatía crónica se obtuvieron del interrogatorio clínico al paciente; sólo una de las pacientes con roncopatía crónica presentaba signos y síntomas de síndrome de apnea obstructiva del sueño, el cual fue posteriormente confirmado mediante polisomnografía del sueño.
El estudio descriptivo se realizó utilizando la media, la Desviación Estándar (DS) y los valores máximo y mínimo en el caso de variables continuas, y proporciones y tablas de frecuencias para las variables cualitativas. La comparación de las dimensiones de los espacios faríngeos superior e inferior se realizó mediante el test de la T de Student para datos pareados, asignándose una significación estadística para p < 0,05. La comparación de la mejoría de la sintomatología pre y postquirúrgicamente se estableció utilizando el test de 2 colas de la Chi cuadrado de Pearson con corrección de Yates, considerando significación estadística para p < 0,05. Los datos se procesaron con el paquete estadístico SPSS versión 10.0.
Resultados
La edad media de los pacientes fue de 31,4 + 10,8 años, con un rango de 18 a 50 años; la proporción hombre mujer fue de 1:1 (Figura 2).
 Figura 2. Distribución por sexo de los pacientes.
Figura 2. Distribución por sexo de los pacientes.
El 100% de los pacientes cumplían los criterios para ser incluidos dentro de la clase oclusal II de Angle (sobremordida horizontal > 4 mm y cúspide mesiobucal del primer molar superior mesial por la anchura de un bicúspide al menos al surco bucal del primer molar inferior). Nueve de los diez pacientes (90%) presentaban signos de obstrucción de la vía aérea superior durante el sueño, concretamente ronquidos (nueve pacientes, 90%) y apneas del sueño (un paciente, 10%).
Los procedimientos realizados a estos pacientes fueron genioplastia de avance en uno de ellos (10%), osteotomía sagital de mandíbula tipo Obwegeser-Dalpont de avance en uno de ellos (10%), osteotomía sagital de mandíbula tipo Obwegeser-Dalpont de avance más genioplastia de avance en seis de ellos (60%) y osteotomía sagital de mandíbula tipo Obwegeser-Dalpont de avance más genioplastia de avance más osteotomía maxilar Le Fort tipo I de avance en dos de ellos (20%) (Figura 3). Todos los pacientes fueron intervenidos por los dos mismos cirujanos, ambos instructores de la Sección de Cirugía Máxilofacial del Servicio de ORL del Hospital de San José; el seguimiento medio de los pacientes fue de 12,4 + 19,7 meses (rango de 1 a 57 meses).
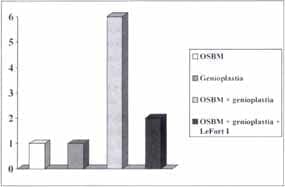 Figura 3. Distribución por cirugía de los pacientes.
Figura 3. Distribución por cirugía de los pacientes.
La media de avance mandibular puro en los pacientes intervenidos de osteotomía sagital tipo Obwegeser-Dalpont de avance fue de 4,5 + 3 mm (rango de 4 a 11 mm). La media de avance mentoniano en los pacientes en los que se hizo cirugía a ese nivel fue de 8,75 + 1,1 mm (rango de 6 a 12 mm) (Figura 4).
 Figura 4. Avance medio de mentón y mandíbula
Figura 4. Avance medio de mentón y mandíbula
La longitud media del espacio faríngeo superior prequirúrgico en nuestro grupo de pacientes, medido según el método de McNamara (distancia desde el punto más posterior del paladar blando, trazando una línea a través del plano palatino, y el punto más anterior de la faringe que contacta con esa recta), fue de 18,8 + 4,5 mm (rango de 15 a 29 mm). La longitud media del espacio faríngeo superior postquirúrgico fue de 22,4 + 3,5 mm rango de 19 a 30 mm) (Figura 5). La diferencia entre estas medidas alcanzó grado de significación estadística con p < 0,005.
 Figura 5. Variación postoperatoria del espacio faríngeo superior.
Figura 5. Variación postoperatoria del espacio faríngeo superior.
La longitud media del espacio faríngeo inferior prequirúrgico, medido también según el método de McNamara (distancia desde el punto más posterior del ángulo mandibular, trazando una línea a través del plano basal mandibular, y el punto más anterior de la faringe que contacta con dicha recta), fue de 8,5 + 2,9 mm (rango de 4 a 12 mm). La longitud media del espacio faríngeo inferior postquirúrgico en los citados pacientes fue de 12 + 2,6 mm (rango de 7 a 15mm) (Figura 6). La diferencia entre estas medidas también alcanzó grado de significación estadística con p < 0,05.
Analizando la correlación entre la magnitud de los cambios de la dimensión mandibular y la variación de la longitud de los espacios faríngeos supraglóticos, pudimos determinar que por cada milímetro que aumentaba quirúrgicamente la distancia entre los puntos gonión y pogonión, la longitud del espacio faríngeo superior se incrementaba 0,27 mm y la del espacio faríngeo inferior lo hacía en 0,25 mm (Figura 7).
 Figura 7. Cambios en los espacios faríngeos en relación con el crecimiento mandibular.
Figura 7. Cambios en los espacios faríngeos en relación con el crecimiento mandibular.
En lo que respecta a la evolución sintomática, los nueve pacientes que presentaban roncopatía crónica preoperatoriamente experimentaron la desaparición de sus ronquidos tras la cirugía. Realizando el análisis estadístico esta variación nos dio una tendencia a la significación estadística con p = 0,10. La paciente afectada de síndrome de apnea obstructiva del sueño mejoró de su patología a nivel sintomático y también polisomnográfico, presentando una normalización postquirúrgica de su índice de apnea-hipopnea (Figura 8).
 Figura 8. Evolución postoperatoria de los síntomas obstructivos.
Figura 8. Evolución postoperatoria de los síntomas obstructivos.
Discusión
El Síndrome de la Apnea Obstructiva del Sueño (S.A.O.S.) es el trastorno respiratorio del sueño más frecuente, con una incidencia reportada del 1 al 3% en los países industrializados (8). La incidencia es mayor en la población masculina y en los sujetos de edad avanzada (9).
La alta morbilidad asociada a esta patología, por sus consecuencias a nivel cardiopulmonar y neurológico, así como la significativa mortalidad asociada a la hipersomnia diurna, hacen que el impacto económico del S.A.O.S. se encuentre por encima de los 16 billones de dólares anuales en los Estados Unidos de América (10).
Debido a los resultados limitados en el tratamiento de esta enfermedad por los procedimientos médicos conservadores y por las técnicas quirúrgicas sobre los tejidos blandos a nivel orofaríngeo, los procedimientos sobre el esqueleto óseo craneofacial han ido ganando cada vez más peso en el manejo rutinario del S.A.O.S (11,12).
La base del éxito de los avances máxilo-mandíbulo-genianos es el aumento del calibre de la vía aérea supraglótica, en el caso del avance maxilar, por el desplazamiento anterior del paladar blando y en el caso del avance mandibular y mentoniano, por el desplazamiento en el mismo sentido de la inserción de la musculatura de la base de la lengua en la porción más anterior de la cara interna de la mandíbula (5,8,13). Los músculos tensados por los procedimientos sobre la mandíbula y el mentón son los insertados en las apófisis geni (geniogloso y genihioideo), el milohioideo y el vientre anterior del digástrico.
A pesar de que dicho cambio en la dimensión de la vía aérea supraglótica sea fundamentalmente en su diámetro anteroposterior, estudios realizados con resonancia magnética nuclear muestran que, contrariamente a lo esperado, el aumento en ese sentido se acompaña también de un incremento de la dimensión transversa (9).
En nuestro estudio hemos podido registrar mediante cefalometrías seriadas esos cambios en la vía aérea supraglótica asociados a los procedimientos ortognáticos estándar. Podemos resaltar como hecho interesante el hallazgo de que en la mayoría de los pacientes, a pesar de que sólo se les realizase cirugía a nivel mandibular o mentoniano, se producían cambios en el espacio faríngeo superior, incluso generalmente de mayor cuantía que en el espacio faríngeo inferior. Ello nos sugiere un comportamiento unitario de la vía aérea supraglótica ante los cambios en la resistencia aérea inducidos por el aumento del calibre en uno de sus puntos, concretamente a nivel retrolingual.
Llama también la atención la desaparición completa de la sintomatología obstructiva de la vía aérea supraglótica en todos los pacientes que la presentaban de manera preoperatoria, y que esta mejoría se mantenga en el tiempo, como hemos podido comprobar en nuestros pacientes de seguimiento por encima de los tres años de postoperatorio. Indudablemente la utilización de fijación estable con placas y tornillos de titanio y la estabilidad de los resultados esqueléticos favorecidos por ésta, hacen que la tasa de recidiva sea extremadamente baja a nivel cefalométrico y, consecuentemente, también a nivel sintomático.
Algunos autores señalan que los procedimientos sobre el esqueleto facial con el fin de corregir los trastornos respiratorios obstructivos del sueño deben ser diferenciados de la cirugía ortognática clásica. La justificación de este razonamiento es el mayor avance esquelético que, según ellos, implican los procedimientos para tratar el S.A.O.S. y algunas variaciones a la hora de diseñar las incisiones sobre la mucosa y el trazo de las osteotomías (9).
Nueve de nuestros diez pacientes (90%) fueron intervenidos por criterios puramente ortognáticos. Una paciente (10%) presentaba un S.A.O.S.
prequirúrgico diagnosticado mediante polisomnografía nocturna; a esta paciente no se le hizo un avance de la mandíbula ni del mentón mayor que el realizado a las otras personas del estudio. Con ello demostramos que la cirugía con indicación de corrección de alteraciones dentofaciales, en nuestra muestra de pacientes, tuvo una variación significativa de las dimensiones de la vía aérea supraglótica correlacionada con mejoría sintomática obstructiva. Nos parece por tanto improcedente hacer distinción sobre estas técnicas en función de la indicación aplicada.
Conclusiones
– La cirugía ortognática de avance mandibular y geniano produce cambios en el calibre de la vía aérea superior mesurables mediante parámetros cefalométricos estándar.
– Los cambios esqueléticos inducen cambios en los tejidos blandos a nivel de la vía aérea superior por desplazamiento anterior de las inserciones de la musculatura de la base de la lengua.
– Los aumentos en el calibre de la vía aérea superior se producen tanto a nivel faríngeo inferior como a nivel faríngeo superior, demostrando el comportamiento unitario de dicho segmento ante los cambios inducidos quirúrgicamente.
– El aumento de diámetro de la vía aérea superior se refleja a nivel clínico en una mejoría o franca desaparición de los síntomas de obstrucción respiratoria durante el sueño.
Abstract
Introduction: Classic indications of orthognathic surgery are the treatment of oclussal disorders and facial esqueleton growth disturbances. Upper airway reconstruction is the new indication of this type of procedures. Patients and methods: A review of ten patients with Angle´s oclussal type II, operated for esthetic and oclussal reasons, was performed. Upper pharyngeal space and lower pharyngeal space measurements in the lateral skull radiograph were made, following McNamara cephalometric method. Results: Mean upper pharyngeal space increment achieved was 19,1%. Mean lower pharyngeal space increment achieved was 41,2%.Discussion/conclussions: Orthoghatic surgery, due to the squeletal modifications of the maxilla and mandible, is an effective tool to enlarge upper respiratory tract size. Specific changes in the skeletal framework have global consecuences in the supraglottic airway.
Key words: Obstructive sleep apnea, orthognatic surgery, upper airway.
Correspondencia:
Eduardo Morera Serna
C/ 116 nº 14A 64, Apto. 702
Bogotá
Colombia
e_morera@hotmail.com
Bibliografía
1. Trauner R, Obwegeser H. Operative oral surgery: The surgical correction of mandibular prognathism and retrognathia with consideration of genioplasty. Oral Surg Oral Med Oral Pathol 1957; 10:677.
2. Obwegeser H. Surgical correction of small or retrodisplaced maxillae. Plast Reconstr Surg 1969; 44:351-365.
3. Stearns J, Fonseca R, Saker M. Revascularization and healing of orthognathic surgical procedures. Oral and Maxillofacial Surgery. W.B. Saunders 2000. Vol 2: 151-168.
4. Surgical management of the hypopharyngeal airway in sleep disordered breathing. Troell R, Riley R, Powell N, Li K. Otol Clin North Am 1998; 31(6): 979-1012.
5. Riley R, Powell N, Guillemault C. Obstructive sleep apnea syndrome: A review of 306 consecutively treated surgical patients. Otolaryngol Head Neck Surg 1993; 108:117.
6. Riley R, Powell N, Guillemault C. Obstructive sleep apnea: Trends in theraphy. West J Med 1995; 162:143.
7. Hochban W, Conradt R, Brandenburg U. Surgical maxillofacial treatment of obstructive sleep apnea. Plast Reconst Surg 1995; 99:619.
8. Holmes J, Waite P. Maxillofacial surgery for treatment of obstructive sleep apnea. Oral and Maxillofacial Surgery. W.B. Saunders 2000. Vol 2: 550-562.
9. Wake up America: A national sleep alert, vol 1. Executive summary and executive report, Report of the National Comission on Sleep Disorders Research. Department of Human Services, Program 470-M, Jacket No. 331-439, 1993.
10. Waite P, Wooten V, Lachner J. Maxillomandibular advancement surgery in 23 patients with obstructive sleep apnea syndrome. J Oral Maxillofac Surg 1989; 47:1256.
11. Riley R, Powell N, Guillemault C. Maxillary, mandibular and hyoid advancement for treatment of obstructive sleep apnea: A review of 40 patients. J Oral Maxillofac Surg 1998; 48:20.
