Una serie de 446 casos en 14 años
Germán Leguizamón M., MD*; Jairo Echeverry, MD**; Mónica Somogyi Rodríguez, MD***.
* Otorrinolaringólogo, Otólogo, Hospital Central de La Policia.
** Profesor Asociado de Pediatría – Epidemiólogo Universidad Nacional.
*** Otorrinolaringóloga Universidad Nacional de Colombia.
Resumen
La Otitis Media Crónica (OMC) es un motivo frecuente de consulta en los Servicios de Otorrinolaringología, constituyendo alrededor del 36% de las consultas; aunque su incidencia no se conoce con exactitud ya que en los diferentes estudios no ha habido acuerdo en cuanto a la clasificación.
El tratamiento de la OMC generalmente es quirúrgico para lograr dos grandes objetivos: curación y restablecimiento de la función auditiva.
Se realizó un estudio descriptivo retrospectivo de tipo serie de casos tratados sobre la experiencia del autor en el manejo de la OMC no colesteatomatosa durante 14 años en el Hospital Central de la Policía, el cual es centro de referencia de patología otológica a nivel nacional, cuyo objetivo fue describir los resultados del tratamiento quirúrgico, con la técnica modificada del autor, sin recurrir en ningún caso a la realización de mastoidectomía simple, ni canaloplastia para mejorar resultados, ni solicitar Tomografía Computarizada de oído. Se describe la técnica personal de la timpanoplastia y se dan recomendaciones importantes para alcanzar resultados exitosos.
Palabras clave: Timpanoplastia, mastoidectomía, Tomografía Computarizada (TC)
Introducción
La Otitis Media Crónica (OMC) constituye un motivo de consulta frecuente en los Servicios de Otorrinolaringología y aunque la incidencia de la OMC no se conoce con exactitud debido a que los estudios realizados utilizan diferentes clasificaciones y parámetros clínicos, se considera que esta entidad tiene una relación cercana con factores socio-económicos, siendo más común y complicada en países en vía de desarrollo.
Las causas de la OMC son múltiples y pueden ser complejas, caracterizadas en todos los casos por la inflamación de larga duración de la mucosa del oído medio, que pueden producir obstrucciones de la trompa de Eustaquio y bloqueos a nivel atical.
El tratamiento médico de la OMC está encaminado a controlar factores predisponentes y a combatir el proceso infeccioso activo de esta patología. En casi todos los casos es necesario recurrir al tratamiento quirúrgico con los objetivos de cerrar la perforación timpánica, mejorar la audición, evitar las recidivas, secuelas y/o complicaciones (1, 2, 3).
Las tasas de éxito de las timpanoplastias en oídos medios crónicos sin colesteatoma con respecto al cierre de la perforación timpánica están alrededor del 90 al 95% y rangos variables en lo pertinente al restablecimiento de la función auditiva, según diferentes autores (2, 4, 5, 6, 7, 8).
Algunas de las causas de fracaso son debidas a varios factores en la técnica quirúrgica, como pueden ser la realización exclusiva de técnicas endoaurales, utilizar técnicas retroauriculares sin extracción pediculada de piel de pared posterior del conducto auditivo externo, colocación de injertos laterales o mediales; como también controles post- operatorios muy frecuentes que incitan a limpieza temprana del material utilizado como sostén (Gelfoam).
Timpanoplastia sin mastoidectomía ni canaloplastia técnica quirúrgica modificada del autor
• Procedimiento realizado bajo anestesia general.
• Microscopio: lente de 200 ò 250 y oculares rectos.
• Rasurado retroauricular 3 cm y superior 1,5 cm.
• Separación de cuero cabelludo con esparadrapo ancho de tela.
• Posición de paciente: Fowler. Cabeza extendida 45°.
• Infiltración retroauricular y endoaural póstero-superior con xilocaína con epinefrina al 1%.
• Vía retroauricular.
• Incisión horizontal en la piel de la pared posterior del conducto auditivo externo hasta las 6 y las 12, a 2 mm por encima del ánulus.
• Incisiones verticales a partir de las 6 y las 12 en la piel del conducto auditivo externo hasta el tercio cartilaginoso.
• Exteriorización de los 180° posteriores de piel del conducto auditivo externo y separación con auto-estático.
• Con los pasos anteriores se logra visibilidad de los 360° del Conducto Auditivo Externo, aun en paredes procidentes, con la acomodación de la cabeza del paciente si es necesario.
• Des-epitelización 360°, 2 mm por encima del ánulus, iniciando en el cuadrante póstero-superior.
• Extracción completa de placas de miringoesclerosis.
• Revisión de cadena osicular.
• Uso de jeringa de 5 cc para lavado con SSN hacia ático, aditus ad antrum, cavidad del oído medio y trompa de Eustaquio.
• Revisión de la permeabilidad de la trompa de Eustaquio.
• Revisión de la des-epitelización.
• Colocación de injerto de fascia temporal autóloga doble medial lateral.
• Cubrimiento con Gelfoam.
• Recolocación de piel de la pared posterior del conducto auditivo externo.
• Taponamiento del conducto auditivo externo con hiladillo impregnado en ungüento antibiótico (Oxitetraciclina).
• En los casos que obligan a reconstrucción funcional siempre utilizamos como prótesis ya sea en forma parcial o total, cartílago homólogo o autólogo de acuerdo al hallazgo operatorio.
• Se utilizan prótesis parciales cuando encontramos estribos móviles, en casos de necrosis de rama larga de yunque o de fijación íncudo maleolar, en estos casos tallamos hexágonos de cartílago colocados en fragmentos hasta alcanzar la altura del neotímpano o lograr contacto con umbo del martillo, para una trasmisión fisiológica.
• Se utilizan prótesis totales en casos de ausencia de supraestructura de estribo con platinas móviles, en estos casos tallamos una cuña de cartílago, la cual debe ser colocada sobre la platina previo cubrimiento de la misma con pericondrio o fascia temporal, igualmente llegando hasta la altura del neotímpano, y en casos de integridad del martillo complementado con cartílago hexagonal hasta el umbo.
• En casos de platina fija se procede a fractura de la misma, cubrimiento con fascia o pericondrio y cuña de
• cartílago hasta neotímpano o hasta umbo si hubiere martillo; este procedimiento se realiza siempre en segundo tiempo funcional con requerimiento de neotímpano íntegro y oído medio estéril.
CUIDADOS POST-OPERATORIOS
• Retiro de taponamiento al octavo día POP.
• Aplicación de tres gotas tópicas (Dexametasona, Neomicina, Polimixina B) tres veces al día durante 12 días; no aplicación de gotas por los siguientes cinco días con el fin de permitir la migración de detritus y gelfoam y nueva aplicación de gotas por 12 días para empujar dichos detritus al exterior.
• Nuevo control al mes, momento en el que si persisten los detritus nos abstenemos de limpieza mecánica y continuamos con la aplicación de gotas tópicas en semanas alternas durante dos meses más.
• Nuevo control al tercer mes con audiometría, previa limpieza de detritus, en caso de que los hubiera.
• Nuevos controles a los 6 y 12 meses con audiometría.
Metodología
Diseño
El presente trabajo es un estudio de tipo de serie de casos tratados y seguidos de forma retrospectiva, en el período de tiempo comprendido entre enero de 1988 y diciembre de 2001.
Población
Todos los pacientes con diagnóstico de Otitis Media Crónica no colesteatomatosa que consultaron al Servicio de Otorrinolaringología del Hospital Central de la Policía, el cual es centro de referencia de patología de oído a nivel nacional, en el período comprendido entre enero de 1988 a diciembre de 2001 y fueron intervenidos quirúrgicamente por el autor con la técnica de timpanoplastia modificada.
Variables
La recolección de los datos se llevó a cabo en los Servicios de Otorrinolaringología y Estadística del Hospital de La Policía. La revisión de las historias clínicas se constituyó en la fuente de información para la obtención de los datos.
Variables continuas
• Edad: variable continua contemplada en años cumplidos.
• Audición prequirúrgica: medida por el promedio de umbrales de conducción aérea en las frecuencias 500, 1000 y 2000 Hz antes de la cirugía.
• Audición postquirúrgica: medida por el promedio de umbrales de conducción aérea en las frecuencias 500, 1000 y 2000 Hz después de la cirugía.
Variables discretas
Se subdividieron en variables independientes y variables dependientes o de resultados.
Variables independientes
• Género: femenino o masculino.
• Oído: derecho o izquierdo.
• Procedimiento quirúrgico: unilateral o bilateral.
• Presencia o ausencia de otorrea durante el procedimiento quirúrgico.
• Tamaño de la perforación de la membrana timpánica.
• También fueron tenidas en cuenta las retracciones de la membrana timpánica.
• Placas de miringoesclerosis.
• Timpanoesclerosis.
• Mucosa del oído medio: Estado sano o patológico (edematosa, polipoidea, atrófica y epidermizada).
• Permeabilidad u obstrucción del orificio ótico de la trompa de Eustaquio.
• Estado de la cadena osicular.
• Tipo de timpanoplastia: se tuvo en cuenta esta variable según la clasificación de timpanoplastia de Zollner y Wullstein, que fue modificada según reconstrucción de la cadena osicular por Farrior (9).
En los casos en los que se realizó procedimiento funcional, se especificó si este fue realizado en el primer tiempo quirúrgico, o si fue diferido en un segundo o tercer tiempo quirúrgico.
Variables dependientes o de resultados
– Cierre de la perforación timpánica: el resultado curativo fue valorado según las características del neotímpano:
– Neotímpano íntegro y normal.
– Neotímpano íntegro y medializado.
– Neotímpano íntegro y lateralizado.
– Tímpano reperforado.
Las valoraciones clínicas del estado de la nueva membrana timpánica fueron realizadas en los controles post quirúrgicos de los 3 meses, 6 meses, 12 meses o mayor tiempo, por medio de otoscopia.
Instrumentos
Se elaboró un formulario para el registro de los datos de la historia clínica, hallazgos intraquirúrgicos y postquirúrgicos (ANEXO 1).
ANEXO 1
FORMULARIO DE TIMPANOPLASTIA SIN MASTOIDECTOMÍA EN EL MANEJO DE LA OMC NO COLESTEATOMATOSA
Historia Clínica # _____________
Edad _____________ Sexo __________
Oído: Derecho ____ Izquierdo ____
HALLAZGOS INTRAQUIRÚRGICOS
Otorrea: Si ____ No ____
Perforación: 0-25% ____ 26 a 50% ____ 51 a 80% ____ subtotal ____
Tímpano íntegro y retraído:Si ___ No___Tímpano íntegro y lateralizado:Si__No __
Placas de miringoesclerosis: Si ____ No ___
Timpanoesclerosis: Si ____ No ____
Mucosa de oído medio: Sana ____ Patológica ____
Trompa de Eustaquio: Permeable ____ Obstruida ____
Estado Cadena osicular: Cadena íntegra: Si ____ No ____ Móvil ____ Fija ___
Necrosis cadena osicular: Si ____ No ____
Martillo ____ Yunque ____ Estribo ____
TIPO DE TIMPANOPLASTIA
Tipo I____ Tipo II ____ Tipo III ____ Tipo IV ____ Tipo Va____ Tipo Vb ____
Segundo tiempo funcional: Si ____ No ____
Tercer tiempo funcional: Si ____ No ____
RESULTADO FUNCIONAL
Promedio tonal auditivo prequirúrgico: _____Db
Promedio tonal auditivo postquirúrgico: _____dB
RESULTADO CURATIVO
Neotímpano íntegro y normal a los 3 meses: Si ____ No ____
Neotímpano íntegro y medializado a los 3 meses: Si ____ No ____
Neotímpano íntegro y lateralizado a los 3 meses: Si ____ No ____
Tímpano reperforado a los 3 meses: Si ____ No ____
Perlas en Conducto Auditivo Externo: Si ____ No ____
Neotímpano íntegro y normal a los 6 meses: Si ____ No ____
Neotímpano íntegro y medializado a los 6 meses: Si ____ No ____
Neotímpano íntegro y lateralizado a los 6 meses: Si ____ No ____
Tímpano reperforado a los 6 meses o más: Si ____ No ____
Neotímpano íntegro y normal a los 12 meses o más: Si ____ No ____
Neotímpano íntegro y medializado a los 12 meses o más: Si ____ No ____
Neotímpano íntegro y lateralizado a los 12 meses o más: Si ____ No ____
Tímpano reperforado a los 12 meses o más: Si ____ No ____
Estos datos fueron transcritos a una base de Excel y posteriormente a Stata 6.0, en donde se rotularon, codificaron y depuraron estos datos para ser analizados estadísticamente. A continuación se describieron las variables contínuas (edad, audición prequirúrgica y postquirúrgica) mediante estadística descriptiva de tendencia central (promedio, mediana y moda) y dispersión (rango, valor mínimo y máximo y desviación estándar); para las variables discretas, se establecieron frecuencias absolutas y relativas; y para cada una de las variables de resultados también se establecieron los intervalos de confianza de 95%.
Mediante ANOVA no paramétrica se estimó la diferencia funcional auditiva antes y después de la cirugía, realizándose un modelo de regresión lineal que predijera el promedio tonal auditivo un año después de la cirugía, teniendo como parámetro exclusivamente la audición prequirúrgica y otro modelo teniendo en cuenta además el estado de la cadena osicular. Finalmente se intentó relacionar las variables independientes que se asociaran con el resultado curativo de la membrana timpánica a través de un modelo de regresión logística.
Resultados
Hicieron parte del estudio 446 pacientes con un rango de edad de 70 años; el paciente de menor edad tenía 4 años y el de mayor edad 74 años. La mitad de los pacientes de la serie tenían una edad de 28 años. La edad promedio fue de 26,9 años (DS 13.3).
De los pacientes de la serie hubo un ligero predominio del género masculino con respecto al femenino (relación de 1.3 a 1); la intervención quirúrgica del oído derecho e izquierdo fue similar.
En el 19,3% de los pacientes se operaron ambos oídos. La presencia de otorrea en el acto quirúrgico fue vista en el 4,5% de los pacientes. La mayoría de las timpanoplastias (55,6%) fueron hechas en pacientes con perforaciones subtotales. El procedimiento fue realizado en tímpanos íntegros, pero retraídos o lateralizados en 24 casos (5,4%).
La presencia de placas de miringoesclerosis y tímpanoesclerosis fue de 57 y 11,7% respectivamente. En los oídos intervenidos predominó el estado anormal de la mucosa del oído medio (66,1%) y la trompa de Eustaquio se encontró permeable en la gran mayoría de los casos (95,7%).
Con respecto al estado de la cadena osicular, esta se encontró íntegra y móvil en el 63% de los casos y con alteraciones en el 37% (Tabla 1).
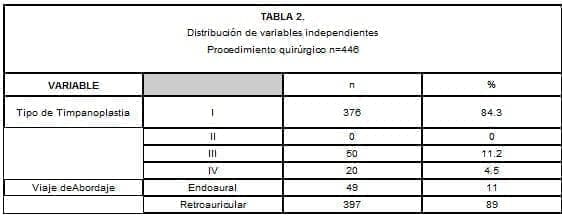
La mayoría de las timpanoplastias realizadas fueron tipo I (84,3%), seguidas de las tipo III (11,2%) y tipo IV (4,5%).
No se realizó ninguna timpanopastia de tipo II.
La vía de abordaje preferida fue la retroauricular en el 89% de los casos (Tabla 2).
Con un intervalo de confianza del 95%, el éxito de las cirugías fue casi total. (Tabla 3).
 *Intervalode confianza 95%
*Intervalode confianza 95%
De los 446 pacientes del estudio, todos tenían audiometría prequirúrgica y 323 también tenían informe de audiometría postquirúrgica. No se encontraron los datos de 123 audiometrías post- quirúrgicas. Cinco pacientes del total de la serie presentaban cofosis previa a la intervención quirúrgica. El menor valor del promedio tonal auditivo en la vía aérea antes de la cirugía en las frecuencias de 500, 1000 y 2000 Hz fue de 20 dB y el mayor fue de 80 dB, exceptuando los pacientes con cofosis. El promedio prequirúrgico de todos los pacientes fue de 44 dB; la mitad de los pacientes previa a la realización de la timpanoplastia, tenían un promedio tonal auditivo de 40 dB (Tabla 4).

El menor valor del promedio tonal auditivo en la vía aérea después de la cirugía fue de 0 dB y el mayor fue de 60 dB, exceptuando los pacientes con cofosis. El promedio post quirúrgico de todos los pacientes fue de 21 dB; la mitad de los pacientes posterior a la cirugía tenían un promedio tonal auditivo de 20 dB. (Tabla 5). Requirieron un segundo tiempo quirúrgico funcional 11 pacientes (2,5%) de la serie y 2 un tercer tiempo funcional (0,45%).

ca y luego dividiendo el resultado entre la mediana tonal prequirúrgica. El porcentaje de ganancia auditiva, teniendo en cuenta el promedio tonal auditivo en decibeles de la vía aérea en las frecuencias de 500, 1000 y 2000, después de la cirugía fue del 50% con respecto a la audición prequirúrgica. A través de la prueba de Kruskal-Wallis test se pudo establecer que existió una diferencia de audición antes y después de la cirugía estadísticamente significativa. (chi-cuadrado = 177.250 con 12 d.f. valor-p 0.0001) (kruskal-wallis p: 0.0001).
Se realizó un modelo de regresión lineal que predijera la audición pos quirúrgica a un año, teniendo como parámetro exclusivamente la audición prequirúrgica (p = 0.0001), mediante la siguiente fórmula:
Audición Postquirúrgica = – 9.325975+(0.6807073 X decibeles prequirúrgicos).
También se realizó un modelo que predice la audición postquirúrgica de acuerdo, no solo a la audición prequirúrgica, sino teniendo en cuenta otras variables importantes (p = 0.0001), mediante la siguiente fórmula:
Audición Postquirúrgica = 1.965783 + (3.44 x necrosis de martillo*) + (7.58 x necrosis de estribo**) + (- 6.47 x CIM***) + 0.53 x dB prequirúrgicos.
* Necrosis de martillo: Si: valor 1; no: valor 0.
**Necrosis de estribo: Si: valor 1; no: valor 0.
*** Cadena íntegra y móvil: Si: valor 1; no: valor 0.
Estos modelos de regresión lineal predicen de forma estadísticamente significativa la audición postoperatoria a los 12 meses (p: 0,0001).
También se realizó un modelo de regresión logística, el cual intentó predecir el resultado curativo o cierre de la membrana timpánica a los 12 meses después de la cirugía, sin embargo, éste no fue estadísticamente significativo; ese modelo contempló variables como la presencia o ausencia de otorrea, placas de miringoesclerosis, tímpanoesclerosis, el estado de la mucosa y de la cadena osicular.
Se construyeron modelos para cada una de estas variables con respecto al cierre de la perforación timpánica al año después de la cirugía, no pudiendo obtener alguno de significancia estadística; sin embargo, hubo una tendencia a que el estado de la mucosa del oído medio se relacionara con los resultados de la cirugía en términos curativos.
Discusión
La academia y la docencia en las diferentes áreas, debe siempre propender a la enseñanza fácil, digerible y práctica de los procedimientos otorrinolaringológicos; nuestra principal función como docentes con experiencia es el mostrar coherentemente los detalles exitosos en la cirugía, para que nuestros futuros colegas puedan ofrecer a sus pacientes altos porcentajes de éxito.
Se presentó una tendencia de cirugía en pacientes jóvenes, en edades productivas; sin embargo, se intervinieron pacientes en edades extremas de los 4 a los 74 años.
La otorrea no fue un factor influyente en los resultados curativos; en nuestra serie de pacientes el porcentaje de oídos infectados fue bajo, sin embargo, todos fueron operados sin aplazar la intervención por este hecho.
El oído crónico en la mayoría de los casos se presenta con perforaciones subtotales o de menor tamaño, pero casi siempre acompañadas en los restos timpánicos de placas de miringoesclerosis. En la técnica quirúrgica presentada siempre se deben extraer dichas placas sin importar el tamaño final de la perforación, hecho que no afecta el resultado curativo postoperatorio. El encontrar mucosas patológicas en el oído medio no fue un factor determinante en el resultado curativo; se espera también que la mucosa de la mastoides se encuentre alterada y no por este hecho se deben realizar mastoidectomías.
En todos los casos de OMC no colesteatomatosa en los que erróneamente se han ordenado tomografías, el hallazgo común es encontrar mastoides escleróticas, por tanto este estudio radiológico no aporta datos que puedan influir o ayudar en el procedimiento quirúrgico. El orificio ótico de la trompa de Eustaquio es rutinariamente revisado y permeabilizado en el acto quirúrgico y es por eso que esta patología no tuvo influencia en la curación de la enfermedad.
Aunque las clasificaciones de timpanoplastias (I, II, III y IV) (9), son académicamente útiles, en nuestra práctica de 14 años de experiencia, el tipo II no fue realizado en ninguno de los casos.
En los casos de timpanoplastia tipo III y IV siempre utilizamos cartílago homólogo o autólogo como recurso de fácil obtención, económico y funcionalmente exitoso.
La mayoría de los abordajes fueron retroauriculares, pues ofrecen una mejor visibilidad sobre el marco timpanal, permite trabajar con las dos manos y en general aporta muchas ventajas eficientes sobre la vía endoaural.
Conclusiones
No hubo variables independientes que influyeran de forma estadísticamente significativa en los resultados curativos del neotímpano (placas de miringoesclerosis y timpanoesclerosis, otorrea, mucosa del oído medio, trompa de Eustaquio y estado de la cadena osicular), lo cual confirma la importancia de la técnica quirúrgica como predictora del resultado curativo (neotímpano íntegro de características normales).
Con respecto a la funcionalidad, las mismas variables independientes si fueron estadísticamente significativas en los resultados auditivos postoperatorios.
La posición quirúrgica del paciente, el uso de oculares rectos, la vía retroauricular con colgajo exterior pediculado, la desepitelización de 360 grados a 2 milímetros, la revisión y permeabilización tanto de la trompa de Eustaquio, como del ático y aditus ad antrum, desbloqueando estos espacios y lavando con suero, el uso de injerto de fascia autóloga doble medial lateral y un postoperatorio de evolución “natural’’ (controles al octavo día, un mes, tres meses, seis meses y un año) hacen que el tratamiento quirúrgico de la otitis media crónica se convierta de un «dolor de cabeza» para algunos otorrinolaringólogos a una cirugía metodológicamente corriente, exitosa y por supuesto benéfica para el paciente, el cirujano y las instituciones.
Si a todas las ventajas descritas y demostradas sumamos que con la técnica del presente trabajo no se requieren tomografías, no se utilizan otótomos y el postoperatorio se limita a pocos controles, minimizamos las complicaciones, simplificamos los estudios prequirúrgicos, disminuimos las reintervenciones y los costos totales se bajan considerablemente.
A pesar de todos los beneficios establecidos en el presente trabajo se abre la discusión para que esta técnica sea comparada con técnicas similares en cuanto a los resultados presentados.
Abstract
Chronic Otitis Media (COM) is a frecuent reason of consultation in Otorhinolaryngology Services, constituting 36% of consultations; its incidence is not known exactly because there isn’t any agreement according to the classification.
The treatment of COM is generally surgical in order to achieve two main goals: healing and recovery of the auditory function. A descriptive retrospective study of series of cases was made on the author´s experience in the treatment of non cholesteatomatous COM during 14 years at Hospital Central de la Policía, that is the center of reference of ear´s pathology in the country, which described the results of the surgical treatment using the author´s technique without mastoidectomy, canalplasty or Computed Tomography.
A personal technique of tympanoplasty is described and important recommendations are given to reach successful results.
Correspondencia:
Dr. Germán Leguizamón. Hospital Central de La Policía,
Servicio de Otorrinolaringología. E-mail: germanleguizamonmedina@hotmail.com
Dr. Jairo Echeverry. E-mail: jechever@bacata.usc.unal.edu.co
Dra. Mónica Samogyi. Universidad Nacional de Colombia,
Facultad de Medicina, oficina 201. E-mail: monicasomogyi@hotmail.com
Bibliografía
1. Brackmann D. Otologic Surgery. W. B. Saunders Company. 1994.
2. Bluestone C., Klein J. Otitis media in Infants and Children. Second Edition. W.B. Saunders Company, 1995. BAJAJ Y., et al. Tympanoplasty in Children a Prospective Study. Journal Laryngology Otology, Dec 1998. V 112, N 12, p 1147-1149.
3. Caldas N. Chronic Otitis Media and Otitis Media Complications. Pediatric Otorhinolaryngology Manual, IFOS, 1996. p 33-41.
4. Bajaj Y., et al. Tympanoplasty in Children a Prospective Study. Journal Laryngology Otology, Dec 1998. V 112, N 12, p 1147-1149.
5. Gerber M., et al. Hearing Results after Primary Cartilage Tympanoplasty. Laryngoscope, Dec 2000. V 110, N 12, p 1994-1999.
6. Lancaster J. et al. Paediatric Tympanoplasty. Journal Laryngology Otology, Jul 1999. V 113, N 7, p 628-632.ALBU S., et al. Prognostic Factors in Tympanoplasty. Am Journal Otol, Mar 1998. V 19, N 2, p 136-40.
7. Mishiro Y., et al. Timpanoplasty with and without mastoidectomy for non cholesteatomatous chronic otitis media. Eur Arch Otorhinolaryngology, 2001. V 258, N 1, p 13-15.
8. Tos M., et al. Results of Tymapnoplasty in Children after 15 to 27 years. Ann Otol Rhinol Laryngol, Jan 2.000. V 109, N 1, p 17-23. CUMMINGS C. et al. Otolaryngology Head and Neck Surgery. Tirad Edition. Mosby, 1998. p 3027-3043, 3051-3073.
9. Goycoolea M., et al. Atlas of Otologic Surgery. W. B. Saunders Company, 1989. p 218 – 235.
10. Albu S., et al. Prognostic Factors in Tympanoplasty. Am Journal Otol, Mar 1998. V 19, N 2, p 136-40.
11. Cummings C. et al. Otolaryngology Head and Neck Surgery. Tirad Edition. Mosby, 1998. p 3027-3043, 3051-3073.
12. Díaz A., Chiossone J. y cols. Complicaciones de la otitis media crónica: Experiencia en el Hospital Universuitario de Caracas. Acta de Otorrinolaringología y Cirugía de Cabeza y Cuello. Vol 24, N 3, Nov 1996.
13. Fish U. Timpanoplastia, Mastoidectomía y Cirugía del Estribo. Primera Edición en Español. Lerner Ltda. 1996. GOYCOOLEA M., et al. Atlas of Otologic Surgery. W. B. Saunders Company, 1989. p 218 – 235.
14. Jackson G. The Chronic Draining Ear. Current Therapy in Otolaryngology. Head and Neck Surgery. Sixth Edition. Mosby, 1998.
15. Kelsall D. Ossicular Problems in Chronic Otitis Media. Therapy in Otolaryngology. Head and Neck Surgery. Sixth Edition. Mosby, 1998.
16. Kim S., Blakey B. Does chronic otitis media cause sensorineural hearing loss. J. Otolaryngology, Feb 1996. V 27, N 1.
17. Lee K., Schuknecht H. Results of Timpanoplasty and Mastoidectomy at the Massachussets Eye and Ear Infirmary. The Laryngoscope, Mar 1977.
18. Merchant S., et al. Efficacy of Tympanomastoid Surgery for control of infection in active choronic otitis media. Laryngoscope, Jul 1997;Vol 107, N 7.
19. Nadol J. Causes of Failure of Mastoidectomy for Chronic Otitis Media. Laryngoscope, Vol 95, Abril 1985.
20. Paparella M., y col. Otorrinolaringología. Tercera Edición. Editorial Médica Panamericana, 1994. p 1582-1615.
21. Parisier S., Edelstein D. Cholesteatoma. The Otolaryngologic clinics of North America. 1989; Vol 22, N 5.
22. Podosihin L., Fradis M. Results of Surgery for Chronic Otitis Media: a 5 year study. Rev Larybngology Otology, Rhinology Bord. 1995; Vol 116, N 2.
23. Rivas J., Ariza, H. Otología. Colombia Imprenta y Publicaciones de las Fuerzas Militares, 1992.
24. Rizer F. Overlay versus Underlay Tympanoplasty. Part I and II. Laryngoscope, Dec 1997. V 107, p 26-36.
25. Rosenberg S., Silverstein H, et al. Use of endoscopes for chronic ear surgery in children. Arch Otolaryngology Head Neck Surgery. 1995;Vol 121, N 8, August.
26. Schuknecht H. Pathology of the Ear. Second Edition. Lea & Febiger, 1993.
27. Tai C., et al. Age and the Prognosis ofr Tympanoplasty Type I. Kaohsiung Journal Med Sci, Sep 1998. V 14, N 9, p 542.547.
28. Vartiaine E. Hearing Results of Surgery for Surgery for Chronic Otitis Media without cholesteatoma. Ear Nose and Trota Journal, 1995; vol 74, N3 Mar.
29. Vrabec J. et al. Meta-analysis of Pediatric Tympanoplasty. Arch Otolaryngol Head and Neck Surgery. May 1999. V 125, N 5, p 530-534.

Quisiera saber, cuanto me cuesta la reconstrucción de la membrana timpanica?
Beatriz buenos días, somos un portal de contenido y no tenemos conocimiento sobre tarifas.