12 años de experiencia
Vicente Pino Rivero, MD*, Luis Marqués Rebollo, MD**; Juan Álvarez Domínguez, MD**;
José Manuel Pereda Tamayo, MD** y Antonio Blasco Huelva, MD***
* Facultativo Especialista de Otorrinolaringología (ORL).
** Adjunto de ORL.
*** Jefe de Servicio ORL.
Hospital infanta Cristina. Badajos, España.
Resumen
Presentamos un estudio retrospectivo de 103 paratiroidectomías realizadas sobre un total de 105 pacientes remitidos con diagnóstico de hiperparatiroidismo, entre los años 1990 y 2001, y candidatos a cirugía. 80 pacientes eran mujeres frente a 25 varones, con una edad media de 54 años.
Procedemos a revisar las manifestaciones clínicas principales que presentaban los enfermos, tipo de hiperparatiroidismo, pruebas de imagen o complementarias solicitadas y tipo de intervención quirúrgica realizada. Analizamos las principales complicaciones obtenidas; hasta octubre del 2001 sólo hemos tenido un caso de paresia recurrencial, con un 23,8% de hipocalcemias transitorias y un 1,9% de definitivas. La evolución de los pacientes fue bastante positiva en general si exceptuamos cuatro casos de pacientes intervenidos en los que persistió la hipercalcemia. Por último defendemos la utilización del llamado test de la Paratohormona intacta rápida (rapid PTHi test), para evitar una exploración bilateral en los hiperparatiroidismos primarios.
Palabras clave: Hiperparatiroidismo. PTH i.
Introducción
Los hiperparatiroidismos que no responden a tratamiento médico condicionan generalmente una serie de manifestaciones clínicas y secuelas para los pacientes que los sufren. En estos casos, el mejor tratamiento a ofertar lo constituye la cirugía de las glándulas paratiroides. Nuestro Servicio de ORL lleva realizando, desde abril de 1990, este tipo de cirugía que requiere unos adecuados conocimientos anatómicos y entrenamiento quirúrgico.
La mayoría de los hiperparatiroidismos son primarios, es decir, debidos a la presencia de adenomas que pueden afectar a cualquiera de las cuatro glándulas. Le siguen en frecuencia los secundarios, generalmente debidos a una insuficiencia renal crónica que condiciona una hiperplasia de las cuatro paratiroides. En nuestra revisión recogemos también tres casos de hiperparatiroidismo terciario, que son formas autónomas evolutivas de los anteriores con fracaso incluso tras trasplante renal.
Actualmente continúa la discusión entre los defensores y detractores de la solicitud de pruebas complementarias previas a la cirugía (fundamentalmente ecografía y gammagrafía). Nosotros habitualmente las solicitamos pero creemos que lo más importante debe ser la experiencia del equipo quirúrgico.
Otro de los parámetros del estudio es el tipo de cirugía realizada. En el caso de las formas primarias de la enfermedad creemos útil la determinación de la llamada PTHi rápida con objeto de evitar una exploración bilateral. En la evolución de los pacientes aportamos las complicaciones obtenidas, haciendo hincapié en las persistencias de hipercalcemias, parálisis recurrenciales e hipocalcemias.
Consideramos las hipercalcemias postquirúrgicas y las hipocalcemias definitivas como fracaso de la cirugía.
Por último realizamos una revisión bibliográfica actualizada al respecto y animamos a los otorrinolaringólogos a realizar este tipo de cirugía pues proporciona buenos resultados habitualmente y sobre todo, podemos constatar en posteriores revisiones en consulta la mejoría que experimentan un elevado número de pacientes, sobre todo a nivel de manifestaciones osteoarticulares, HTA, manifestaciones digestivas y litiasis renal.
Material y métodos
Desde abril de 1990 hasta octubre del 2001 hemos realizado un total de 103 paratiroidectomías sobre 105 pacientes remitidos y vistos en nuestras consultas externas con diagnóstico de hiperparatiroidismo (Figura 1). Realizamos un estudio retrospectivo analizando una serie de variables preoperatorias y postoperatorias. Entre las primeras incluímos la edad y el sexo, servicio que remite al paciente, tipo de hiperparatiroidismo, determinación preoperatoria de calcio y paratohormona (PTH) y clínica de presentación. Entre las variables postoperatorias incluímos también la determinación de calcio y PTH, la localización de las paratiroides extirpadas, diagnóstico anatomopatológico y complicaciones derivadas del acto quirúrgico. La edad de los pacientes osciló entre los 14 años del paciente más joven y los 79 años, con una media de edad de 54. Respecto al sexo, la mayoría eran mujeres (80 pacientes) frente a 25 varones. 67 pacientes fueron remitidos por el servicio de endocrinología, 33 por nefrología y los tres restantes fueron diagnosticados por nuestro servicio de ORL.
El hiperparatiroidismo primario representó el 75,24% de los casos, seguido por los hiperparatiroidismos secundarios (21,9%). Tres pacientes (2,86%) presentaban un hiperparatiroidismo terciario.
Respecto a las manifestaciones clínicas de los pacientes de nuestra serie, la principal fue la litiasis renal que presentaban un 47,6% de los enfermos, seguida por el dolor osteomuscular (39%) y la HTA(32%). Destacamos también que casi una cuarta parte de nuestros pacientes se encontraban en diálisis. Las hipercalcemias asintomáticas sólo se constataron en 15 casos.
Previamente a la cirugía solemos solicitar alguna prueba de imagen: Ecografía, Gammagrafía (con Tecnecio 99 sestamibi), TAC o RMN, siendo las dos primeras reseñadas las más utilizadas. Desde mediados del 2000 contamos en nuestro hospital con la determinación rápida de la PTH intacta pre y postoperatoria, cuyo resultado podemos tener en minutos y con el paciente todavía en la mesa de quirófano.
Las complicaciones postoperatorias estudiadas fueron la paresia o parálisis recurrencial, la hipocalcemia transitoria o definitiva (aquella que no se recupera y persiste más de 1-2 meses), hemorragia, infección de la herida quirúrgica, serohematoma y persistencia de la hipercalcemia.
Para la recogida y procesamiento de todos los datos utilizamos los programas Sigma y Micrososft Access (Windows 2000). Para los gráficos, Harvard Graphics 3.0.
Resultados
Se practicaron 73 resecciones de adenomas de paratiroides; 26 paratiroidectomías subtotales y 4 paratiroidectomías totales con autotrasplante bien en el músculo esternocleidomastoideo homolateral o bien en el antebrazo. En dos pacientes realizamos una cirugía exploradora cervical sin paratiroidectomía ya que no encontramos ni paratiroides patológicas tras una búsqueda meticulosa. En estos pacientes persistió la hipercalcemia tras la cirugía. No han sido reintervenidos hasta la fecha.
La sensibilidad de las exploraciones complementarias previas a la cirugía fue de un 60,2% para la ecografía y de un 67,3% para la gammagrafía, siendo algo más elevado este porcentaje para la TAC y la RMN porque el número de casos fue menor
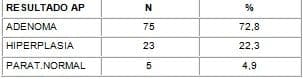
El resultado Anatomopatológico (AP) definitivo fue el siguiente: adenomas (72,8%), hiperplasia (22,3%) y paratiroides normales (4,9%). No hemos encontrado de momento ningún caso de adenoma doble, pero si asociación apreciable con patología tiroidea (16,2%) y cinco paratiroides con localización atípica (tres intratiroideas y dos en lengüeta tímica). No tenemos ningún caso de carcinoma de paratiroides
En nuestra serie encontramos un predominio de adenomas en las paratiroides inferiores (85,3%) sobre las superiores. La paratiroides que con más frecuencia se encontraba afectada fue la inferior derecha. No hemos encontrado una justificación convincente en la literatura para este resultado.
La prueba de la PTH i rápida la hemos empleado en diez pacientes hasta la fecha (dos hiperparatiroidismos secundarios y ocho primarios). Esta prueba es relativamente reciente y, a diferencia de la PTHi determinada por bioquímica normal, nos permite conocer los resultados en pocos minutos y en el acto quirúrgico. Si sospechamos un adenoma por las pruebas de imagen podemos buscarlo, resecarlo y determinar los niveles de PTHi pre y postcirugía.
Si dichos niveles, tras la resección, descienden más de un 70% respecto a los previos, podemos tener la seguridad de no dejar en el lado contralateral más tejido paratiroideo hiperfuncionante, con lo que podemos evitar una posible lesión del otro nervio recurrente y acortamos el tiempo quirúrgico. De los 10 casos en que hemos realizado dicha determinación, sólo en uno de ellos no obtuvimos la normalización de la PTHi, aunque si un descenso del 72% (significativo). La evolución de todos ellos fue buena, sin complicaciones.
Las cifras de calcio disminuyeron paulatinamente en la mayoría de los pacientes. Sin embargo, tenemos 21 casos de hipocalcemias transitorias y dos casos de hipocalcemias definitivas. Hemos tenido un solo caso de paresia recurrencial que desapareció a las 4-6 semanas. Estimamos el fracaso quirúrgico (cuatro persistencias de hipercalcemias y dos hipocalcemias definitivas) de nuestra serie en un 4,7% con una tasa de éxito superior al 95%, que constatamos en nuestra consulta externa mediante la mejoría sintomática de los pacientes.
Discussión
Cada vez es mayor el número de hiperparatiroidismos diagnosticados en análisis de rutina (1). Existe una clara predilección por el sexo femenino, como ocurre en nuestra serie y la clínica de presentación es muy variable comprendiendo desde pacientes asintomáticos hasta manifestaciones osteoarticulares, digestivas, renales, musculares, etc. (2). En nuestra serie la litiasis renal fue el síntoma más frecuente (47,6%) y destacamos el alto número de pacientes en diálisis (24,8%). Cuando fracasa el tratamiento médico, la cirugía constituye la mejor elección para intentar la mejoría de los pacientes.
Las formas primarias (adenomas paratiroideos) son las más frecuentes seguidas de los hiperparatiroidismos secundarios y terciarios en este orden, en general (2).
La solicitud previa de pruebas complementarias sigue siendo un tema muy debatido en la actualidad. Nosotros pensamos, al igual que otros muchos autores (2, 3, 4, 5), que debe prevalecer la experiencia del cirujano pero que la solicitud rutinaria de una ecografía y una gammagrafía puede ayudar al equipo quirúrgico con una relación costo/beneficio y beneficio/riesgo muy aceptable. En nuestra serie, la sensibilidad de la ecografía y la gammagrafía fue menor del 65%, siendo algo más elevada para la TAC y RMN porque el número de casos en los que se utilizó fue menor (sesgo). La determinación de los valores de la PTHi durante el acto quirúrgico mediante el llamado test rápido o turbo ha supuesto un gran avance en la cirugía del hiperparatiroidismo, sobre todo en las formas primarias, pues si los valores descienden más de un 70% podemos tener la seguridad de no dejar otra glándula patológica o atípica. La fiabilidad de la determinación oscila entre un 95 y un 100% según series como las de Soferman y Molinari (7). Esto es posible debido a la corta vida media de la paratohormona (estimada en minutos), por lo que podemos tener un resultado con el paciente todavía en quirófano en un plazo máximo de 15-20 minutos. Uno de los “inconvenientes” de la prueba de PTH i rápida es su elevado costo económico, pero creemos que sería aconsejable disponer de ella de rutina en hospitales con experiencia en cirugía del hiperparatiroidismo. Además, permite acortar la duración de la cirugía y evitar una posible lesión recurrencial contralateral al lado explorado.
En el estudio de Sokoll (6) sobre 200 casos consecutivos en los que determinó la PTH i rápida pre y postoperatoria, se pone de manifiesto la utilidad de esta prueba para predecir el éxito de la cirugía. Otros estudios avalan también este hecho (9).
En nuestra serie, al igual que en otras publicadas (10, 11), el diagnóstico anatomopatológico mayoritario fueron los adenomas (72,8%) seguido de las hiperplasias (22,3%). No hemos encontrado hasta la fecha adenomas dobles ni carcinomas de paratiroides. En los hiperparatiroidismos secundarios y terciarios, debemos buscar las cuatro paratiroides. También realizaremos una exploración cervical bilateral si las pruebas de imagen en el hiperparatiroidismo primario son negativas o los niveles de PTH no descienden más de un 70%. En los hiperparatiroidismos secundarios solemos realizar paratiroidectomía subtotal o una paratiroidectomía total con autotrasplante en el esternocleidomastoideo o en el antebrazo del paciente (14). En este último caso se facilitaría la localización de la paratiroides trasplantada en caso de reintervención.
Hemos encontrado cinco paratiroides en localización atípica (tres intratiroideas y dos en lengüeta tímica) (13).
Destacamos la asociación con patología tiroidea, generalmente con nódulos tiroideos o bocio multinodular (16,2%).
Entre las complicaciones postoperatorias tenemos un caso de paresia recurrencial transitoria que consideramos aceptable para el número de casos (105 pacientes) y nervios recurrentes expuestos (163). El 22,8% de hipocalcemias transitorias y 2,1% de definitivas es similar a la de otros autores. No hemos encontrado una relación significativa que relacione el hiperparatiroidismo secundario con un mayor índice de hipocalcemias.
Consideramos como fracaso quirúrgico los casos de dos pacientes en los que se realizó cirugía exploradora cervical sin visualizar ninguna paratiroides anómala (en ambos no descendieron los niveles de calcio), dos hipercalcemias persistentes y dos hipocalcemias definitivas postoperatorias. Globalmente consideramos que la tasa de éxito quirúrgico es superior al 95% lo cual, nos anima a seguir realizando este tipo de cirugía.
No hemos realizado ninguna intervención mediante endoscopia (cirugía mínimamente invasiva). Creemos que deben seleccionarse los casos y que pueden tener limitaciones y ventajas (12).
La evolución clínica de los pacientes suele ser satisfactoria con mejoría significativa de sus manifestaciones, sobre todo las osteoarticulares y renales. La cirugía del hiperparatiroidismo requiere un equipo quirúrgico bien entrenado y con altas dosis de paciencia, pues en ocasiones no es fácil localizar las cuatro glándulas, sin obviar la posible existencia de una quinta y/o la localización atípica. Cada vez es mayor el número de otorrinolaringólogos que realizan esta cirugía y al igual que otros autores ( 2, 10), creemos que el ORL es el especialista más apropiado para realizarla.
Abstract
We present a retrospective study of 103 parathyroidectomies performed on a total of 105 patients remitted with hyperparathyroidism diagnosis between 1990 and 2001, and candidates for surgery. 80 patients were females and 25 males, with a median age of 54 years. We proceeded to review the main clinical manifestations of the patients, type of hyperparathyroidism, image and supplementary tests requested and type of surgical procedure performed. We analyzed all the main complications arising; as of October 2001 we have only observed one case of recurrent paresis, with 23,8% of temporary hypocalcemias and 1,9% definite. The evolution of patients, in general, was very positive with the exception of four cases of patients undergoing surgery where hypercalemia persisted. Lastly, we support the use of the socalled rapid PTHi test, to prevent bilateral exploration in primary hyperthyroidism.
Key Terms: Hyperparathyroidism. PTH i.
Correspondencia: Dr. Vicente Pino Rivero (ORL) Avda. Antonio Masa Campos Nº3 5ºG 06005 Badajoz (España)
Bibliografía
- Hertig A, Maruani G, Paillard M, Houillier P. Primary hyperparathyroidism.
Nephrologie 2000;21(6):283-90. - Toledano A, De Diego J.I., Bernáldez R, Gavilán J. Resultados de la cirugía del hiperparatiroidismo. Acta Otorrinolaringológica Española, 48,7(551-555),1997.
- Lumachi F, Zucchetta P, Marzola MC, et al. Advantages of combined technetium 99m sestamibi scintigraphy and high-resolution ultrasonography in parathyroid localization: comparative study in 91 patients with primary hyperparathyroidism. European Journal Endocrinology 2000 Dec;143(6):755-60.
- Villar G, Ugarte Abasolo E, Echevarría A, Vázquez JA. Usefulness of preoperative location studies in the initial surgical intervention in primary hyperparathyroidism. Medical Clinics (Barcelona), 1998;110(8):285-9.
- Chang CW, Tsue TT, et al. Efficacy of preoperative dual-phase sestamibi scanning in hyperparathyroidism. American Journal of Otolaryngology 2000 Nov-Dec;21(6):355-9. Acta de OtorrinolaringologÌa & CirugÌa de Cabeza y Cuello Vicente Pino R, Luis MarquÈs R, Juan ¡lvarez D, JosÈ M. Pereda T. y Antonio Blasco H.
- Sokoll LJ,Drew H and Udelsman R. Intraoperative parathyroid hormone analysis:A study of 200 consecutive cases. Clinics of Chemistry 2000 Oct;46(10):1662-8.
- Soferman RA, et al. Surgical management of primary hyperparathyroidism. Otolaryngology Head and Neck Surgery 1998.124:1056-1059.
- Lokey J, Pattou F, Mondragón-Sánchez A, Minuto M, et al. Intraoperative decay profile of intact(1-84) parathyroid hormone in surgery for renal hyperparathyroidism in a consecutive series of 80 patients.Surgery 2000 Dec; 128(6):1029-34.
- Martín M, De la Cruz Vigo F, Martínez H, Larrodera ML, Ortega G. Intraoperative serum parathyroid hormone measurement in the surgical treatment of hyperparathyroidism. Medical Clinics (Barcelona) 1997;109(6):201-6.
- 10. Gavilán C, Gavilán J, Tomás MD. Consideraciones técnicas y resultados en la cirugía del hiperparatiroidismo. Anales de Otorrinolaringología 1986;3:1777-82.
- Roka R, Niederle B, Kovarik J, et al.Clinical long-term results after parathyroidectomy for primary hyperparathyroidism. Acta Chir. Scand 1987;153:513-20.
- Miccoli P, Monchik JM. Minimally invasive parathyroid surgery. Surgical Endoscopy 2000;14(11):987-90.
- Maxwell B, Carter WB, Smith BM and Perry RR. Multiple ectopic parathyroid glands. American Surgery 2000 Nov;66(11):1028-31.
- Niederle B, Roka R, Brenan MI. The transplantation of parathyroid tissues in MEN: development, indication, tecniques and results. Endocrine Rev 1982(3):245-279

