- La lactancia materna exclusiva es la práctica alimentaría más utilizada en los neonatos de la ciudad de Barranquilla.
- La administración de la lactancia materna exclusiva se relaciona más frecuentemente con la presencia de patologías gastrointestinales, infecciosas y alérgicas durante la niñez, que cuando se administran fórmulas a temprana edad.
Propósito
La leche materna es el alimento ideal para los neonatos y lactantes. Al igual que todos los mamíferos, las mujeres son capaces de producir la leche ideal para sus crías.
La razón más importante para la realización de este trabajo es evaluar retrospectivamente, durante un período de 15 años. La influencia de la lactancia materna en el desarrollo físico de un niño que la recibe exclusivamente durante los primeros cuatro meses de su vida. Y determinar la prevalencia de determinadas enfermedades de presentación común en la infancia.
Además, establecer los factores benéficos de la lactancia materna en nuestra región, con el fin de promover el apoyo de esta saludable práctica en nuestras Instituciones de Salud, y al mimo tiempo, sensibilizar al cuerpo médico y demás trabajadores de la salud de entidades materno-infantiles, para que lideren diferentes actividades de apoyo y promoción.
Marco Teórico
Lactancia materna
El arte de dar el pecho y la ciencia de la lactancia se vio avanzar a través de los últimos años, mientras la incidencia y duración de la lactancia materna tuvo altibajos marcados en todo el mundo durante el siglo XX. América latina y el Caribe se encuentran, al final de este siglo, en una fase en que la mayoría de las mujeres aún inician la lactancia materna.
Sin embargo, la duración en muchos lugares es corta, menos de un año, principalmente en la población de mayores ingresos económicos (16).
La Academia Americana de Pediatría recomendó en diciembre de 1997 que todos los niños reciban leche materna por lo menos hasta cumplir el primer año vida. Anteriormente recomendaba sólo seis meses de alimentación al pecho.
Esta nueva y vigorosa aprobación, es el resultado de cúmulo de investigaciones que confirman y expanden las ventajas que la leche materna tiene para el recién nacido, suministrando una buena nutrición y los nutrientes necesarios para el crecimiento del cerebro y la protección necesaria contra infecciones (3).
La Organización Mundial de la Salud en reciente revisión sobre estudios epidemiológicos que respaldan la importancia de la lactancia materna para la salud de los niños latinoamericanos, afirma que el riesgo de infecciones se reduce considerablemente cuando se da el pecho y que la protección contra infecciones gastrointestinales y respiratorias continua en etapas posteriores.
Sin embargo, esta extensa revisión también confirma la variedad de factores que no siempre permiten la disponibilidad de la leche humana para el infante.
La mujer contemporánea enfrenta realidades que se oponen a esta práctica impidiéndole gozar de este privilegio:
- Después de los 30 años de edad materna, la tendencia a dar pecho disminuye.
- El grado de escolaridad materna va en relación inversa con la aceptación de lactancia natural.
- Cuando la madre tiene a su hijo por vía natural, la aceptación a la lactancia es mucho mayor que cuando el nacimiento es por cesárea.
- Cuando el personal médico es quien atiende el parto, menos promoción recibe la lactancia.
- Entre las razones más frecuentemente mencionadas para abandono de la lactancia se encontraron: nunca tuvo leche, el niño la rechazó .
- Cuando el nacimiento ocurre en una Institución de Salud, la lactancia materna es menos promovida.
De lo anterior, se puede establecer que existen factores socioeconómicos y culturales que favorecen el abandono de la lactancia: la industrialización y urbanización de las poblaciones, la incorporación de la mujer al mercado de trabajo, la cultura del biberón, la aparente insuficiencia o falta de producción de leche por la madre, el rechazo, también aparente, del bebé, las enfermedades maternas (la madre operada de cesárea se considera enferma), la hospitalización de la madre para atenderle de su parto en un sitio donde ni se promueve ni se apoya la lactancia, optándose por la separación del binomio, la falta de acceso a guarderías para los hijos de las madres trabajadoras, etc. (16, 24).
Epidemiología de la lactancia
En forma genérica, la lactancia materna se refiere a la alimentación del recién nacido y lactante a través del seno materno (6, 23).
- Exclusiva (solo recibe leche materna).
- Completa substancial (leche materna + té y agua).
- Lactancia materna alta (80% de seno materno).
- Parcial media (20-79% seno materno).
- Parcial baja ( 20% de seno materno).
Alimentación a libre demanda es la que se brinda cada vez que el bebé lo solicita, sin límites de horario y sin excluir la alimentación nocturna.
La lactancia natural es la mejor opción para alimentar al niño durante el primer año de vida.
Las ventajas para el lactante son:
Superioridad nutricional, ausencia de agresión físico-química y antigénica, apoyo inmunológico específico e inespecífico, apoyo al crecimiento y desarrollo del tubo digestivo y prevención de morbimortalidad. Las ventajas para la madre son: recuperación física postparto, espaciamiento de los embarazos y menor probabilidad de cáncer mamario.
Además, la lactancia ofrece un espacio para mayor interacción entre la madre y el niño, lo que influye en el establecimiento de vínculos afectivos y en el desarrollo psicomotor (14).
Anatomía y fisiología de la mama
El crecimiento de la mama se traduce en el gran aumento de las estructuras productoras de leche, conductos y alvéolos bajo la influencia de varias hormonas, entre ellas estrógenos, progesterona, corticoesteroides y los lactógenos del hipotálamo y de la placenta.
Otros signos locales en la glándula se empiezan a ver alrededor de la quinta semana de embarazo con la formación de la areola y el pezón, a las 15 semanas ya hay esbozo de los segmentos mamarios. Al octavo mes ocurre la canalización y diferenciación de las estructuras alveolares y el desarrollo de la musculatura lisa de la areola y el pezón.
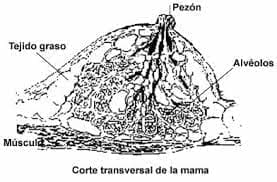
Al nacimiento solamente están presentes los conductos galactóforos principales de los segmentos mamarios. Sin embargo, las hormonas placentarias que entran en la circulación fetal en los últimos estadios del embarazo pueden estimular la producción de leche en la mama del neonato (leche de brujas).
El pezón en el extremo de la mama, contiene gran inervación responsable de los reflejos de la lactación, la areola, superficie circular que rodea al pezón, de color más oscuro que el resto de la mama, también tiene gran inervación y glándulas sebáceas encargadas de protegerla y que se conocen como glándulas de Montgomery.
La glándula en sí, se forma de los alvéolos, grupos de células donde se produce la leche, los lobulillos, grupos de 10 a 100 alvéolos aglutinados alrededor de un conducto, son los encargados de expulsar la leche que desemboca en los conductos galactóforos, los que al llegar a la base del pezón, forman los senos lactíferos o galactóforos que son los depósitos de la leche en el amamantamiento.
En la pubertad, por influencia de varias hormonas (prolactina, estrógenos, progesterona, hormona de crecimiento, etc):
Se produce un alargamiento y ramificación de los conductos, a partir de los cuales brotan los lobulillos, cambios que ocasionan un aumento en el tamaño y densidad de las mamas.
Los cambios son más pronunciados en las nulíparas y en las que no han amamantado durante las menstruaciones y durante el embarazo, aumentan de volumen y se hacen más firmes, la piel se oscurece, los pezones crecen y durante la menopausia disminuyen de volumen por disminución de los niveles de estrógenos en la mujer.
En el tercer trimestre del embarazo, los niveles plasmáticos de prolactina están muy elevados pero su acción lactogénica permanece bloqueada por los altos niveles de esteroides placentarios, especialmente progesterona, pero al expulsarse la placenta, descienden estas hormonas, permitiendo la acción de la prolactina, lo que aunado al estimulo del pezón por el niño, conducen al aumento de la prolactina y por consiguiente, a la síntesis y producción láctea.
Para que se sostenga la secreción láctea es necesario se mantengan niveles altos de prolactina, lo que se consigue con el vaciamiento adecuado y frecuente de la mama (28).
El recién nacido se vale de tres reflejos para alimentarse (26):
- Deglución que aparece desde las 12 semanas de gestación.
- Succión que inicia a la semana 28 de gestación.
- Búsqueda que está presente desde las 32 semanas de embarazo.
Composición de la leche materna
Fisicoquímicas
Desde el punto de vista nutricional, la leche materna es superior a las fórmulas derivadas de la leche de vaca y de otras fuentes, ya que los nutrientes que contiene: proteínas, grasas, hidratos de carbono, minerales, vitaminas y agua están en cantidad y proporción adecuados para lograr una máxima biodisponibilidad en el lactante menor de un año.
La osmolaridad de la leche materna y su contenido en enzimas digestivas y en factores moduladores de crecimiento permiten su mejor digestibilidad y contribuyen al desarrollo del tubo digestivo durante los primeros meses de vida del niño. La ausencia de antígenos alimentarios en la leche materna evita enfermedades alérgicas que afecten el aprovechamiento nutritivo de la alimentación del lactante.
Los factores moduladores de crecimiento promueven el desarrollo de la mucosa intestinal, lo que evita el ingreso de proteínas extrañas, como macromoléculas que estimulen reacciones alérgicas.
La leche materna no es traumática para la mucosa digestiva y no provoca las micro hemorragias demostradas en lactantes alimentados con leche de vaca, los cuales pierden hierro por esta vía.(3,5, 25, 30).
La secreción láctea humana evoluciona en tres etapas durante la lactancia, adaptándose a las necesidades fisiológicas del recién nacido:
Calostro:
Fluido viscoso amarillento que se produce desde el último trimestre de embarazo y en los primeros cinco días después del parto.
Varía su producción desde 10 a 100 ml/día. Contiene menos lactosa, grasa y vitaminas hidrosolubles, pero tiene más proteínas (2,7 g /100) , vitaminas liposolubles y sodio; que suministran aproximadamente 67 Kcal/100ml en un período de 24 horas.
Tiene una alta concentración de inmunoglobulinas, especialmente IgA secretora, las cuales recubren el epitelio intestinal y previenen la adherencia de bacterias, virus, parásitos y otros patógenos (17, 20).
Leche transicional:
Fluido de color blanquecino azuloso, se secreta desde el quinto o séptimo día hasta el final de la segunda semana.
Leche madura:
Se produce a partir de la tercera semana tiene mayor consistencia que las anteriores. Su composición es variada.
Proteínas
El contenido promedio aceptado es de 1.15 gr/100 ml. La proporción entre proteínas del suero y caseína en la leche humana es de 80:20. Las proteínas de la leche humana consisten principalmente de Alfa-lactoalbúmina (21).
El coágulo que forma esta proteína en el estómago es un precipitado suave que facilita su digestión; adicionalmente este componente enzimático es especie-específica del humano. Otras proteínas específicas son la lactoferina y las inmunoglobulinas, especialmente IgA e IgG.
La leche humana es rica en aminoácidos libres y cistina (esencial para neonatos y prematuros por su contenido de sulfuro).
El feto y el prematuro no tienen la enzima cistationasa necesaria para sintetizar la cisteína a partir de la metionina (fuente se sulfuro y precursor de cistina).
Otro aminoácido rico en sulfuro y presente en la leche materna es la taurina, cumple un importante papel como neurotransmisor y neuromodulador del SNC que adicionalmente participa en la síntesis de ácidos biliares. El infante humano no puede sintetizar taurina y depende del consumo dietario.