Historia de la Medicina
Resumen
Son muchas las enfermedades prevalentes que a lo largo del tiempo han afectado a la humanidad. Pero quizás la es de las que nos acompaña desde el inicio de la misma civilización. Pues ha presentado picos (epidemias) -como ocurrió en Europa desde inicios del siglo XVII-, continuó durante aproximadamente 200 años y fue conocida como la gran plaga blanca.
La muerte causada por esta enfermedad en ocasiones es inevitable en países como el nuestro. Donde las condiciones propicias para su propagación como la desnutrición, el hacinamiento, bajas condiciones higiénicas y otras, influyen de forma importante.
Una situación agregada en las últimas décadas, determinante en la progresión, desarrollo y aparición de resistencia bacteriana, son los pacientes con enfermedades inmunosupresoras como es el VIH. Inclusive con frecuente localización extrapulmonar. Es destacable el compromiso, no solo de Colombia sino de muchos países en el mundo, que hacen el esfuerzo para controlar la enfermedad y erradicarla hacia el año 2035.
Este plan es muy importante, si tenemos en cuenta que el 46% de los casos se presenta en un grupo etario de máxima productividad laboral. Se calcula que la tercera parte de la población puede estar infectada por el bacilo tuberculoso. Con una mortalidad en las últimas décadas de 2 a 3 millones de personas al año.
Palabras clave: Tuberculosis; Robert Koch; epidemia europea; Plaga Blanca; vacuna BCG.
Tuberculosis: Time without Time
Abstract
There are many prevalent diseases that have affected humanity over time, but perhaps tuberculosis has accompanied us since the beginning of the same civilization, presenting peaks (epidemics) such as the one that occurred in Europe since the beginning of the 17th century, continuing for approximately 200 years, being known as “the great white plague”.
Death caused by this disease is sometimes inevitable in countries like ours where the conditions conducive to its spread, such as malnutrition, overcrowding, low hygienic conditions, and others have an important influence.
An aggregate situation in the last decades, determining in the progression, development and appearance of bacterial resistance, are the patients with immunosuppressive diseases such as HIV, even with frequent extrapulmonary location.
The commitment not only of Colombia but of many countries in the world that make the effort to control the disease and eradicate it by the year 2035 is remarkable.
This plane is very important, considering that 46 % of cases occur in the age group with maximum labor productivity. It is estimated that a third of the population may be infected by the tubercle bacillus, with mortality in recent decades up to 2 to 3 million people a year.
Keywords: Tuberculosis; Robert Koch; European epidemic; White Plague; BCG vaccine.
Aspectos históricos
La tuberculosis es una enfermedad tan antigua como la misma humanidad, si tenemos en cuenta que en las momias egipcias ha habido hallazgos característicos del llamado Mal de Pott, que no es más que el compromiso vertebral por esta enfermedad.
Igualmente, hay descripciones similares en momias incas. Como agente etiológico, en estos casos históricos no hay duda. Teniendo en cuenta que el bacilo se ha identificado utilizando estudios actuales de tipo molecular (1).
En el código de Hammurabi, uno de los primeros códigos de leyes escritos en la historia, en el imperio Babilónico hacia 1750 a.C.. Hay referencia a una enfermedad pulmonar crónica (1). Hipócrates de Cos, padre de la Medicina, (460–370 a.C.) la describe con el término de tisis o consunción.
En la antigüedad se consideraba como enfermedad hereditaria; así, Aristóteles (384–322 a.C.), Galeno (129–201 / 216), Avicena (980–1037), Fracastoro (1478–1553) fueron los primeros en hablar sobre el contagio y transmisión de algunas enfermedades (3).
No obstante, fue Morgagni (1682–1771) quien cambió las leyes sobre la tuberculosis. Considerándola desde entonces como contagiosa (4), además de origen infeccioso.
El origen infeccioso de la tuberculosis sugerido por Benjamin Marten
En 1720, por primera vez, el origen infeccioso de la tuberculosis fue sugerido por el médico inglés Benjamin Marten (5). Laennec (1781–1826), inventor del estetoscopio en 1816. Demostró que las fases (escrófulas, tubérculos y tisis) correspondían a la misma enfermedad, y defendió la teoría unitaria de ésta. Separó a la tuberculosis de otras afecciones pulmonares y, en 1818, concluyó que “no hay más tisis que la tuberculosis”.
Habló del origen infeccioso de esta enfermedad, al adquirirla, y manifestó que se infectó y pidió cuidado en la realización de las disecciones en los muertos de tisis, “porque es contagiosa” (1).
El médico francés Jean Antoine Villemin (1827-1892), en el año 1869, demostró en su laboratorio que la tuberculosis era una enfermedad infecciosa. Al inocular a conejos material purulento de humanos infectados. En su publicación “Etudes sur la Tuberculosis” describió la transmisión de la enfermedad de humanos a conejos, de vacas a conejos y entre los conejos (6).
Las variadas teorías en la antigüedad sobre las causas de la tuberculosis, consideraban la enfermedad de origen hereditario o, como tantos fenómenos no comprendidos en la época, de origen sobrenatural (1).
Solo hasta la aparición de algunos filósofos con conocimientos en Medicina, proporcionados por sus padres (caso de Aristóteles, instruido por su padre, Nicómano), se empezó a considerar su origen infeccioso.
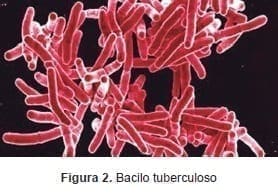
Sin embargo, fue el alemán Robert Koch (Figura 1) (1843–1910) quien en 1881 mostró sus estudios sobre tuberculosis y el 24 de marzo de 1882 anunció el aislamiento del bacilo causante de esta enfermedad (Figura 2).
 |
 |
En su honor, este día se instituyó como el “Día Mundial de la Tuberculosis”.
Koch demostró como causante del carbunco infeccioso, al bacillus anthracis y el bacilo causante del cólera. Fue galardonado con el premio Nobel de Fisiología y Medicina en 1905 (7). No solo descubrió el bacilo, sino que descubrió una tinción para identificarlo y lo cultivó en medios especiales (1). De esta manera, desarrolló las bases de la bacteriología moderna.
Igualmente, describió la reacción retardada a la aplicación intradérmica de productos del bacilo (fenómeno de Koch). Previamente sensibilizado, base de la reacción, prueba de la tuberculina (1), perfeccionada pocos años más tarde (en 1908) por el francés Charles Mantoux (1877–1947) (8).
En 1895 W. C. Roentgen descubre los Rayos X, lo que significó un avance y un apoyo muy importante en el diagnóstico de la enfermedad (9).
Recordemos la abreugrafía, que a algunos se nos practicó en la infancia, esa técnica fluorofotográfica desarrollada por el médico brasileño Abreu, consistente en pequeñas radiografías pulmonares. Para intentar detectar tempranamente la tuberculosis y que sirvió como método de tamizaje en muchas poblaciones (10).
Los avances tecnológicos en esta área nos han permitido contar con radiografías de tórax más específicas y de mayor definición, tomografía, resonancia, procedimientos invasivos guiados para toma de muestras y/o biopsias, por algunas de las imágenes mencionadas.
La tuberculosis, llamada también como “la capitana de la muerte” o “el lento asesino de la juventud, la promesa y el genio”. Es una de las enfermedades infecciosas más mortales de la historia (11, 12, 13).
La epidemia de tuberculosis en Europa
Posiblemente desde comienzos del siglo XVII y que continuó durante aproximadamente 200 años, era conocida como la gran plaga blanca. La muerte causada por esta enfermedad era inevitable. Situaciones propicias para su propagación han sido las pobres condiciones higiénicas y sanitarias, así como el hacinamiento, medio predominante en las ciudades europeas y norteamericanas de aquella época.
Debe mencionarse la tuberculosis bovina producida por el Mycobacterium bovis, teniendo en cuenta que los reservorios naturales son los bovinos, bufalinos y otros. El M. Tuberculosis y el M. Avium (Aviar), pueden infectar a los bovinos. Los animales infectados pueden transmitir la enfermedad a otros por las secreciones y excreciones a través de los alimentos, pastos, agua, suelos. Igualmente, los animales pueden contagiar al ser humano mediante el contacto directo con animales contaminados o aerosoles producidos en los beneficiaderos, por el consumo de leche no pasteurizada o sus derivados crudos (14).
Posterior a los estudios e identificación del bacilo por Robert Koch, origen infeccioso que no admite dudas, se han identificado otra serie de aspectos, entre ellos, algunos factores hereditarios.
Algunos estudios muestran el alto número de personas infectadas por el Mycobacterium tuberculosis; sin embargo, solo un 10 % aproximado de ellas desarrollan la enfermedad en forma activa, pues los demás son portadores asintomáticos, lo que evidencia variaciones genéticas en el gen ASAP1, asociadas a la susceptibilidad al desarrollo de la enfermedad, a través de los macrófagos y células dendríticas (18). Otros estudios más recientes relacionan la severidad de la enfermedad con la IL-17.
Aspectos epidemiológicos
La tuberculosis (TBC) es una de las principales causas de muerte por enfermedades infecciosas a nivel mundial. Aproximadamente, la tercera parte de la población mundial (calculada para el 2020 en más de 7.700 millones de habitantes) puede estar infectada por el bacilo tuberculoso.
En los últimos años se vienen presentando más de 8 a 10 millones de personas enfermas nuevas, con una prevalencia entre 16 y 20 millones de enfermos, una mortalidad de aproximadamente el 10% y hasta el 20 % de ellos, y con un incremento en las últimas décadas de 2 a 3 millones de personas al año (19).
Teniendo en cuenta que pacientes con enfermedades inmunosupresoras, como por ejemplo el V.I.H., adquieren tuberculosis, es claro que en un organismo comprometido en su sistema inmunológico, la enfermedad presenta una forma severa que los lleva a la muerte (31), además frecuentemente con resistencia a los fármacos utilizados en su tratamiento. La resistencia del bacilo, ha llevado a un incremento de la mortalidad.
Años perdidos en las personas afectadas por la enfermedad TBC
Otro aspecto muy importante a tener en cuenta, son los años perdidos en las personas afectadas por la enfermedad, puesto que más del 75% de los enfermos están entre los 15 a 54 años, época de mayor productividad del ser humano. Además de las consecuencias por la enfermedad, debe agregarse los meses de incapacidad requeridos para el tratamiento mismo, calculados en más o menos 4 meses por paciente, es decir, una pérdida del 25% de la capacidad de trabajo e ingresos anuales.
Estas cifras se mantienen en países subdesarrollados, con altos índices de pobreza y desnutrición, además del hacinamiento producto de lo mencionado con anterioridad. Un aspecto muy importante es el desplazamiento poblacional (migrantes) por muchos factores conocidos. Hemos mencionado la importancia de presentar comorbilidades como enfermedades inmunosupresoras (VIH), pero también el desarrollo de cáncer y el hábito de fumar.
Tuberculosis en América y Colombia
En América se reportan las primeras evidencias sobre la enfermedad entre los años 750 a.C. y 100 d.C. en la cul tura Paracas (en quechua, significa “lluvia de arenas” causada por el viento), importante civilización precolombina del antiguo Perú, pero es preponderante el hallazgo del bacilo en la momia de un niño inca del año 900 d.C.
Igualmente, se ha documentado su presencia en esqueletos hallados en Sonoma, California, Nazca (Perú) y en Arizona. La duda es si la tuberculosis nos llegó con los conquistadores, aunque se considera que ya existía con una cepa menos virulenta (20, 21).
Tuberculosis posiblemente asociado a la agricultura
En Colombia se describe el origen de la tuberculosis posiblemente asociado a la agricultura (22, 23). En un cementerio Muisca prehispánico en Soacha se hallaron 7 casos con lesiones compatibles con la enfermedad, al igual que un caso en la Mesa de los Santos, Santander (23, 24).
Entre 1875 y 1914 se presentó la epidemia de tuberculosis pulmonar en Bogotá (23, 25), con cifras alarmantes de mortalidad (hasta el 30%), lo que motivó la creación de la Ley 66 de 1916 y, por ende, pabellones especiales para los pacientes con tuberculosis, en los hospitales más importantes del país (23).
Posteriormente, se dictaron otras medidas como el Acuerdo 33 de 1917 de la dirección de Sanidad de Colombia, para disminuir el riesgo de contagio, entre ellas, la guerra contra los esputos. La Ley 15 de 1925 ordenaba que en cada hospital departamental de las diferentes capitales debería tenerse un pabellón destinado a los pacientes tuberculosos incurables.
Igualmente, se menciona la construcción de sanatorios en donde se determine la enfermedad. Recordemos que el hospital santa Clara inició su construcción en 1942 y la Fundación Hospital San Carlos en 1941, y más adelante, hacia 1948, se dio inicio a la hospitalización. Luego se inició la construcción de otros sanatorios antituberculosos en otras ciudades. Estas instituciones, en años posteriores, cuando se consideró la curación de los enfermos con tratamientos ambulatorios, desaparecieron y/o se convirtieron en hospitales generales.
Considerando la Tuberculosis como un problema grave de salud pública:
Todas las políticas implementadas para tratar de controlar su propagación y proliferación de la enfermedad cada año y el plan proyectado desde el año 2016 con el objetivo estratégico “Colombia hacia el fin de la tuberculosis”, buscan reducir considerablemente la incidencia de esta enfermedad para el 2025.
Sin embargo, según cifras del Instituto Nacional de Salud (INS), cada año se presentan en promedio 14.000 nuevos casos (aproximadamente 38 diarios). En el año 2018 se presentaron 14.420 casos, con 66 % en sexo masculino y el 27 % en mayores de 60 años.
Infortunadamente, las características ecoepidemiológicas y socioambientales de nuestro medio, hacen propicio una alta incidencia y la persistencia de la transmisión en poblaciones vulnerables como los habitantes de calle, migrantes y niños, así como en cárceles y pueblos alejados, donde es difícil tanto el diagnóstico como el tratamiento y su seguimiento, a pesar de que el tratamiento de esta enfermedad es gratuito en Colombia (26).
(Lea También: Algunos Aspectos sobre el Tratamiento de la Tuberculosis)
Algunos aspectos de diagnóstico y manifestaciones
El cuadro clínico siempre será sugestivo, aunque los síntomas son muy variables, y puede tardar en aparecer varios meses o aún años, pero debe orientar a considerar esta posibilidad diagnóstica. Algunos síntomas pueden ser pérdida de apetito y de peso, fatiga, tos sanguinolenta o esputo purulento, fiebre persistente, sudoración nocturna, dolor torácico.
La tuberculosis pulmonar incluye a la TBC laríngea y miliar. Siempre es muy importante la búsqueda de pacientes sintomáticos respiratorios, para su detección tempranamente, sobre todo en aquellos con contactos de enfermos tuberculosos, grupos poblacionales vulnerables, pacientes con inmunosupresión o menores de 15 años (30).
La tuberculosis extrapulmonar, que afecta otras estructuras u órganos, incluirá otros síntomas según el área afectada: dolor pleurítico y algunos de los síntomas ge nerales (23, 27). Cuando hay compromiso ganglionar se presentarán adenopatías, que pueden crecer y evolucionar crónicamente incluso hasta su fistulización con drenaje de material caseoso (27).
El compromiso genito-urinario puede manifestarse con disuria, polaquiuria, hematuria, dolor en flanco. Puede encontrarse piuria con cultivos negativos. El compromiso genital puede causar infertilidad, dolor pélvico crónico, abscesos y, en el hombre, orquiepididimitis y prostatitis (27).
A nivel óseo puede comprometer la columna, la cadera e inclusive las rodillas, o articulaciones (27). El sistema nervioso central puede afectarse manifestándose con cefalea, signos meníngeos, convulsiones y signos de focalización (27). Podemos encontrar TBC intestinal, peritoneal o compromiso hepático, simulando cuadros de lesiones metastásicas o tumorales localizados (28).
Tuberculosis miliar o enfermedad diseminada
La tuberculosis miliar o enfermedad diseminada puede presentarse en cualquier paciente que presente la enfermedad, pero se ha observado con más frecuencia en pacientes inmunocomprometidos como los pacientes con infección por el V.I.H. (23, 27). Es interesante que, desde la antigüedad, se describieron muchos de los síntomas presentados por los pacientes, tal como lo hizo el médico romano Areteo de Capadocia (120-200 d.C.) en el primer volumen de su obra “Sobre las causas y los síntomas de las enfermedades”, en el que describió, entre otros, la febrícula, la diaforesis, el síndrome general y las características de la expectoración (29).
Como se ha dicho, la prueba de tuberculina es un medio diagnóstico que se ha utilizado por cerca de un centenar de años en los pacientes sospechosos, y en programas de tamizaje. Debe tenerse en cuenta que los pacientes vacunados seguramente serán positivos, al igual que pacientes en contacto con otras mycobacterias, al compartir el PPD y algunos productos proteínicos con el Mycobacterium tuberculosis. Recordemos que la tuberculosis, como infección, produce una respuesta inmune de hipersensibilidad retardada.
. Frente a la sospecha de un paciente con la enfermedad, por sus manifestaciones clínicas y radiológicas (radiografía de tórax, TAC torácico), debemos llevar a cabo la confirmación mediante estudios microbiológicos -a partir del esputo inducido, (cultivos en medio líquido)-, moleculares e histopatológicos. Pueden requerirse estudios invasivos como la broncoscopia, tomando muestras bronquiales y alveolares, con lavado bronquial y broncoalveolar.
La baciloscopia
La baciloscopia seriada (3 muestras) con identificación del bacilo en el esputo, en caso de la TBC pulmonar, infortunadamente se identifica en menos de la mitad de los pacientes con la enfermedad activa, teniendo por lo tanto una baja sensibilidad. En ocasiones se requiere toma de jugo gástrico en ayunas, sobre todo en menores.
El cultivo, igualmente con porcentajes muy bajos de positividad, crece lentamente en los medios, aunque en la actualidad con algunas modificaciones se puede obtener el crecimiento de la mycobacteria en mucho menos tiempo, pero persistiendo en positividad baja.
Las pruebas moleculares sirven para identificar el ADN del bacilo tuberculoso, mutaciones por resistencia a medicamentos, tales como PCR (reacción en cadena de polimerasa) y LIPA (line probe assay).
En caso de sospecha de tuberculosis extrapulmonar se puede requerir radiología, ultrasonografía, TAC o resonancia nuclear magnética, además de los estudios bacteriológicos. Igualmente, puede requerirse coloración con Ziehl-Neelsen. Otra prueba que podríamos requerir es el ensayo de liberación de interferón. Puede determinarse el ADA (adenosina deaminasa) en líquidos, tales como líquido pleural, meníngeo y de otras serosas.
Autor
1 Oswaldo Borráez Gaona. MD. Especialista en Cirugía General. Expresidente de la Asociación Colombiana de Cirugía. Presidente de la Asociación de exalumnos de Medicina de la Universidad Nacional de Colombia. Miembro correspondiente de la Academia Nacional de Medicina de Colombia. Bogotá, Colombia.






