Hubo un primer intento de un sistema cuantitativo para evaluar la sensibilidad laringofaríngea que fue diseñado por Aviv en la década de los noventas. Aviv diseñó un generador de pulsos de aire y un sistema electrónico para controlar tales pulsos. Aplicándolos sobre la garganta como estímulos de intensidad precisa que permitieran medir los umbrales sensoriales en el tracto laringofaríngeo (18).
Los estudios iniciales de Aviv fueron muy prometedores. Pero cuando el dispositivo empezó a usarse masivamente se encontró que el error aleatorio del mismo podía llegar a ser tan alto como del 30%. Con coeficientes de correlación intraclase (estadístico que mide la concordancia entre observaciones repetidas por el mismo observador o por diferentes observadores). Por debajo del 0,4 (el valor ideal es 1) y con errores sistemáticos también altos, de un 20% o más. Es decir, que la prueba tenía pobre reproducibilidad y exactitud(19, 20). Estos niveles de error son demasiado altos para poder aplicar de manera extensa una prueba diagnóstica en la práctica clínica.
Pacientes con tos por hipersensibilidad
Por otra parte, hay pruebas con estímulos químicos para detectar pacientes con tos por hipersensibilidad. Sin embargo, estos estímulos químicos lastimosamente pueden generar reacción cruzada con la hipersensibilidad que se ve en el asma. Y por lo tanto no permiten diferenciar entre tos crónica por hipersensibilidad exclusiva del tracto laringofaríngeo de aquella causada por el asma (14). De acuerdo con lo anterior, era necesario contar con un dispositivo que permitiera medir los umbrales sensoriales laringofaríngeos con mayor precisión y con mayor exactitud y no presentase una reacción cruzada con la hipersensibilidad del árbol bronquial. Y por ello, ese fue el objetivo del desarrollo del LPEER.
La meta era tener un dispositivo para medir los umbrales sensoriales laringofaríngeos con un margen de error por debajo del 10%. El método que usamos para diseñarlo fue primero analizar de manera detallada el primer dispositivo que existía e investigar sus fuentes de error. Y los factores generadores de error en el método de medición de Umbrales sensoriales Laringofaríngeos usando tal dispositivo.
Estesiómetro tendría que servir para medir cuantitativamente los reflejos laríngeo aducto
Este estesiómetro tendría que servir para medir cuantitativamente los reflejos laríngeo aductor, que consiste en el cierre de los pliegues vocales cuando se estimula la mucosa laringofaríngea. El reflejo tusígeno ante estímulos mecánicos en el tracto respiratorio y el reflejo nauseoso ante estímulos mecánicos faríngeos. Dos de estos tres reflejos, el tusígeno y el nauseoso, hasta ahora no contaban con métodos cuantitativos para medir sus umbrales.
(Lea También: La Validación del LPEER)
Medición de los Umbrales sensoriales Laringofaríngeos mecánicos
Exploramos los factores que pudieran estar generando error en la medición de los Umbrales sensoriales Laringofaríngeoss mecánicos incluyendo (21, 22):
-
Determinación de la distancia, el ángulo y el lugar del impacto de los pulsos de aire: previamente estas determinaciones dependían de la subjetividad de cada observador y las variaciones en estos factores afectaban significativamente la intensidad de impacto del pulso de aire sobre la superficie que se disparaba.
-
Presión del aire a la entrada del dispositivo, con la que se alimentan las válvulas reguladoras y la duración de los pulsos de aire: esta presión no tenía mecanismos que garantizaran su estabilidad. Se generaba con un compresor de baja potencia (similar los usados para hacer micronebulizaciones en domicilios), cuyo funcionamiento podía afectarse fácilmente.
-
Orden de los pulsos de aire y posible efecto de la histéresis: presiones crecientes vs. decrecientes vs. aleatorio. Si la presión de los pulsos de aire iba aumentando gradualmente, si se administraban de forma decreciente. Cada vez con presiones me-nores, o si se hacían en forma aleatoria. Por la histéresis, propia de los sistemas neumáticos. El orden de los pulsos podría generar variabilidad en la intensidad de estos. La histéresis de los sistemas neumáticos lleva a que no siempre se alcance la misma presión cuando uno administra pulsos en orden de intensidad creciente que cuando los ad-ministra en orden decreciente.
-
El diámetro, longitud y material del tubo conductor de los pulsos: se encontró que había distintos tipos de fundas por las cuales se conducían los pulsos de aire al tracto laringofaríngeo, de diferentes longitudes y materiales. Y varias usaban tubos porosos para conducir los pulsos de aire. Todo lo cual generaba variaciones grandes en la intensidad del pulso de aire sobre la superficie donde impactaba.
-
La duración de los pulsos de aire: una duración menor de 100 milisegundos se asociaba con mayor variabilidad en la intensidad de los pulsos de aire.
-
El diámetro de los pulsos de aire frente al sistema calibrador: el sistema calibrador que usaba en el primer dispositivo tenía un orificio para la entrada del pulso de aire de un milímetro de diámetro, mientras que el diámetro promedio de los pulsos de aire medido con diafragmas, en agua y con humo químico era de 4 milímetros (4 veces más grande el pulso de aire que el orificio que se usaba para medirlo y calibrar el equipo).
En total se hicieron 11.576 mediciones explorando todos estos factores.
Se encontró que estos, cuando se introducían en un modelo de regresión lineal múltiple, se asociaban de manera independiente con la variabilidad de los pulsos.
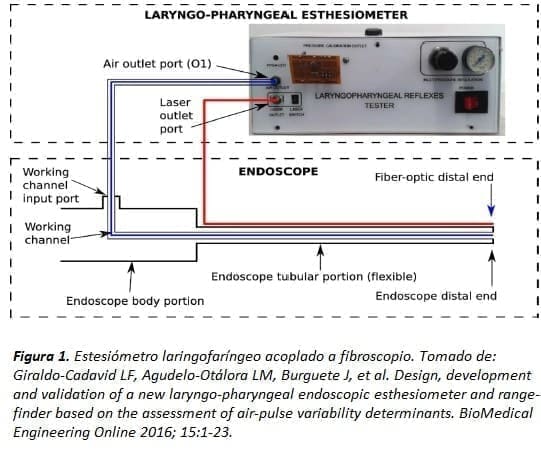
Una vez detectados los principales factores generadores de error, se procedió a construir un prototipo de investigación (Figura 1). Conformado por un generador de pulsos de aire y un sistema laser de fibra óptica que se conecta a un endoscopio convencional delgado de 3,4 milímetros de diámetro externo. Que es el que se usa habitualmente para broncoscopia pediátrica. Este dispositivo tenía un puerto para la salida de los pulsos de aire. Se conectaba por un tubo al canal de trabajo del endoscopio y un puerto para la salida del láser de fibra óptica adherido al extremo distal del endoscopio (Figura 1) (22).
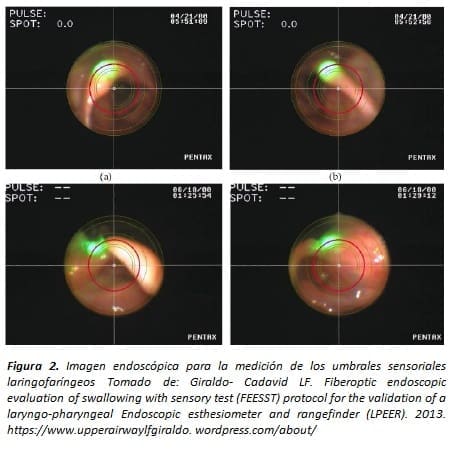
 La imagen endoscópica que se genera con este estesiómetro puede verse en la Figura 2:
La imagen endoscópica que se genera con este estesiómetro puede verse en la Figura 2:
donde se observa la laringe, los cartílagos cuneiformes y corniculados y el spot del láser. La grilla con círculos ayuda tanto a la estimación de la distancia. Como a centrar la imagen para que los círculos se apliquen siempre en las mismas estructuras (22).
 Hay un círculo que centra la imagen de la cámara, otro círculo que marca una distancia de 3 milímetros, otro de 6 y otro de 9 milímetros. Esto funciona con un sistema de triangulación que calcula la distancia entre el sitio desde donde se emite un rayo láser. Hasta el sitio donde se proyecta el spot de este, aplicado al endoscopio. Entonces cuando el centro del spot del láser está sobre el círculo de 9 milímetros. Quiere decir que el orificio de salida del endoscopio está a 9 milímetros de la estructura sobre la que se está proyectando el spot del láser (22).
Hay un círculo que centra la imagen de la cámara, otro círculo que marca una distancia de 3 milímetros, otro de 6 y otro de 9 milímetros. Esto funciona con un sistema de triangulación que calcula la distancia entre el sitio desde donde se emite un rayo láser. Hasta el sitio donde se proyecta el spot de este, aplicado al endoscopio. Entonces cuando el centro del spot del láser está sobre el círculo de 9 milímetros. Quiere decir que el orificio de salida del endoscopio está a 9 milímetros de la estructura sobre la que se está proyectando el spot del láser (22).
Hay otra guía a 12 milímetros de distancia y una línea horizontal que pasa por la mitad del cartílago cuneiforme y una línea vertical. Que pasa por la mitad del cartílago corniculado y los estímulos. Se aplican a esta zona de la mucosa (pliegues aritenoepiglóticos), que es el área más rica en receptores mecánicos de la laringe.

 La imagen endoscópica que se genera con este estesiómetro puede verse en la Figura 2:
La imagen endoscópica que se genera con este estesiómetro puede verse en la Figura 2:


