Las manifestaciones clínicas en las enfermedades causadas por priones son muy variadas pero tienen como marco de referencia la ataxia y el temblor. En la ECJ los hallazgos varían dependiendo de si se trata de la forma esporádica, familiar o nuevas variantes encontradas, así como de la edad de comienzo y de la duración de la enfermedad como veremos luego y como se esquematiza en el cuadro 3.
Patología:
Como substrato común a todas las ESET los hallazgos consisten en espongiosis, (Figura 3) pérdida neuronal, (Figura 4) astrogliosis, (Figura 5) placas amiloides (Figura 6) que contienen conglomerados de priones. En la vCJ la [PrPsc] se ha demostrado en el tejido linforreticular. (Lea también: Artículos Científicos, Ayer, Hoy y Mañana, La Teoría del Prión)
Kuru
El kuru es entre las enfermedades humanas hoy relacionadas con etiología priónica, la primera convertida en un modelo experimental. Mencionada en 1511 por el navegante portugués Antonio de Abreu, esperó cuatro siglos y medio, hasta 1954-55 para ser objeto de una investigación, ejemplo para la biomedicina, iniciada hace ya medio siglo por D.C. Gajdusek y Vincent Zigas en las regiones de Okapa y Kainantu en Nueva Guinea. Kuru en dialecto fore significa tiritar o temblar y esto en un paciente atáxico simula estrechamente lo observado en Scrapie y en EEB.
En 1966 Gibbs, Gajdusek y Alpers lograron reproducir en chimpancé su patología que a semejanza de Scrapie y de EEB consiste en extensa vacuolización, gliosis, mínimo o ausente infiltrado inflamatorio y por supuesto las placas amiloides que hoy se sabe son conglomerados priónicos.
La enfermedad se presenta con marcada ataxia por lesión cerebelosa primordialmente destrucción de la capa granulosa y progresa usualmente hasta la muerte en aproximadamente 1 año.
Ha demostrado predominio en niños y en mujeres adultas y como se dijo antes se propagó por un ritual de canibalismo, transmisión oral que ha llevado a proponer hipótesis, cada vez más consistentes sobre la génesis de la EEB a partir de derivados de oveja infectada con Scrapie.
Enfermedad de Creutzfeldt – Jakob (ECJ)
Es la más común de las enfermedades humanas causadas por priones, conocida desde 1920-21 cuando Creutzfeldt y Jakob describieron los primeros casos. La enfermedad se encuentra en todo el mundo con prevalencia cercana a 1 paciente por millón de habitantes.
La mayoría de casos se presentan entre la quinta y sexta década de la vida y su curso clínico puede tener varias fases hasta alcanzar una demencia severa con mioclonias.
Se ha relacionado con transplante de córnea, implantación de electrodos intracerebrales inadecuadamente esterilizados, administración de hormona de crecimiento procedente de glándulas pituitarias infectadas o injerto de duramadre, formas de transmisión que sumadas superan ya dos centenares de casos así: derivados de glándula hipófisis 130, duramadre 110, electrodos 2, trasplante de córnea 1 caso comprobado y 2 posibles.
El deterioro mental lentamente progresivo con trastornos cognoscitivos, pérdida de memoria y delirio ocurre en la mayoría de los pacientes; un 20% de ellos tiene una fase inicial que se desarrolla rápidamente.
Generalmente se presenta una triada clínica característica con demencia progresiva, mioclonías y un EEG con complejos periódicos trifásicos de 1-2 Hz.
También se aprecian otras anormalidades neurológicas incluyendo cambios comportamentales, disfunción cortical alta con anormalidades visuales (variante de Heidenhain), signos de alteración cerebelosa (variante de Brownell- Oppenheimer), compromiso piramidal, extrapiramidal y disfunción de neurona motora inferior.
Los pacientes en las fases tardías usualmente declinan y tienden al estado de mutismo aquinético y eventualmente mueren en el lapso de 1 a 2 años según se indica en los cuadros 3 y 4.

Figura 3. Aspecto clásico del cambio espongiforme. Esta imagen es sensiblemente idéntica si se trata de un paciente con Kuru, como en este caso, o con demencia de Creutzfeldt-Jakob y cuando vemos el cerebro de una oveja con Scrapie, de un visón con encefalopatía de este tipo o el de una “vaca loca” (cortesía de D.C. Gajdusek)
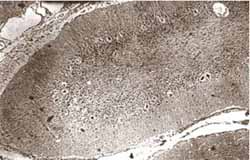
Figura 4. Una folia cerebelosa que muestra la desaparición prácticamente total de las células de la capa granulosa de un hombre de 65 años fallecido por Enfermedad de Creutzfeldt-Jakob esporádica H&E – 100x aprox.
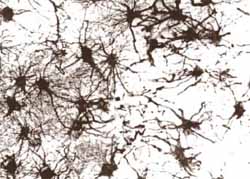
Figura 5. Muy densa población de astrocitos que ocasionalmente puede alcanzar este grado de xacerbación en las ESET. Carbonato de Ag – 450 x aprox.
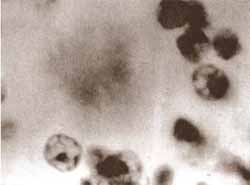
Figura 6. Placa constituida básicamente por amiloide (conglomerados priónicos) en el cerebelo de un paciente fallecido por Kuru. 1.000x aprox. (cortesía de DC Gajdusek).
La enfermedad que más puede parecerse a la ECJ es la demencia tipo Alzheimer, especialmente su forma familiar la cual excepcionalmente puede tener mioclonias. Es necesario para el diagnóstico diferencial incluir las demás formas de demencia.
El EEG característico de ECJ puede ser de gran ayuda diagnóstica al igual que las neuroimágenes y los estudios en LCR. Debe practicarse resonancia magnética con gadolinio para descartar la posibilidad de una lesión neoplásica o inflamatoria y es conveniente incluir las nuevas técnicas con difusión que pueden demostrar aumento de señal en ganglios basales.
El EEG es necesario para identificar los complejos periódicos de 1-2 Hz característicos de la ECJ y para descartar epilepsia; se debe hacer un seguimiento electroencefalográfico porque la periodicidad descrita puede no verse en fases iniciales.
Cuando el paciente tiene historia familiar de una enfermedad similar debe hacerse PCR y secuencia del gen PrP (PrnP) en DNA de glóbulos blancos para buscar mutación.
La frecuente dificultad para obtener historias familiares reales justifican ordenar un genotipo PrnP en todos los pacientes sospechosos de ECJ, aún en aquellos sin historia familiar evidente.
Puede ocasionalmente llegarse hasta la biopsia cerebral practicando además de las técnicas de rutina, inmunohistoquímica para PrPsc y Western blot para PrPsc proteasa-resistente, siendo este en la actualidad el test más definitivo para confirmar ECJ, al lado de la determinación de la proteína 14-3-3 en el líquido cefalorraquídeo.
Enfermedad de Creutzfeldt-Jakob familiar (ECJf)
Aunque esta forma ha ocasionado candente debate se sabe que entre el 10 y 15% de personas con ECJ tienen una historia familiar consistente con una herencia autosómica dominante.
En la mayoría de estos casos se encuentran mutaciones de una o más bases nucleotídicas (deleción) o inserción en la secuencia del gen para PrP en el brazo corto del cromosoma 20. Más de 20 mutaciones en este gen han sido descritas las cuales están asociadas con fenotipos que semejan a la ECJ típica.
De estas mutaciones un cambio en la codificación de glutamato (E) por lisina (K) en el codón 200 (E200K) es la más común en el mundo. En general la ECJf aparece tempranamente y tiene un curso más progresivo y con mayor postración que la enfermedad esporádica.
Usualmente la duración de la ECJf (E200K) es un año menos que la de la forma esporádica, con una edad de presentación que oscila entre la cuarta y novena década de la vida, pero más a menudo comienza antes de los 60 años.
Esta variabilidad en la edad de presentación sugiere un mecanismo de penetración reducida. La pérdida de memoria y la confusión son las manifestaciones típicas tempranas en esta mutación, las cuales se acompañan de demencia rápidamente progresiva con compromiso de la vía piramidal y extrapiramidal, ataxia y mioclonías.
La oftalmoplejía supranuclear y la neuropatía periférica desmielinizante han sido reportadas en pacientes que poseen esta mutación. El electroencefalograma muestra las mismas descargas periódicas características de la ECJ esporádica.
La patología de estas dos variantes de la ECJ es sensiblemente idéntica y consiste en atrofia cerebral y cerebelosa (figuras 7) vacuolización del neuropilo en la substancia gris con disminución variable de la población neuronal, a veces muy notable en la capa granulosa del cerebelo, marcada astrocitosis, placas amiloides y ausencia de infiltrado inflamatorio.
En la llamada variante de Heidenhain la transformación espongiforme es más severa en el lóbulo occipital.
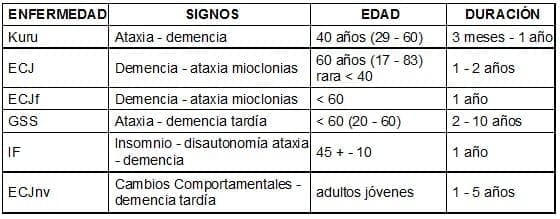
Cuadro 3. Manifestaciones clínicas de las enfermedades por priones Modificado
de Johnson R. y Gibbs CJ, 1998.
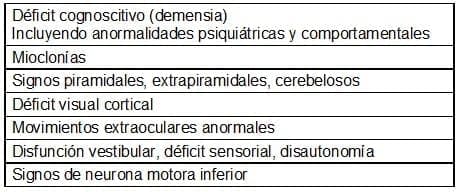
Cuadro 4. Principales signos clínicos de la enfermedad de Creutzfeldt-Jakob esporádica.
Brown P, Gibbs CJ Jr y cols, 1994.
Enfermedad de Gertsmann-Straussler-Scheinker
La descripción original fue realizada en 1936 en una familia austriaca que presentaba disartria, ataxia, demencia y signos piramidales y extrapiramidales; es una enfermedad autosómica dominante caracterizada por severa ataxia cerebelosa acompañada de paraparesia espástica.
Su inicio es temprano entre 35 y 55 años con una duración que varía de 2 a 10 años y la muerte ocurre generalmente por infecciones secundarias. En algunas familias las mioclonias no son prominentes y la demencia puede desarrollarse tardíamente en el curso de la enfermedad.
La más frecuente mutación asociada es en el codón 102 con un cambio de prolina a leucina, pero también se han demostrado mutaciones en otros sitios en los codones 105-145- 117.
La presencia de varios tipos de placas en la corteza cerebral y aún más en la cerebelosa en forma focal o difusa, inmunoreactivas a los anticuerpos anti PrP humanos constituyen su característica patológica fundamental asociada a degeneración del tracto espinocerebeloso.